MRI、CT检查对儿童先天性神经感音性听力下降内耳及听觉中枢畸形的临床应用价值
2023-11-02李壮时胜利杨凯华王重阳齐威
李壮,时胜利,杨凯华,王重阳,齐威
(河南省儿童医院郑州儿童医院 医学影像科,河南 郑州 450000)
听力下降是一种常见的儿童并发症,统计表明,大约有60.0%的听力下降是因内耳、听觉中枢畸形引起,具有较大的危害,若未能及时有效干预可造成儿童听力损伤,甚至会致聋,因此需早期明确病情并积极加强治疗[1]。研究表明,加强听力下降的早期筛查以在早期采取有效的干预措施积极干预是降低患儿听力损伤的主要途径,同时也是避免或减少耳聋发生的有效方法[1]。对于儿童听力下降的诊断,当前临床上主要有听力筛查、遗传性耳聋基因检测、影像学检查等方式,而常规听力筛查检查期间也会受到多种因素限制造成准确性下降,且在内耳、听觉中枢畸形引起的听力下降诊断中,影像学诊断是较为常用的方式,尤其是MRI、CT 检查[2]。为此,本文选取2020 年1 月至2021 年12 月期间河南省儿童医院的60 例重度神经感音性下降儿童为研究对象,对MRI、CT 检查对儿童先天性神经感音性听力下降内耳及听觉中枢畸形的临床应用价值进行了研究分析,现报道如下。
1 对象与方法
1.1 研究对象
选取2020 年1 月至2021 年12 月期间河南省儿童医院的60 例重度神经感音性下降儿童为研究对象,本次研究经医院伦理委员会批准,患儿家长自愿参与并签署知情同意书。本组患儿中男童38 例,女童22 例,年龄0.6~7.5 岁,平均(4.15±0.24)岁,本组所有儿童均通过临床听力筛查确诊为双耳重度或极重度感音性耳聋。
1.2 检查方法
在对患儿实施MRI 和CT 检查之前向患儿家长解释说明本次检查的目的、必要性及注意事项等,取得患儿家长的理解和配合之后让患儿家长签署知情同意书。若患儿无法配合本次影像学检查,则指导其服用浓度为5%的水合氯醛予以镇静,服用的剂量为0.5 mg/kg。本次所用的MRI 检查仪器为西门子MAGNETOM Avanto 1.5T 超导型MR 扫描仪,该仪器采用了8 通道头线圈,检查期间协助患儿保持仰卧,常规实施横断面T1WI、T2WI 及冠状位T2WI 扫描,完成以上扫描之后再实施轴位T2SPACE 序列扫描,扫描期间控制重复时间(repeat time,TR)为750 ms,视野640 mm×640 mm,回波时间(echo time,TE)135 ms,矩阵192×256,层厚0.55 mm,信号平均次数1 次,再对患者实施轴位扫描,并进一步对薄层原始图像进行后处理重建,将患儿的内耳迷路部分保留,确保后期重建所获的图像不会受到背景因素的干扰;之后对患儿实施常规头颅自旋回波序列横断面T2WI 及液体衰减反转恢复序列进行扫描,详细对患儿的脑内听觉通路在内的全脑详细情况进行观察。本次所用的CT 检查仪器为西门子双源CT检查扫描仪,扫描方位包括横轴位、冠状位、斜冠状位,以此全面的对患儿的骨性通道进行观察,设置各项仪器扫描参数为:管电压100 kV,层厚3.5 mm,管电流150 mA,并应用3D 重建技术实施三维重建。
1.3 图像重建
在获得扫描图像之后进一步对原始图像进行多平面重建(multiplanar reformation,MPR),详细的对膜迷路信号特征,神经、血管走行及发育情况进行观察,并选择最大密度投影(maximum intensity projection,MIP)实施后处理及冠状位重建,从而将患儿的内耳结构充分的显露出来;进而采集内耳立体图像,对患儿的内耳解剖及变异进行详细观察。以重建图像及常规图像为基础,充分借助于内耳道斜矢状位图像对患儿的耳蜗、前庭神经进行详细观察,并由此获得内耳的全貌。
2 结果
本组儿童均完成了MRI 检查,有18 例患儿完成CT 检查,检查结果显示有3 例儿童为内听道发育畸形(见图1),占比5.00%,14 例儿童前庭导水管扩大,占比23.33%,3 例儿童骨迷路畸形,占比5.00%,6 例儿童为窝神经畸形,占比10.00%,12 例儿童为耳蜗畸形(见图2),占比20.00%,有耳蜗不发育和耳蜗发育不全两种类型;1 例儿童为米歇尔畸形(见图3),占比1.67%,8例儿童为前庭畸形(见图4),占比13.33%,其中有一些患儿存在椭圆囊扩大(见图5),1 例儿童为顶周融合(见图6),占比1.67%,4 例儿童为半规管畸形,占比6.67%,另外8 例儿童经MRI、CT 检查显示结果没有异常,占比13.33%。
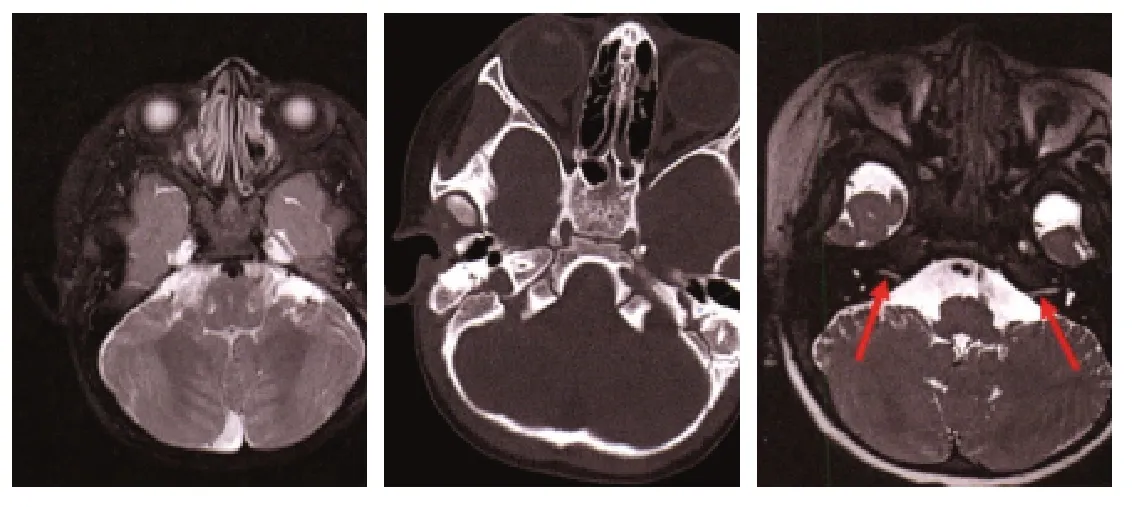
图1 内听道发育畸形

图2 耳蜗畸形

图3 米歇尔畸形

图4 前庭畸形

图5 椭圆囊扩大

图6 顶周融合
3 讨论
听力下降是一种常见的儿童耳部病变,该病主要是由于儿童在母体体内发育不完善或者其它因素导致,若未能及时有效治疗可对患儿的听力发育产生不良影响,甚至会造成耳聋[3]。临床研究发现,听力下降在出生后存在着一定敏感时期,在这一时期积极诊断和治疗能够显著降低听力下降对患儿听力发育造成的伤害,从而避免或减少听力损伤发生,由此可见,积极加强儿童听力下降的诊断检查意义重大[4]。
HISAKUNI 等[5]表明,随着当前我国生育率的持续下降,对儿童健康水平的关注度也在不断的提高,在儿童出生后已广泛开展了多项健康筛查工作,儿童听力下降筛查便是一种常见的类型,能够早期发现儿童耳周功能及结构存在的异常表现[6]。造成儿童听力下降的原因有多个方面,同时,儿童听力下降也是一项非常复杂的病症,其影响因素主要包括遗传因素和非遗传因素两个方面,非遗传因素主要是包括低出生体质量、早产、儿童缺氧等,遗传因素则主要包括基因突变,尤其是GJB2、SLC26A4、GJB3 基因突变。国外相关研究表明,婴幼儿语言认知最佳时段是在3 岁以下,对于儿童听力下降儿而言,越早的确诊病情并进行干预则可以获得更佳的恢复效果[7]。实际上在我们国家,儿童听力筛查工作早在十年前便已经开始,并将其分为初筛、复筛两个阶段,一般情况下,初筛没有通过的儿童需要在出生三个月或六个月后通过听力学确诊,儿童听力筛查在迟发型耳聋、药物性耳聋患儿的筛查中具有一定的限制,主要是因为这部分儿童在出生之后短时间内并不会马上表现出听力下降,加上筛查的步骤也较为繁琐,一些患儿家长未引起足够的重视或者存在侥幸心理,这样就造成了失访率居高不下,从而导致病情延误[8]。
本次研究选取了河南省儿童医院的60 例重度神经感音性下降儿童为研究对象,采用MRI、CT检查方式进行诊断,试验结果显示,本组儿童均完成了MRI 检查,有18 例患儿完成CT 检查,检查结果显示有3 例儿童为内听道发育畸形,占比5.0 %,14 例儿童前庭导水管扩大,占比23.33%,3 例儿童骨迷路畸形,占比5.00%,6 例儿童为窝神经畸形,占比10.00%,12 例儿童为耳蜗畸形,占比20.00%,有耳蜗不发育和耳蜗发育不全两种类型;1 例儿童为米歇尔畸形,占比1.67%,8 例儿童为前庭畸形,占比13.33%,其中有一些患儿存在椭圆囊扩大,1 例儿童为顶周融合,占比1.67%,4 例儿童为半规管畸形,占比6.67%,另外8 例儿童经MRI、CT 检查显示结果没有异常,占比13.33%,可见MRI、CT 可以对内耳、蜗神经畸形及发育的状况进行准确的判断和评估,且能够判定畸形的轻重程度,分析其原因,儿童先天性内耳发育畸形多是由于胎儿在子宫内发育期间受到各种因素影响而出现功能障碍从而导致了内耳结构变化,通过颅脑常规MRI 平扫能够较为准确的判定患儿是否存在耳蜗神经以上颅脑病变,从而准确判定患儿是否存在脑白质脱髓鞘性病变,而CT 平扫加三维重建则可以将骨性结构较为清晰的显示出来,从而为临床医师判定患儿是否存在内耳骨性结构异常所致的畸形提供重要的参考信息。
王明明等[9]表明,当前医疗技术水平可以较准确的判定儿童是否存在内耳发育畸形,但对于畸形的分型和分类还没有统一的定论。JACKLER在上世纪八十年代末期依据胚胎学和多轨迹体层摄影的研究结果提出了经典的内耳畸形分类方法,也即是当前临床常用的米歇尔畸形、共同腔畸形、耳蜗未发育、前庭及半规管畸形、耳蜗发育不全、大前庭导水管综合征、不完全分隔等,本次研究中也根据以上的内耳畸形分类标准对本组儿童病情类型进行统计、总结,试验结果显示有1 例患儿(双侧)表现为耳蜗空虚,影像学图像则显示双侧的耳蜗、圆囊、前庭、椭半规管及听神经等结构的完全缺失,当儿童的耳蜗没有发育的时候,耳蜗便会呈空虚状态,经影像学检查则可发现半规管、前庭、椭圆囊的异常信号。
LEI 等[10]表明,在神经感音性下降儿童患者中,同腔畸形较为常见,通过核磁共振检查在轴位及冠状位便会表现出显著的耳蜗与前庭的融合或部分,并表现出囊状改变,如果患儿为不完全分隔畸形工型,通过影像学检查则可表现出耳蜗缺少正常的窝轴,同时表现出囊状形态,一些患儿还会合并扩张的囊状前庭,当患儿存在耳蜗发育不全的时候,MRI 检查则会表现出正常形态失常、耳蜗体积小等表现,对不完全分隔畸形Ⅱ型则主要会显示耳蜗的部分缺失,内耳道近耳蜗端则会表现出球形膨大,在耳蜗方面则会显示缺乏正常形态;如果患儿的耳蜗尖部有发育不良现象也即是中、顶回因发育异常融合的时候便会表现出囊状改变,一些患儿会出现前庭及前庭导水管扩大的特点,本研究所获得的MRI/CT 图像特点与以上特点相符。
对于发生内耳畸形的儿童,临床常实施人工耳蜗植入术治疗,而要开展这一手术就必须确保患儿符合手术指征,尤其是具备解剖结构和一定数量的耳蜗神经细胞。本文入选的患儿中有1 例双侧蜗神经完全缺如,这类型患儿是人工耳蜗植入术的绝对禁忌证,因此该例患儿无法接受人工耳蜗植入术治疗。而在蜗神经缺失的诊断中无法单纯的依靠MRI 检查,同时要配合以相关听力筛查手段,特别是出现单侧蜗神经缺如或是发育不良的患儿,需要进一步实施综合诊断。在本文中有12 例患儿为三代内均出现有聋哑(农村近亲结婚是关键原因),这类型患儿的发病部位主要在内耳,若患儿为传导性耳聋,则病变位置可能是外耳、中耳发生了狭窄或闭锁等,本次研究中有3例患儿伴发有外耳道狭窄、闭塞。
综上所述,MRI 可以对内耳、蜗神经畸形及发育的状况进行准确的判断和评估,且能够判定畸形的轻重程度,CT 检查则能够对骨性结构及通道异常进行较为准确的判断,通过联合MRI 及CT检查能够更加准确的判定内耳及听觉中枢畸形病情和病情的分型,从而为临床制定人工耳蜗植入手术方案提供重要的信息,并有利于临床预防或判断儿童患者治疗期间的并发症发挥重要作用。
