良性前列腺增生患者经尿道等离子前列腺剜除术后发生急性附睾-睾丸炎的影响因素及个体化风险模型▲
2023-06-25龙福芝赵彬李陈文元徐小龙徐广龙汪小明黄海鹏周立权
龙福芝 赵彬李 陈文元 江 鹏 王 波 徐小龙 徐广龙 黄 福 汪小明 黄海鹏 周立权
(广西医科大学第二附属医院泌尿外科,广西南宁市 530007)
良性前列腺增生(benign prostatic hyperplasia,BPH)是中老年男性的常见疾病,其主要的临床表现为下尿路症状,如尿频、尿急、夜尿增多等,严重影响患者的日常生活[1]。目前对于临床症状重且保守治疗效果较差的BPH患者,多推荐外科手术治疗,常用的手术方式包括经尿道前列腺切除术(transurethral resection of prostate,TURP)、经尿道等离子前列腺剜除术(transurethral plasma kinetic enucleation of prostate,TPKEP)等,治疗效果满意[2-3]。研究表明,相比于TURP,TPKEP具有出血量少、经尿道前列腺切除综合征发生率低、切除率高等优势,但仍存在术后早期尿失禁、尿道狭窄和泌尿生殖系统感染等并发症的发生风险[4]。值得注意的是,TPKEP可能损伤患者的精阜、射精管开口等部位,导致患者术后发生急性附睾-睾丸炎。急性附睾-睾丸炎发病较急,易诱发精索炎、前列腺炎、精囊炎等疾病,严重时还可引起脓毒血症,影响患者的手术效果及预后[5-6]。因此,本研究探讨BPH患者TPKEP后发生急性附睾-睾丸炎的影响因素,并建立个体化风险模型,为临床防治TPKEP后并发症提供参考。
1 资料与方法
1.1 临床资料 回顾性分析2019年3月至2021年5月在我院就诊的300例BPH患者的临床资料。纳入标准:(1)根据临床症状、血清前列腺特异抗原水平、多普勒超声检查结果、尿流动力学检查结果及前列腺MRI检查结果确诊为BPH;(2)年龄≥50岁;(3)符合TPKEP指征,并接受TPKEP治疗;(4)精神良好,配合度及依从性较好。排除标准:(1)合并膀胱癌、前列腺癌、神经源性膀胱、尿道狭窄及严重前列腺炎的患者;(2)有尿道手术史的患者;(3)膀胱过度活动症或逼尿肌无力的患者。使用R软件经Bootstrap自抽样方法抽取80%的病例作为训练集(n=240),将剩余的20%病例作为验证集(n=60)进行外部验证。
1.2 治疗方法 所有患者均由同一组医师进行手术操作,采用等离子双极影像及电切电凝系统(OLYMPUS公司,型号:ESG-400)进行手术,电凝功率为100 W,切割功率为160 W,以膀胱冲洗液为等渗冲洗液。患者均采用硬膜外阻滞麻醉,取截石位。术者常规消毒、铺巾后,经尿道置入电切镜,明确膀胱颈口、尿道括约肌、输尿管口等解剖结构,并确定是否存在膀胱结石、肿瘤等,分区切除前列腺的增生组织。给予患者常规留置20 F三腔气囊导尿管,术后采用等渗冲洗液持续冲洗膀胱,每2 h观察一次冲洗液颜色,冲洗液变清后逐渐减慢冲洗速度至停止冲洗,无明显肉眼血尿1 d后可拔除导尿管。拔除导尿管后患者如排尿顺畅且无明显出血,则可出院。
1.3 观察指标 术后随访1个月,根据是否发生急性附睾-睾丸炎,将患者分为并发组与非并发组,急性附睾-睾丸炎的诊断参考《坎贝尔-沃尔什泌尿外科学》[7]中的相关标准。收集两组患者的临床资料,包括年龄、BPH病程、体质指数、高血压史、糖尿病史、吸烟史、饮酒史、手术时间、术后留置导尿管时间、术前LDL-C水平、术前HDL-C水平、术前三酰甘油水平、术前总胆固醇水平。吸烟史定义为吸烟>1支/d,且持续时间>1年。饮酒史定义为饮用酒精量≥100 g/d,且持续时间>1年。
1.4 统计学分析 采用SPSS 22.0软件、R 3.5.3软件进行统计学分析。计量资料以(x±s)表示,组间比较采用两独立样本t检验;计数资料采用例数表示,组间比较采用χ2检验;采用多因素Logistic回归模型分析BPH患者TPKEP后发生急性附睾-睾丸炎的影响因素。使用R 3.5.3软件中的rms包构建列线图风险模型,通过受试者工作特征曲线及校正曲线评价该模型的准确性。以P<0.05表示差异有统计学意义。
2 结 果
2.1 BPH患者TPKEP后发生急性附睾-睾丸炎影响因素的单因素分析 纳入训练集的240例患者中,有16例患者TPKEP后发生急性附睾-睾丸炎,发生率为6.7%。两组患者的BPH病程、体质指数、高血压史、吸烟史、饮酒史、术前LDL-C水平、术前HDL-C水平、术前三酰甘油水平、术前总胆固醇水平比较,差异均无统计学意义(均P>0.05),而两组患者的年龄、糖尿病史、手术时间、术后留置导尿管时间比较,差异均有统计学意义(均P<0.05)。见表1。

表1 单因素分析结果
2.2 BHP患者TPKEP后发生急性附睾-睾丸炎影响因素的多因素Logistic回归分析 将TPKEP后是否发生急性附睾-睾丸炎作为因变量(不发生=0,发生=1),将单因素分析中具有统计学意义的指标作为自变量(年龄赋值:50~65岁=0,>65岁=1;糖尿病史赋值:不合并=0,合并=1;手术时间赋值:≤90 min=0,>90 min=1;术后留置导尿管时间赋值:≤5 d=0,>5 d=1),进行多因素Logistic回归分析。结果显示,年龄、糖尿病史、手术时间、术后留置导尿管时间均是BPH患者TPKEP后发生急性附睾-睾丸炎的影响因素(均P<0.05)。见表2。

表2 多因素Logistic回归分析结果
2.3 BPH患者TPKEP后发生急性附睾-睾丸炎的列线图风险模型 基于多因素Logistic回归分析结果建立BPH患者TPKEP后发生急性附睾-睾丸炎的列线图风险模型(见图1)。列线图风险模型预测BPH患者TPKEP后发生急性附睾-睾丸炎的受试者工作特征曲线下面积为0.817(95%CI:0.794,0.835),提示该模型的区分度良好,见图2。应用验证集的数据对模型进行外部验证,并绘制校正曲线,校正曲线显示该模型的预测可能性绝对误差为0.012,一致性良好,见图3。

图1 BPH患者TPKEP后发生急性附睾-睾丸炎的列线图风险模型

图2 受试者工作特征曲线
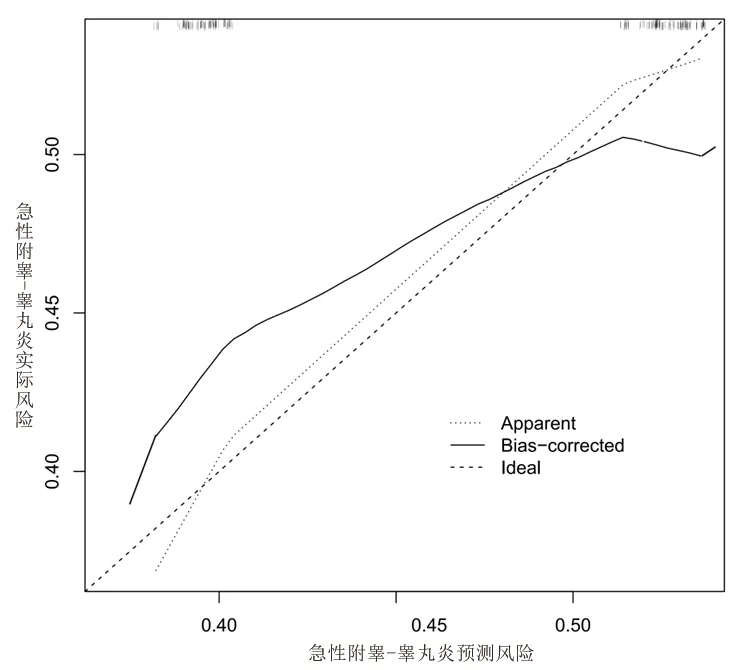
图3 校正曲线
3 讨 论
BPH是常见的男性泌尿系统疾病,保守治疗效果不佳时多采用手术治疗,手术方式主要为TURP、经尿道前列腺切开术、TPKEP等[8-11],但术后均有发生急性附睾-睾丸炎的风险。急性附睾-睾丸炎是男性较常见的泌尿系统疾病,多由逆行感染或血行感染导致[12-13],其临床表现主要为阴囊疼痛肿胀、排尿困难、尿频等,严重时可导致睾丸坏死,严重影响患者的生活质量[14]。有研究表明,年龄、合并高血压、手术时间等可能是影响BPH患者经尿道前列腺剜除术后预后的重要因素[15]。本研究结果显示,年龄、糖尿病史、手术时间、术后留置导尿管时间均是BPH患者TPKEP后发生急性附睾-睾丸炎的影响因素(均P<0.05),年龄>65岁、合并糖尿病、手术时间>90 min、术后留置导尿管时间>5 d的BPH患者TPKEP后发生急性附睾-睾丸炎的风险增加。高龄患者身体机能减退,机体免疫力较差,在外科手术后极易发生细菌感染等,因此急性附睾-睾丸炎的发生率相对更高。糖尿病患者由于血糖代谢异常,可合并脂质、蛋白质代谢异常而出现免疫力降低,加之高糖尿利于细菌生长繁殖,故极易出现泌尿系统感染[16]。同时,糖尿病患者并发神经病变时排尿能力降低,这可导致尿潴留,进而增加细菌入侵、繁殖的机会[17]。手术和麻醉引起的过度应激会导致免疫抑制,手术时间和麻醉时间较长可能会使患者机体免疫力下降,增加细菌等入侵机体的机会,因此手术时间较长的患者发生急性附睾-睾丸炎的风险增加。术后留置导尿管时间过长极易诱发尿路感染,且导尿管压迫射精管开口可导致引流不畅,进而造成细菌繁殖并沿尿道逆行感染[18]。此外,导尿管留置在膀胱内会不断刺激膀胱黏膜,影响泌尿系统的防御功能,降低机体抵御细菌入侵的能力[19]。
本研究在多因素Logistic回归分析结果的基础上建立BPH患者TPKEP后发生急性附睾-睾丸炎的列线图风险模型。结果表明,列线图风险模型的受试者工作特征曲线下面积为0.817,区分度良好;校正曲线显示列线图风险模型的可能性绝对误差为0.012,一致性良好。由此可见,本研究建立的列线图风险模型在评估BPH患者TPKEP后急性附睾-睾丸炎发生风险方面具有良好的临床应用价值。
综上所述,年龄>65岁、合并糖尿病、手术时间>90 min、术后留置导尿管时间>5 d的BPH患者TPKEP后发生急性附睾-睾丸炎的风险增加。基于上述影响因素建立的列线图风险模型对BPH患者TPKEP后急性附睾-睾丸炎的发生风险具有较好的评估价值。但本研究为单中心、小样本量的回顾性研究,结果可能存在一定的偏倚,下一步应开展多中心、大样本量的前瞻性研究,进一步验证本研究的结论。
