骨密度联合脊柱骨折评估在中老年风湿病患者中的临床价值
2023-05-30赵文娟李青赵剑波包冬梅王永福
赵文娟 李青 赵剑波 包冬梅 王永福
【摘 要】目的:探讨骨密度联合脊柱骨折评估在风湿病患者骨质疏松症、重度骨质疏松症、骨质疏松性骨折诊断和治疗中的临床价值。方法:回顾性分析2017年12月至2019年3月在包头医学院第一附属医院诊断为风湿病的绝经后女性或年龄 > 50岁的男性患者388例,所有患者均以双能X线吸收检测法(DXA)检测骨密度和脊柱骨折评估。结果:骨密度正常(T≥-1.0)患者136例(35.05%),低骨量(-2.5 < T < -1.0)123例(31.70%),骨质疏松症(T≤-2.5)129例(33.25%)。DXA脊柱骨折评估共发现101例(26.03%)患者,177个椎体存在骨折。骨密度T≤-2.5与T > -2.5相比,脊柱骨折率显著升高,差异有统计学意义(χ2 = 45.346,P < 0.001)。脊柱骨折评估加骨密度加临床脆性骨折史可确诊骨质疏松症174例(44.85%)、重度骨质疏松症65例(16.75%),与单纯骨密度诊断法相比,骨质疏松症诊断率提高11.60%(P < 0.001);与传统骨密度联合临床脆性骨折史诊断法相比,骨质疏松症诊断率提高7.22%(P < 0.001),重度骨质疏松症诊断率提高12.11%(P < 0.001)。结论:脊柱骨折评估可发现之前未知的椎体骨折,骨密度联合脊柱骨折评估可显著提高骨质疏松症、重度骨质疏松症、骨质疏松性骨折诊断,有助于更早诊断及治疗骨质疏松症,减少及预防骨质疏松性骨折。
【关键词】 风湿病;骨质疏松症;骨质疏松性骨折;双能X线吸收检测法;脊柱骨折评估;骨密度
骨质疏松症(osteoporosis,OP)最严重后果是骨质疏松性骨折,全球每年有890万例骨折[1],其中椎体骨折最为常见。双能X线吸收检测法(DXA)检测骨密度是目前世界上公认诊断OP的金标准。临床上老年OP患者往往合并骨质增生,单纯依据骨密度检测不能及早诊断OP,而已经发生隐秘椎体骨折。部分存在隐秘脆性骨折且骨密度T≥?2.5或Z > -2.0的患者無法诊断OP,不能及时得到治疗。椎体骨折后第2年发生新的椎体骨折概率为19.21%,其风险是前一年未发生椎体骨折患者的5倍[2]。椎体骨折导致死亡率和致残率升高,降低OP患者生活质量,加重医疗负担。风湿病是导致继发性OP的主要疾病之一,此类患者较健康人群更易出现骨量流失,脊柱骨折风险高。DXA脊柱骨折评估技术专为检测椎体骨折而设计,可发现隐秘脆性骨折。目前,国内无DXA脊柱骨折评估大样本临床病例研究。本研究回顾性分析风湿病患者DXA骨密度、脊柱骨折评估,评价其在真实世界中对中老年风湿病患者OP、重度OP、骨质疏松性骨折诊断和治疗的临床价值。
1 资料与方法
1.1 研究对象 回顾性分析2017年12月至2019年3月在包头医学院第一附属医院诊断为风湿病的绝经后女性或年龄 > 50岁男性住院患者共388例,所有患者住院期间均接受DXA骨密度检测和DXA脊柱骨折评估,由病历获得患者一般资料。排除甲状腺功能亢进、慢性肾功能不全、创伤性骨折、由转移性肿瘤或肺结核等引起的急性胸腰椎剧痛、脊柱畸形、骨髓炎、胸椎DXA图像不清晰等患者。本研究通过包头医学院第一附属医院医学伦理委员会审批。
1.2 骨密度测定 采用法国MEDILINK生产的OSTEO系列全身双能X线骨密度检测仪,检测L1~4、左髋关节骨密度。2017年原发性OP诊疗指南推荐:绝经后女性、50岁以上男性骨密度T≤-2.5可诊断OP;如髋部或椎体发生脆性骨折可不依赖于骨密度测定临床上即可诊断OP,而在肱骨近端、骨盆或前臂远端发生的脆性骨折即使骨密度测定显示低骨量,也可诊断OP。T≥-1.0为正常骨密度,-2.5 < T < -1.0为低骨量。T≤-2.5加至少一项骨折可诊断为重度OP[3]。
1.3 脊柱骨折评估 利用DXA骨密度检测仪获得右侧脊柱侧位图像,此后分别由2位获得国际临床密度测量学会认证的骨密度测量师评估T4~L4脊柱骨折情况。本研究采用Genant目视半定量判定法联合定量法评估脊柱骨折。6点法确定椎体形态,利用软件测量椎体高度。椎体高度降低25%~40%为椎体压缩性骨折2级,降低超过40%为3级。本研究中脊柱侧位图像中Genant 2级或以上椎体变形定义为椎体骨折。椎体高度降低1级(20%~25%)认为是可疑椎体骨折,不纳入椎体骨折统计。
1.4 统计学方法 采用SPSS 26.0软件进行统计分析。计量资料以表示,采用t检验;计数资料以百分率表示,采用χ2检验,配对χ2检验用以诊断性检验。以P < 0.05为差异有统计学意义。
2 结 果
2.1 一般资料 本研究共纳入确诊风湿病患者388例,其中类风湿关节炎(rheumatoid arthritis,RA)256例(65.98%),原发性干燥综合征35例,系统性红斑狼疮26例,未分化结缔组织病22例,系统性血管炎12例,系统性硬化症11例,皮肌炎/多肌炎9例,脊柱关节病7例,原发性胆汁性肝硬化5例,风湿性多肌痛4例,纤维肌痛综合征1例。男73例,女315例,平均年龄(62.47±8.99)岁,平均体质量指数(23.74±3.58)kg·m-2,曾使用糖皮质激素 > 3个月患者225例(57.99%),35例患者经X线、CT、磁共振证实或患者主诉存在临床脆性骨折史。其中脊柱骨折24例,非脊柱骨折13例,2例患者同时存在脊柱骨折和非脊柱骨折,非脊柱骨折主要为髋关节、肱骨近端、桡骨远端骨折。
2.2 骨密度测定结果 L1~4椎体骨密度分别为(0.77±0.17)g·(cm2)-1、(0.83±0.17)g·(cm2)-1、(0.89±0.18)g·(cm2)-1、(0.94±0.19)g·(cm2)-1。OP患者129例,骨密度正常患者136例,低骨量患者123例。RA亚组中OP 85例(33.20%)、低骨量84例(32.81%)、骨密度正常患者87例(33.98%)。
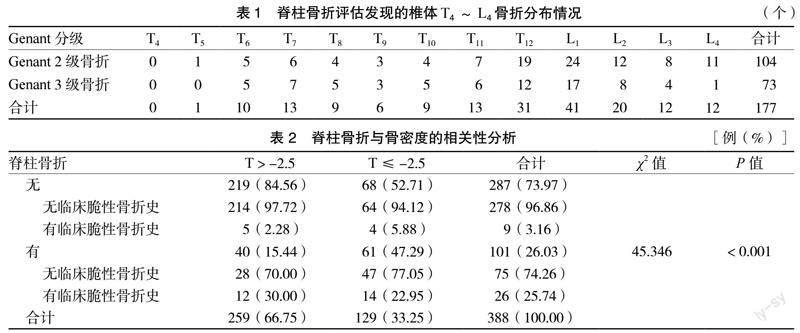
2.3 脊柱骨折评估结果 DXA脊柱骨折评估发现101例患者共177个椎体存在骨折,Genant 2级骨折椎体104个,Genant 3级骨折椎体73个。
62例(61.39%)患者为单一脊柱骨折,39例患者多发脊柱骨折。脊柱骨折发生频率高的椎体依次为L1、T12、L2、T11,以及T7椎体。见表1。L1椎体骨折发生率为23.16%,位居首位。
2.4 脊柱骨折与骨密度的相关性 101例脊柱骨折患者中26例在骨密度检测前存在临床脆性骨折史,75例为新发现的骨折。129例OP患者中骨折61例,其中31例为3级骨折,30例为2级骨折。259例骨密度T > -2.5患者中骨折40例,20例为3级骨折,20例为2级骨折。28例T > -2.5患者存在脊柱骨折且无临床脆性骨折史。T ≤ -2.5与T > -2.5组相比,脊柱骨折率显著升高,差异有统计学意义(χ2 =45.346,P < 0.001)。见表2。
2.5 脊柱骨折評估对OP、重度OP诊断及治疗的影响 仅依据骨密度检测确诊OP 129例(33.25%),低骨量123例(31.70%),骨量正常136例(35.05%)。骨密度联合临床脆性骨折病史诊断OP 146例(37.63%),非OP 242例(62.37%),重度OP 18例(4.64%)。脊柱骨折评估加骨密度 加临床脆性骨折史确诊OP 174例(44.85%),重度OP 65例(16.75%),与单纯骨密度诊断法相比,OP诊断率提高11.60%(44.85% & 33.25%,P < 0.001);与传统骨密度联合临床脆性骨折史诊断法相比,OP诊断率提高7.22%(44.85% & 37.63%,P < 0.001),重度OP诊断率提高12.11%(16.75% & 4.64%,P < 0.001)。174例确诊OP患者中接受抗骨质疏松治疗128例(73.56%),口其中服阿仑膦酸钠治疗79例,静脉输注唑来膦酸盐治疗49例。10例骨密度T > -2.5且无临床脆性骨折史患者得到早期及时抗骨质疏松治疗。
3 讨 论
本研究提示,风湿病患者骨密度检测OP、低骨量占比33.25%、31.79%,RA亚组中为33.20%、32.81%。中国一项研究显示,绝经后女性或年龄> 50岁男性风湿病患者骨量异常占比87.21%,其中RA合并OP占比62.12%,骨量异常占比96.22%[4],较笔者研究发病率高。SANG等[5]研究479例RA患者,依据骨密度确诊OP 160例,占比33.40%,与笔者研究结果相近。MAGHRAOUI等[6]研究发现,RA合并OP患病率为29.24%,较笔者略低。目前,因不同研究目标人群、年龄、性别、研究类型等,风湿病合并OP患病率差异很大。RA合并OP患病率为21.20%~62.14%[4-7],系统性硬化症合并OP的患病率为30%~51.10%[4,8],系统性红斑狼疮合并OP的患病率为16%~56%[4,9]。然而,国内外关于风湿病合并脊柱骨折患病率仍不统一,DXA脊柱骨折评估研究较少。荟萃分析发现,RA患者脊柱骨折风险是健康人群的1.5~2倍[10],不同年龄性别的研究人群、骨折评估方法(X线、CT、磁共振、定量CT、DXA脊柱骨折评估)和不同研究类型,脊柱骨折的患病率在8%~50%[10-12]。一项纳入172例RA患者的研究提示,脊柱骨折评估脊柱骨折患病率为16.32%[11]。德国一项脊柱骨折评估研究发现,RA脊柱骨折患病率为26.34%[12],与本研究的26.00%相近。笔者研究提示,RA患者脊柱骨折最常见部位为L1、T12、L2、T11,以及T7椎体,L1占比23.16%,位居首位。法国一项研究也证实,RA患者脊柱骨折多好发于下胸椎和胸腰椎相接处[13]。
本研究证实,脊柱骨折评估联合骨密度检测可显著提高风湿病患者OP、重度OP、骨质疏松性骨折的诊断。脊柱骨折评估发现,101例脊柱骨折患者中仅26例在骨密度检测前存在临床脆性骨折史,74.25%为新发现的骨折患者。与传统的骨密度联合临床脆性骨折史诊断法相比,脊柱骨折评估联合骨密度和临床脆性骨折史可使OP诊断率提高7.22%,重度OP诊断率提高12.11%。GHOZLANI等[11]利用脊柱骨折评估RA患者后OP诊断率由44.24%上升至54.14%,诊断率提高9.90%。笔者研究发现,脊柱骨折率与骨密度减低显著相关。T≤-2.5患者脊柱骨折评估脊柱骨折率为47.29%,而T > -2.5发病率仅为15.44%。国外一篇系统性红斑狼疮荟萃分析提示,694例患者中189例存在脊柱骨折,合并脊柱骨折的系统性红斑狼疮患者骨密度更低[14]。椎体脆性骨折是骨强度降低的标志,也是新的椎体和非椎体骨折的预测因子。椎体骨折的数量和严重程度与未来骨折风险呈正相关[1]。本研究发现,38.61%的骨折患者出现多发脊柱骨折,T > -2.5患者中7.21%存在脊柱骨折且无临床脆性骨折史,脊柱骨折评估及早发现隐秘脊柱骨折尤为重要,不仅可以提高OP诊断率,还可增强风湿科临床医生对患者OP疾病全貌的了解,为抗骨质疏松治疗方案提供更有力证据,更易劝服患者接受治疗,提高OP患者依从性,减少及预防再次骨折。
也有研究发现,骨密度与脊柱骨折无显著相关性[13]。除了骨密度检测受骨质增生、腹部血管钙化等影响诊断率减低,其次可能与脊柱骨折症状隐匿不易发现、胸腰椎X线对脊柱骨折漏诊率高相关。目前,脊柱骨折尤其是脊柱骨折评估与风湿病患者骨密度的相关性仍无统一意见,大样本文献很少,有待进一步研究。正因如此,DXA脊柱骨折评估因其辐射低、价格便宜、可同骨密度同时检测的方便性,临床大规模应用前景良好。随着脊柱骨折评估在临床的广泛应用,脊柱骨折评估大数据研究是未来风湿免疫性骨代谢研究的重要方向之一。
本研究有一些局限性,只纳入了绝经后女性和50岁以上男性,年轻患者未纳入;样本量较小,纳入风湿病种类有限,部分疾病病例较少。但是,仍可确认在真实世界中脊柱骨折评估可发现之前未知的椎体骨折。脊柱骨折评估联合骨密度检测可显著提高中老年风湿病患者OP、重度OP、骨质疏松性骨折诊断率,建议风湿科临床医师接诊可疑骨代谢异常患者时行骨密度联合脊柱骨折评估检查,及早诊断治疗OP,评估患者骨折风险,预防再次骨折,减轻医疗负担。
参考文献
[1] ZEYTINOGLU M,JAIN RK,VOKES TJ.Vertebral fracture assessment:enhancing the diagnosis,prevention,and treatment of osteoporosis[J].Bone,2017,104(8):54-65.
[2] LINDSAY RL,SILVERMAN SL,COOPER C,et al.Risk of new vertebral fracture in the year following a fract-ure[J].JAMA,2001,285(3):320-323.
[3] 中華医学会骨质疏松和骨矿盐疾病分会.原发性骨质疏松症诊疗指南(2017)[J].中国骨质疏松杂志,2019,25(3):281-309.
[4] HU Z,XU S,YANG Q,et al.Prevalence and risk factors for bone loss in southern Chinese with rheumatic diseases[J].BMC Musculoskelet Disord,2020,21(1):416-428.
[5] SANG TC,KWON SR,JUNG JY,et al.Prevalence and fracture risk of osteoporosis in patients with rheumatoid arthritis:a multicenter comparative study of the FRAX and WHO criteria[J].J Clin Med,2018,7(12):507-521.
[6] MAGHRAOUI AE,SADNI S,REZQI A,et al.Does rheumatoid cachexia predispose patients with rheumatoid arthritis to osteoporosis and vertebral fractures?[J].J Rheumatol,2015,42(9):1556-1562.
[7] BR?BAN S,BRIOT K,KOLTA S,et al.Identification of rheumatoid arthritis patients with vertebral fractures using bone mineral density and trabecular bone score[J].J Clin Densitom,2012,15(3):260-266.
[8] AVOUAC J,KOUMAKIS E,TOTH E,et al.Increased risk of osteoporosis and fracture in women with systemic sclerosis:a comparative study with rheumatoid arthritis[J].Arthritis Care Res,2012,64(12):1871-1878.
[9] GU C,ZHAO R,ZHANG X,et al.A Meta-analysis of secondary osteoporosis in systemic lupus erythematosus:prevalence and risk factors[J].Arch Osteoporos,2019,15(1):1.
[10] FARDELLONE P,SALAWATI E,MONNIER LL,et al.Bone loss,osteoporosis,and fractures in patients with rheumatoid arthritis:a review[J].J Clin Med,2020,9(10):3361-3379.
[11] GHOZLANI I.Prevalence and risk factors of vertebral fractures in women with rheumatoid arthritis using vertebral fracture assessment[J].Rheumatology,2010,49(7):1303-1310.
[12] BUEHRING B,J THOMAS,WITTK?MPER T,et al.Evaluation of the trabecular bone score(TBS)in routine clinical care of patients with inflammatory rheumatic and non-inflammatory diseases:correlation with conventional bone mineral density measurement and prevalence of vertebral fractures[J].Z Rheumatol,2020,79(10):1067-1074.
[13] GHAZI M,KOLTA S,BRIOT K,et al.Prevalence of vertebral fractures in patients with rheumatoid arthritis:revisiting the role of glucocorticoids[J].Osteoporos Int,2012,23(2):581-587.
[14] CLAUDIA MP,ADRIANA RV,MOLANO-GONZ?LEZ NICOL?S,et al.Bone mineral density and vertebral fractures in patients with systemic lupus erythematosus:a systematic review and meta-regression[J].PLoS One,2018,13(6):1-20.
收稿日期:2022-11-26;修回日期:2023-01-17
基金项目:内蒙古自治区自然科学基金项目(2019LH08043)
作者单位:包头医学院第一附属医院,内蒙古 包头 014010
通信作者:王永福
