MRI 对锥切术后残余宫颈的评估价值
2023-05-25刘明明梁宇霆
刘明明,梁宇霆
随着社会发展、女性生育年龄的推迟,需要保留生育能力的年轻女性越来越多,包括妇科肿瘤病人。44%的宫颈癌可在早期得到诊断,36.5%的宫颈癌好发于45 岁以下女性[1]。生育能力是影响育龄癌症病人生活质量的最重要决定因素之一,外科手术、放化疗等妇科肿瘤的常规治疗方法几乎都会威胁到女性的生育能力[2]。为保留生育能力,早期(ⅠA1-ⅠB1 期)宫颈癌的病人可以选择宫颈锥切术或宫颈切除术治疗[3]。在宫颈锥切或宫颈切除术后评估生育潜力是临床诊疗计划的重要组成部分,锥切术后残余宫颈有无癌灶残留是判断生育潜力的预测因素之一。既往MRI 用于宫颈锥切残端的研究主要评价其诊断敏感性[4],而定量评估较少。本文将采用多种MRI 序列探讨表观扩散系数(ADC)值和时间-信号强度曲线(time-signal intensity curve,TIC)对锥切术后残余宫颈的评估价值,为癌症治疗后妇女生育能力的评估提供依据。
1 资料与方法
1.1 研究对象 回顾性收集2022 年1—12 月于首都医科大学附属北京妇产医院因宫颈病变行宫颈锥切术并在术后行子宫切除术的50 例病人,年龄32~57 岁,平均(43.0±2.5)岁。纳入标准:(1)锥切术后3~14 d 行MRI 平扫及动态增强扫描,且MRI 影像资料完整;(2)锥切术后15~49 d 行子宫切除术;(3)子宫切除术后有明确病理诊断结果。排除MRI影像不清晰和子宫切除术前行放化疗治疗病人。
1.2 设备与方法 采用GE discovery 750 3.0 T 超导型MR 设备,8 通道相控阵线圈。病人仰卧位,扫描范围从髂棘至髋关节下缘。扫描参数:(1)常规序列:横断面T1WI,TR 528 ms,TE 10 ms;横断面及矢状面T2WI,TR4000ms,TE87ms。常规扫描均为层厚5mm,层间距1 mm,FOV 300 mm×300 mm,矩阵320×256。(2)扩散加权成像(DWI):b 值取0、1 000 s/mm2。(3)动态增强扫描采用可变肝脏容积加速采集(liver acquisition with volume acceleration,LAVA-Flex)序列进行矢状面三维容积快速扫描:FOV300mm×300mm,矩阵296×224,层厚3 mm,层间距1 mm,TR 4.0 ms,TE 取预制最小值,共采集6 期增强影像,扫描时间2 min 15 s。对比剂采用钆双胺(GE 药业有限公司,质量浓度287 mg/mL),注射流率2.5 mL/s,注射剂量0.1 mmol/kg 体质量。
1.3 残留癌灶和阴性切缘定义 根据子宫切除术的手术病理结果将病灶分为(1)残留癌灶:残余宫颈切缘有癌灶残留者,记录肿瘤位置、大小及肿瘤组织学分型。(2)阴性切缘:残余宫颈切缘无癌灶残留者,切缘处各点均未见癌细胞,可见肉芽组织和/或慢性炎症(大量炎细胞浸润,主要是淋巴细胞)改变。
1.4 MRI 评价指标 由2 名分别具有5 年和10 年以上妇科影像诊断经验的医师在不知病理结果的前提下共同分析MRI 影像,商讨判定残余宫颈。由2 名医师共同勾画兴趣区(ROI),参考手术病理报告提示的位置,勾画残留癌灶ROI 时应避开出血坏死区,阴性切缘ROI 选取残余宫颈前后壁的下缘,大小为10~50 mm2。记录ROI 内的残留癌灶或炎性病变的ADC 值和TIC 类型。TIC 分为3 型:Ⅰ型为流入型,呈渐进持续性强化;Ⅱ型为速升平台型,早期即可见明显强化,中晚期维持在峰值上下约10%;Ⅲ型为快进快出型,即早期迅速强化,之后下降。
1.5 统计学方法 采用SPSS 17.0 软件进行数据分析。符合正态分布的计量资料以均数±标准差(±s)表示,2 组间比较采用独立样本t 检验。计数资料以例(%)表示,2 组间比较采用Fisher 确切概率检验。以手术病理结果为金标准,计算MRI 对残余宫颈癌灶的诊断敏感度、特异度、准确度、阳性预测值和阴性预测值。P<0.05 为差异有统计学意义。
2 结果
2.1 MRI 表现 残留癌灶的MRI 表现为稍低T1、稍高T2信号;DWI 上表现为高信号,扩散受限;动态增强扫描表现为早期强化明显,延迟期强化程度低于正常宫颈,TIC 均呈Ⅲ型(快进快出型)。阴性切缘的MRI 表现为等T1、等或稍高T2信号;DWI 上表现为等或稍高信号,扩散不受限,动态增强扫描表现为持续性明显强化,TIC 主要呈Ⅰ型(流入型)。
2.2 病理结果 锥切术后残留癌灶者共21 例,包括宫颈转移性高级别浆液性癌1 例,鳞癌16 例,腺癌4 例;其中>0.5 cm 癌灶3 例,0.1~0.5 cm 癌灶18例。切缘阴性者29 例。
2.3 MRI 评估结果与病理结果对照 MRI 正确诊断残留癌灶4 例,其中癌灶>0.5 cm 者3 例,0.1~0.5 cm者1 例;正确诊断阴性切缘27 例(27/29 例,93.1%)。对残留癌灶的诊断敏感度仅19.0%,特异度93.1%,准确度62.0%,阳性预测值66.7%,阴性预测值61.4%。详见表1。
2.4 残留癌灶与阴性切缘的ADC 值及TIC 类型比较 残留癌灶平均ADC 值低于阴性切缘(P<0.05)。残留癌灶和阴性切缘的TIC 类型占比的差异有统计学意义(P<0.05),阴性切缘TIC 中Ⅰ型最多(89.7%),未见Ⅲ型(图1),残留癌灶的TIC 全部为Ⅲ型(图2)。详见表2。
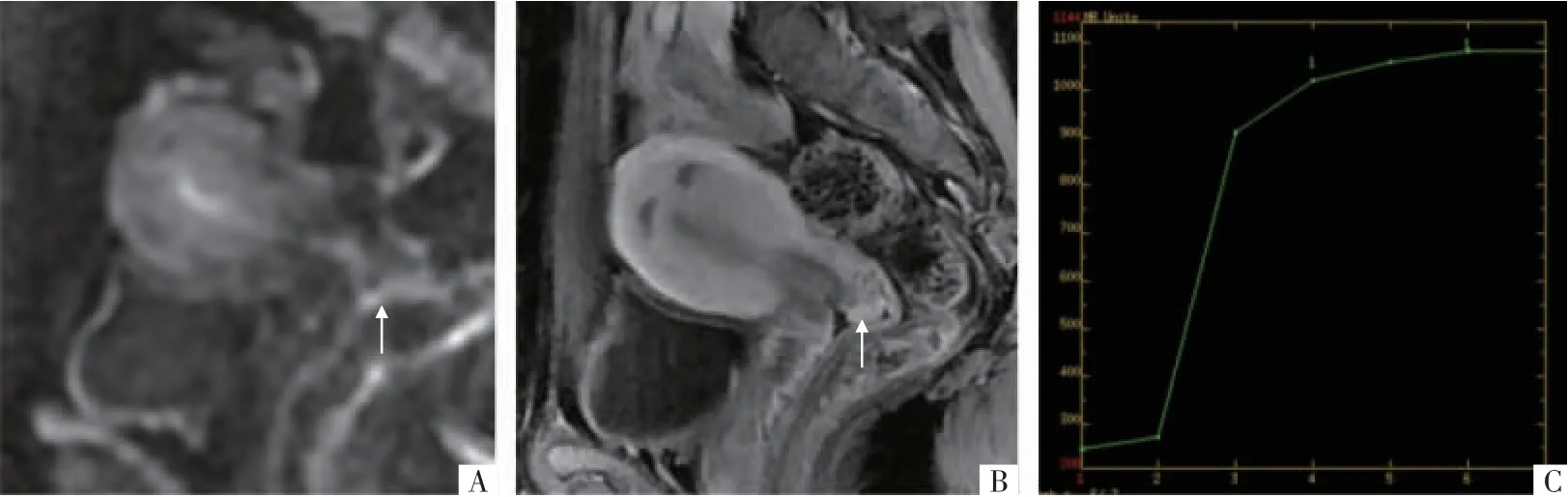
图1 病人41 岁,宫颈锥切术后病理为高级别鳞状上皮内瘤样变,之后行子宫切除术,手术病理提示切缘肉芽组织形成。A 图为矢状面DWI 影像(b=1 000 s/mm2),切缘呈稍高信号,ROI 位于箭头处。B 图为MRI 矢状面增强影像,显示肉芽组织明显强化,ROI 位于箭头处;C 图显示肉芽组织TIC 曲线呈流入型(Ⅰ型)。
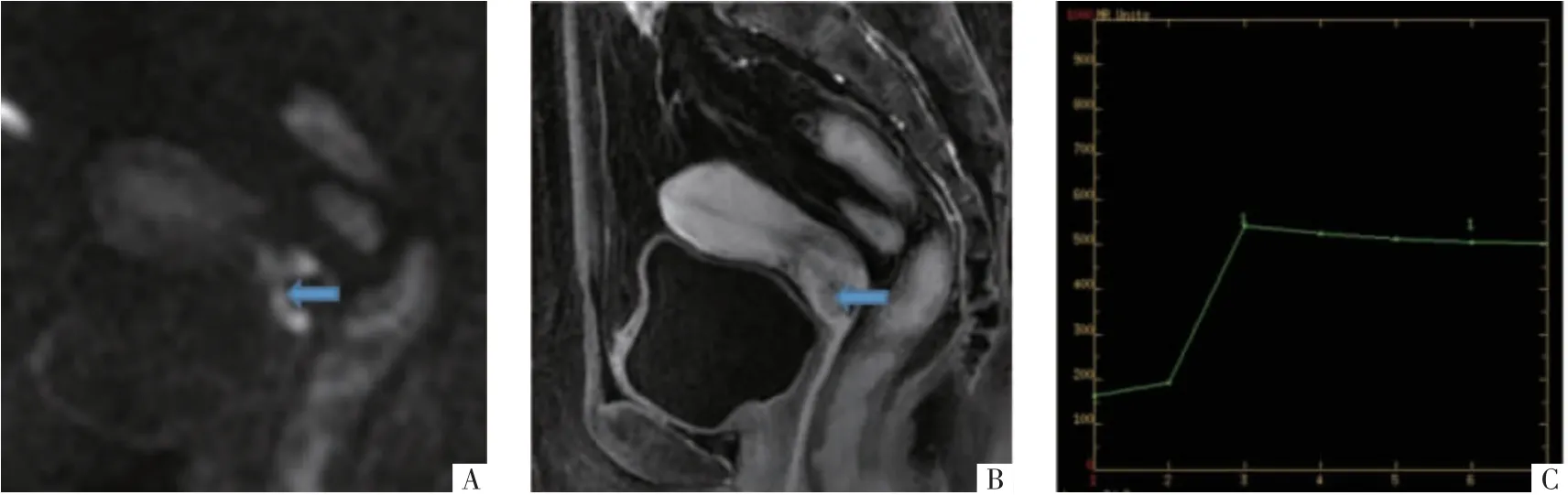
图2 宫颈鳞癌病人,37 岁,锥切术后癌灶残留,再行子宫切除术。A 图为矢状面DWI 影像(b=1 000 s/mm2),残留癌灶呈高信号,ROI 位于箭头处。B 图为MRI 矢状面增强影像,显示残留癌灶强化程度低于周围宫颈,ROI 位于箭头处;C 图显示残留癌灶TIC 曲线呈快进快出型(Ⅲ型)。
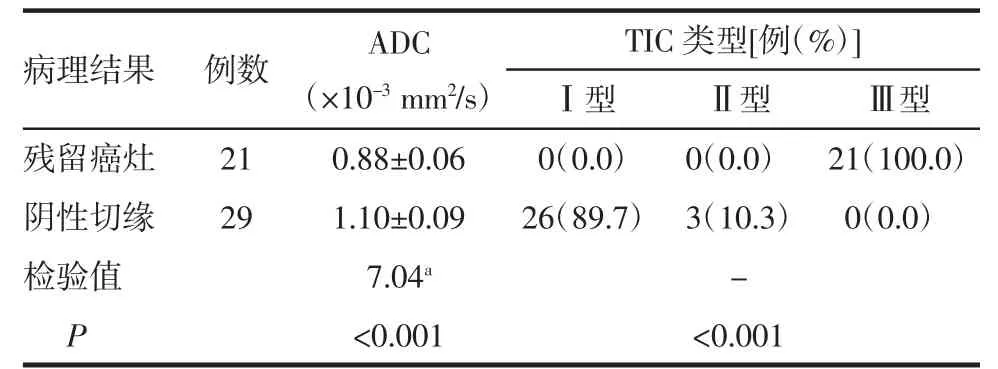
表2 宫颈残留癌灶与阴性切缘的ADC 值和TIC 曲线类型比较
3 讨论
妇科恶性肿瘤有年轻化趋势,随着我国生育政策调整,保留育龄女性病人生育及再生育能力是临床制定治疗方案必须考虑的问题[5]。因为我国宫颈癌筛查制度日益完善,越来越多的宫颈病变在早期能够发现。宫颈锥切术是宫颈癌前病变标准的治疗方式,然而锥切术后如何进一步诊疗仍存在争议[6]。
宫颈锥切术包括冷刀锥切术、激光锥切术和环形电切术,是诊断和治疗宫颈癌前病变、宫颈原位癌及浸润深度<3 mm 癌灶的标准术式。目前临床常采用冷刀锥切术和环形电切术2 种方法。有文献[7]报道,2 种术式手术后大体标本的残存癌灶阳性率、肿瘤治愈率及复发率差异均无统计学意义。对于有生育要求的女性,特别是无生育史病人,需要可靠的检查技术来评估锥切后残余宫颈情况。此外,宫颈锥切术后育龄女性妊娠时可能面临锥切术后宫颈机能不全和早产的风险,故评估残余宫颈长度和完整性非常必要,为将来妊娠提供宫颈资料的客观依据[8]。
宫颈锥切术操作过程中可能会增加宫内压力,若切缘存在癌灶,有使癌细胞扩散到淋巴血管腔而加速肿瘤进展的风险[9]。对于宫颈锥切术后的阴性切缘,临床上通常采用阴道镜检查进行规律随访[10],但阴道镜属于有创检查。MRI 凭借优异的软组织对比度而成为评估宫颈癌治疗反应、检测肿瘤复发和随访检查的首选方法[11]。本研究显示,MRI 正确诊断93.1%的阴性切缘,即最终子宫切除标本上基本没有残留肿瘤,与Lakhman 等[4]研究结果一致。有研究[12-13]显示宫颈锥切术后,MRI 诊断残留癌灶的敏感度为32.7%~80%。本研究显示,MRI 诊断残留癌灶敏感度仅19.0%,与上述研究结果差异较大,可能与本研究纳入病人行宫颈锥切术后残留癌灶较小有关。虽然MRI 被认为是诊断妇科恶性肿瘤最佳检查方法,但在对较小癌灶检出方面仍有局限性[14-15]。本研究中,宫颈锥切术后21 例病人有残留病灶,18例切缘残留癌灶<0.5 cm,MRI 仅正确诊断1 例,提示MRI 对锥切术后微小癌灶的检出具有局限性。分析原因可能是由于部分病人宫颈锥切术与MRI 检查的时间间隔较短,锥切术后宫颈管周围渗出物、切缘处气体伪影会影响放射医师对宫颈正常组织层次的判断,影响对肿瘤残留的判断。因此对MRI诊断切缘阴性的有生育需求病人,仍需规律接收细胞学及阴道镜检查进行随访,避免病变进展。
MRI 不仅可以对宫颈癌进行准确分期诊断,相关参数还可以反映肿瘤组织学分型及分化程度等病理信息[16-17]。本研究中,大部分残留癌灶的ADC值与文献[18]报道宫颈癌ADC 值相似,而且阴性切缘的ADC 值高于残留癌灶。阴性切缘主要由新生薄壁的毛细血管及成纤维细胞构成,细胞密度低于肿瘤组织,自由水扩散相对较多,因此ADC 值高于恶性肿瘤组织[19]。此外,本研究中阴性切缘在动态增强扫描发现表现为渐进性持续性强化,TIC 主要呈流入型,该强化特征与病理上的炎性病变相对应,强化范围和强化时间往往高于恶性肿瘤,与文献[10]报道结果相似;而残留癌灶TIC 与恶性肿瘤微循环特征相符,血管通透性高,表现为快速强化和消退。因此,动态增强扫描TIC 结合ADC 值可对宫颈切缘肉芽组织及慢性炎症与宫颈恶性肿瘤进行鉴别。
本研究存在一定局限性:⑴样本量较小,且宫颈锥切术后残留癌灶较小的病人较多。⑵仅纳入经子宫切除术进一步治疗的宫颈锥切病人,可能存在偏倚。今后可以进一步观察随访未行子宫切除术病人的宫颈切缘情况,扩大样本进行研究。
综上所述,宫颈锥切术后切缘残留癌灶和肉芽肿或慢性炎症的MRI 表现不同,有助于放射科医生更准确地对锥切术后切缘状态进行解释。关于MRI对宫颈切缘的定量评估方面,ADC 值和TIC 有助于两者的鉴别诊断。此外,本研究显示MRI 在评估宫颈锥切术后切缘阴性方面检出率高,在锥切术后保留生育能力方面,有助于临床医师制定个性化和完善的治疗方案。
