超声引导下高电压脉冲射频联合三氧注射治疗带状疱疹后神经痛*
2023-05-24李雪萌赵倩男张建峰孙丽娜周国明安建雄2
李雪萌 赵倩男 张建峰 孙丽娜 周国明 安建雄2,,△
(1 承德医学院附属医院疼痛科,承德 067000;2 中国医科大学航空总医院麻醉、疼痛与睡眠医学中心,北京 102400;3 中国科学院大学存济医学院,北京 102400;4 潍坊医学院麻醉学院暨潍坊医学院附属医院麻醉、疼痛与睡眠医学中心,潍坊 261000)
当水痘-带状疱疹病毒 (varicella zoster virus, VZV)激活、复制并沿着神经传播到其支配的皮肤区域时,会导致带状疱疹 (herpes zoster, HZ) 的出现。同时,由于受影响的神经发生炎症和坏死,在其支配的区域会产生强烈疼痛[1],最终发展成为带状疱疹后神经痛 (postherpetic neuralgia, PHN)。PHN 是HZ 最常见的并发症之一,也是一种周围性神经病理性疼痛。从1994 年至2018 年,PHN 的总发病率为平均每10 万人有57.5 例病人,且逐年增加[2]。据报道中国人HZ 和PHN 患病率分别为7.7%和2.3%,而有29.8%的HZ 病人发展为PHN[3]。由于长期缺乏对PHN 理想的治疗手段,使病人及其家庭长期承受巨大的痛苦和经济负担。目前,PHN 的治疗方式包括药物治疗和微创介入治疗,其中一线治疗药物为钙离子通道调节剂、三环类抗抑郁药、利多卡因贴剂等,但单一的药物往往难以有效缓解疼痛;微创介入治疗包括神经介入技术和神经调控技术等[4],可以减少药物用量和不良反应,有效控制疼痛。
三氧作为一种强氧化剂,对炎性疼痛、神经病理性疼痛、心因性疼痛等均有显著的疗效[5]。前期研究发现三氧治疗可以有效缓解带状疱疹相关性疼痛病人的疼痛,促进损伤神经的修复[6]。脉冲射频(pulsed radiofrequency, PRF) 是由传统射频变化而来的新型微创介入技术,可将射频信号施加到神经组织,通过热效应和场效应调控损伤神经,但整个过程电极附近组织温度低于传统射频[7],降低发生组织损伤或变性的风险,现已广泛应用于治疗PHN[8,9],而PRF 联合三氧注射治疗PHN 的治疗效果仍不清楚。
本研究通过回顾性对比PHN 病人治疗前后及随访时的各项临床指标及变化,评价超声引导下背根神经节(dorsal root ganglion, DRG)高电压脉冲射频联合三氧注射与单纯三氧注射治疗PHN 的临床疗效及预后不良的危险因素,为临床中PHN 的治疗提供依据。
方 法
1.一般资料
本研究为单中心回顾性研究,已通过中国医科大学航空总医院伦理委员会审核(伦理批号HK2019-06-12)。选 取2019 年6 月 至2021 年12月在航空总医院诊治的PHN病人,收集其基线信息。从现有病历中回顾性收集和分析病人的数据,所有病人术前均已签署知情同意书。
根据治疗方式的不同将病人分为两组:联合治疗组:采用DRG 高电压脉冲射频联合三氧注射(A组,n= 78),三氧治疗组:采用单纯DRG 三氧注射(B 组,n= 59)。在治疗期间口服普瑞巴林、加巴喷丁解救镇痛。
纳入标准:①明确诊断为PHN;②年龄≥18岁;③术前疼痛视觉模拟评分法 (visual analogue scale, VAS) 评分≥4。
排除标准:①穿刺区局部感染;②患有凝血功能障碍或出血性疾病;③存在精神疾病和不能合作;④患有严重的心、脑、肺或肝脏疾病。
2.治疗方法
联合治疗组(A 组):病人取侧卧位,患侧朝上,监护心电、血氧、血压。常规消毒铺巾,暴露注射部位。使用超声设备 (vivid-i; GE Healthcare Bio-Sciences Corp, Piscataway, NJ, USA) 定位受累DRG。穿刺靶点为病灶对应节段及相邻上下两个DRG(如病灶节段在T6,穿刺靶点为T5至T7的DRG)。11-L 传感器探头用无菌鞘覆盖,置于相应脊柱水平,与脊柱长轴平行。穿刺目标确定后,注射2 ml 的0.5%利多卡因进行局部皮下浸润麻醉。在超声引导下,采用3 个100 mm 的18G 射频穿刺套管针,缓慢进针至针尖进入病灶对应节段及上下方椎间孔开口处后,将上两个节段射频针连接射频电极 (Cosman Medical Inc., Burlington, VT, USA),设置参数:50 Hz、0.4~0.6 V,进行感觉刺激和运动刺激测试,并调整针尖位置。当疼痛部位诱发出现异感时,调整参数设置:42℃、2 Hz、20 ms、900 s,初始射频电压为40 V,逐渐提高至病人最大耐受电压(最高至99 V),再将下两个节段射频针连接射频电极,使用相同方式进行治疗。共治疗2 个周期,病灶相邻上下两个DRG 治疗15 min,病灶节段累积治疗30 min。对于头面部PHN,采用单个100 mm 的21G 射频穿刺套管针,穿刺靶点为病灶节段的半月神经节,通过Hartel 前入路进行穿刺,当针尖进入卵圆孔时,连接射频电极,其余步骤与上文描述相同,住院期间PRF 仅治疗1 次。在PRF 后取出针芯,以11.5 μg/ml 的浓度通过内导管注射10 ml 三氧水(SYZ-80A Therapy System,China),头面部位注射的三氧为7 ml。每日进行1次三氧注射,连续5 日(周一至周五)。
三氧治疗组(B 组):单独三氧注射的穿刺过程与PRF 类似,在超声引导下定位穿刺靶点,局部皮下浸润麻醉后,采用3 个22G 套管针缓慢插入病灶节段及相邻椎间孔开口处,以3 ml/min的速度注射三氧(11.5 μg/ml),使其在穿刺靶点周围扩散,但是注意避免进入蛛网膜下腔。术毕后拔针,局部止血,结束后均观察30 min,无不良反应后返回病房。治疗次数与联合治疗组相同。整个治疗过程均由一位有疼痛管理经验的医师(安建雄)完成。
3.观察指标
收集资料:包括性别、年龄、病程时长、发病部位、基础疾病史(高血压、糖尿病)、治疗前和治疗后1 周的VAS 评分及vonFrey 变化。随访期间为治疗后的1 个月、3 个月、6 个月,选择VAS评分评估治疗效果。采用非手术人员在随访中评估病人。
(1)VAS 评分:是一种广泛用于测量疼痛强度的评分表,其范围从无痛到剧烈疼痛(0:无痛;1~3:轻度疼痛,可忍受;4~6:中度疼痛,可影响睡眠;7~10:严重,难以忍受的疼痛)。采用VAS 评分 < 3 作为PHN 治疗有效的衡量指标。
(2)触觉评估:通过一系列校准的vonFrey 细丝 (Stoelting Co., Wood Dale, IL, USA) 进行触觉评估。将0.008 g/mm2的vonFrey 纤维多次垂直于受累皮肤区域。从 0.008 g/mm2开始测量,如果病人对机械刺激做出反应时,记录vonFrey 的数值。如果没有反应,则选择较大克数细丝重复测量。
(3)总有效率:根据VAS 评分将治疗效果分为有效与无效。有效:VAS 评分 < 3[10];无效:VAS 评分≥3。总有效率(%) = 有效/n× 100%。
4.统计学分析
采用SPSS 25.0 统计软件进行统计学分析。正态性分布采用Shapiro-Wilk 检验。计量资料用均数±标准差(±SD)表示,偏态资料用中位数和四分位间距表示。治疗前后不同时间点比较采用Friedman检验,组间比较采用Mann-Whitney U 检验。人口统计学数据采用X2检验。采用二分类Logistic 回归分析对PHN 病人治疗方式的影响因素进行单因素及多因素Logistic 回归分析,检验水准 α = 0.1(双侧)。P< 0.05 为差异有统计学意义。
结 果
1.一般资料
本研究初步筛选出符合条件的PHN 病人161例进行评估。24 例病人由于随访数据不完整(无法通过电话联系到病人及家属)未纳入分析。最终,共有137 例病人被纳入分析,其中联合治疗组(A组)为78 例,三氧治疗组(B 组)为59 例(见图1)。收集资料包括年龄、性别、病程、发病部位、治疗前VAS 评分和vonFrey 测量值、基础疾病史,其中比较两组高血压病史和糖尿病病史差异有统计学意义(P< 0.05,见表1)。
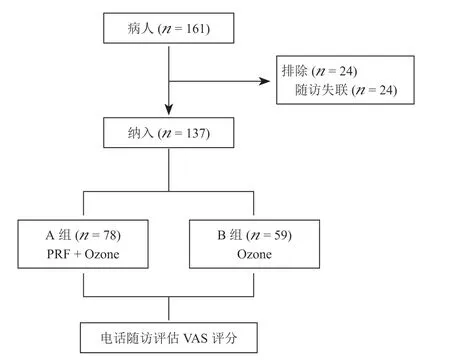
图1 流程图Fig.1 Study flowchart
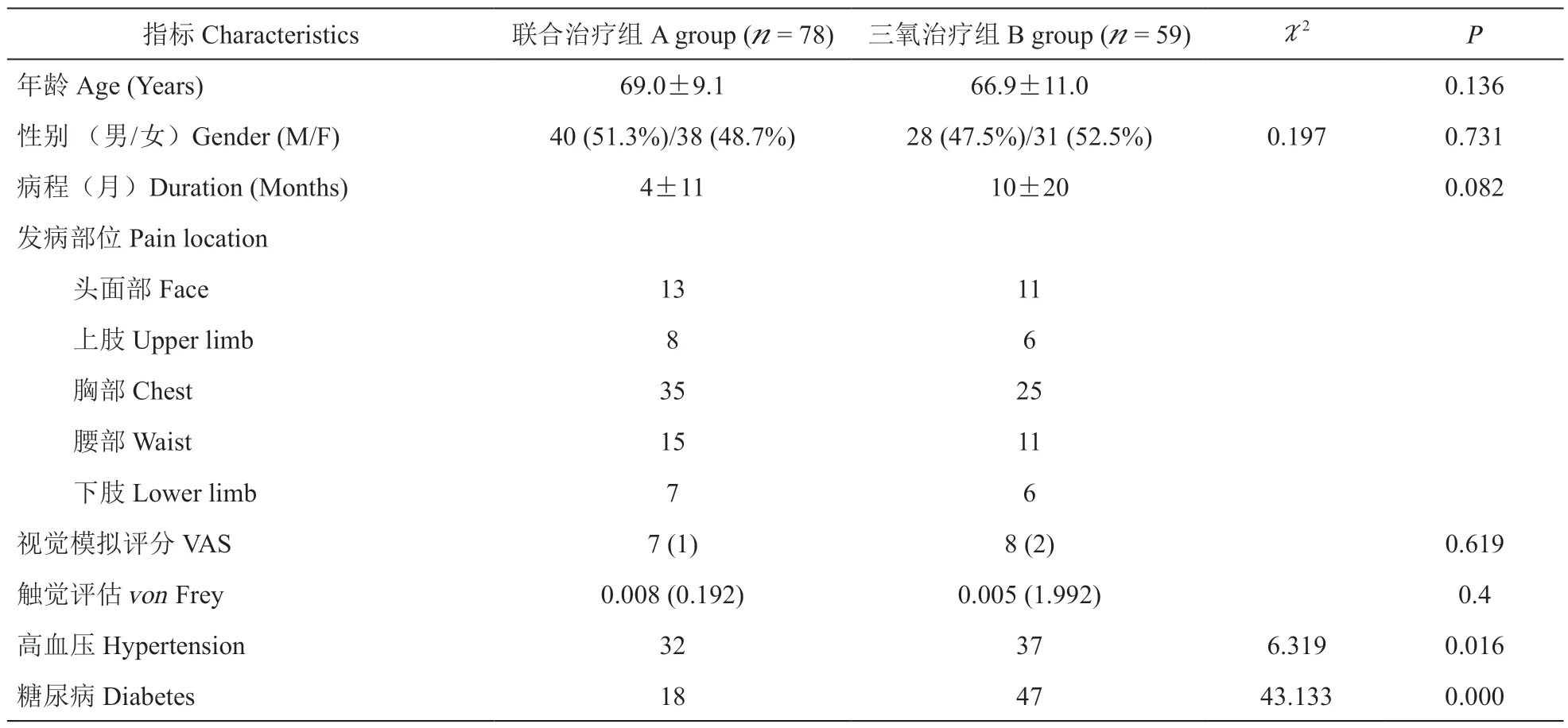
表1 病人一般资料Table 1 Demographic characteristics
2.两组病人各时间点VAS 评分比较
与治疗前相比,两组治疗后1 周及治疗后1 个月、3 个月、6 个月各时间点的VAS 评分均有所下降(P< 0.05)。与B 组相比,A 组的VAS 评分下降更显著,并在各个时间点均低于B 组(P< 0.05,见图2)。
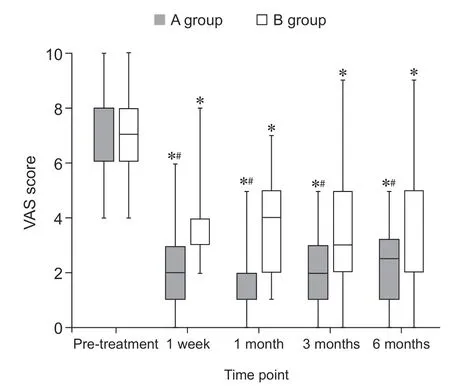
图2 两组各时间点病人VAS 评分变化情况*P < 0.05,两组组内相比;#P < 0.05,两组组间相比Fig.2 The changes of VAS at the evaluative time points in group A and B*P < 0.05, compared with pre-treatmment; #P < 0.05,compared between groups.
3.两组病人各时间点机械痛阈值比较
与B 组治疗前(OR: 4.355, 95%CI0.807-7.90)相比,治疗后vonFrey 测量机械痛阈值(OR: 1.508,95%CI0.575-3.591,P= 0.000) 显著降低。A 组与治疗前(OR: 2.32, 95%CI1.130-3.51)相比,治疗后vonFrey 测量机械痛阈值(OR: 0.928, 95%CI0.023-1.833,P= 0.000)显著降低,但治疗前后两组组间比较差异均无统计学意义(治疗前P= 0.127;治疗后P= 0.107,见图3)。
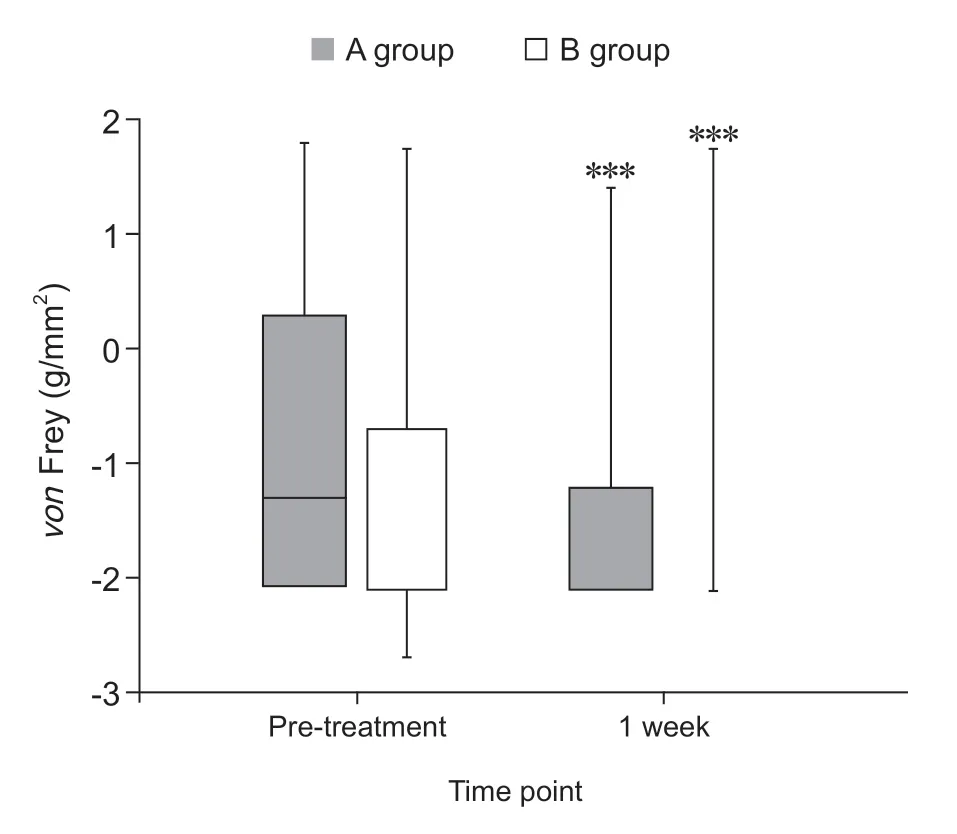
图3 治疗前后病人机械痛阈值变化情况***P < 0.001,与治疗前相比Fig.3 Changes in von Frey at pre-treatment and posttreatment***P < 0.001, compared with pre-treatment.
4.两组病人各时间点治疗有效率比较
与既往的研究类似,本研究选择使用VAS 评分 < 3 作为有效治疗的标准[11]。B 组和A 组治疗后的有效率分别为20%和52%,1 个月时分别为32%和83%,3 个月时分别为47%和66%,6 个月时分别为51%和49%。A 组在治疗后1 周、1 个月和3 个月时的有效率均显著高于B 组,在6 个月时的有效率稍低于B 组,但差异无统计学意义(P= 0.806,见图4)。
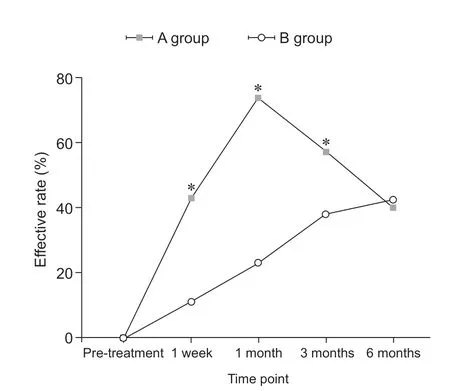
图4 两组病人各时间点有效率变化情况*P < 0.05,与B 组相比Fig.4 The total efficacy rate of the two groups at the prescribed evaluative time points*P < 0.05, compared with group B.
5.影响预后的Logistic 回归分析
137 例病人完成随访,在随访的第1 个月有84例VAS 评分< 3,其中A 组为65 例;第3 个月有80 例VAS 评分 < 3,其中A 组为52 例;在随访的第6 个月有68 例VAS 评分< 3,其中A 组为30 例。将两组各分为预后良好组(VAS 评分 < 3)和预后不良组(VAS 评分≥3),与年龄、性别、病程、发病位置、高血压病史、糖尿病病史进行Logistic回归分析。单因素Logistic 回归分析的结果表明,病程 (P= 0.029,OR: 1.043, 95%CI1.004-1.082) 和糖尿病 (P= 0.001,OR: 11.1, 95%CI2.523-48.842) 为三氧注射治疗预后的危险因素;多因素Logistic 回归分析的结果表明病程 (P= 0.076,OR: 1.059, 95%CI0.994-1.128)和糖尿病 (P= 0.004,OR: 16.392, 95%CI2.477-108.493)为三氧注射治疗预后的危险因素。在联合治疗组中,单因素Logistic 回归分析的结果表明病程 (P= 0.013,OR: 0.966, 95%CI0.94-0.993)和发病部位位于下肢(P= 0.059,OR: 6.875, 95%CI0.931-50.782)为6 个月预后不良的危险因素,而多因素Logistic 回归分析也显示病程(P= 0.008,OR:0.958, 95%CI0.928-0.989)、发病部位位于下肢(P=0.034,OR: 12.687, 95%CI1.214-132.615)为6 个月预后不良的危险因素(见表2、3)。
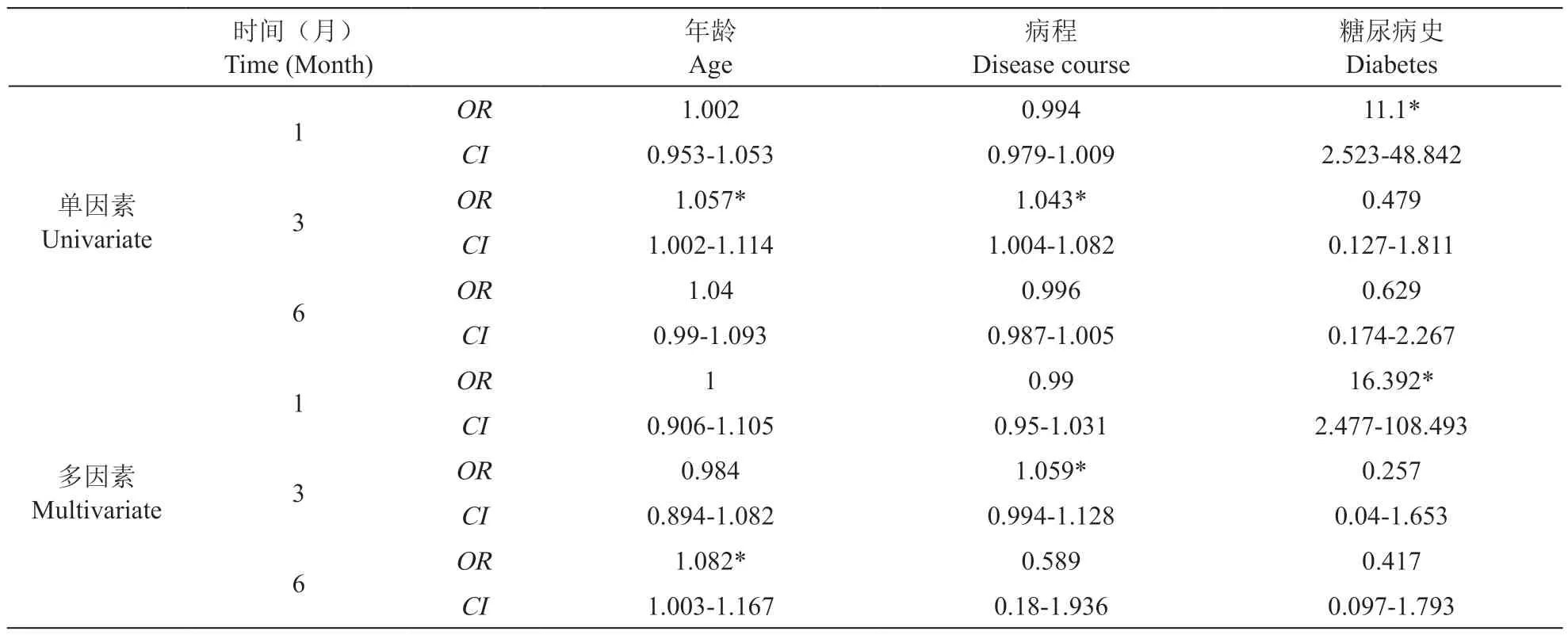
表2 三氧注射治疗预后预测因素的Logistic 回归分析Table 2 Logistic regression analysis of possible outcome predictors for ozone treatment effects
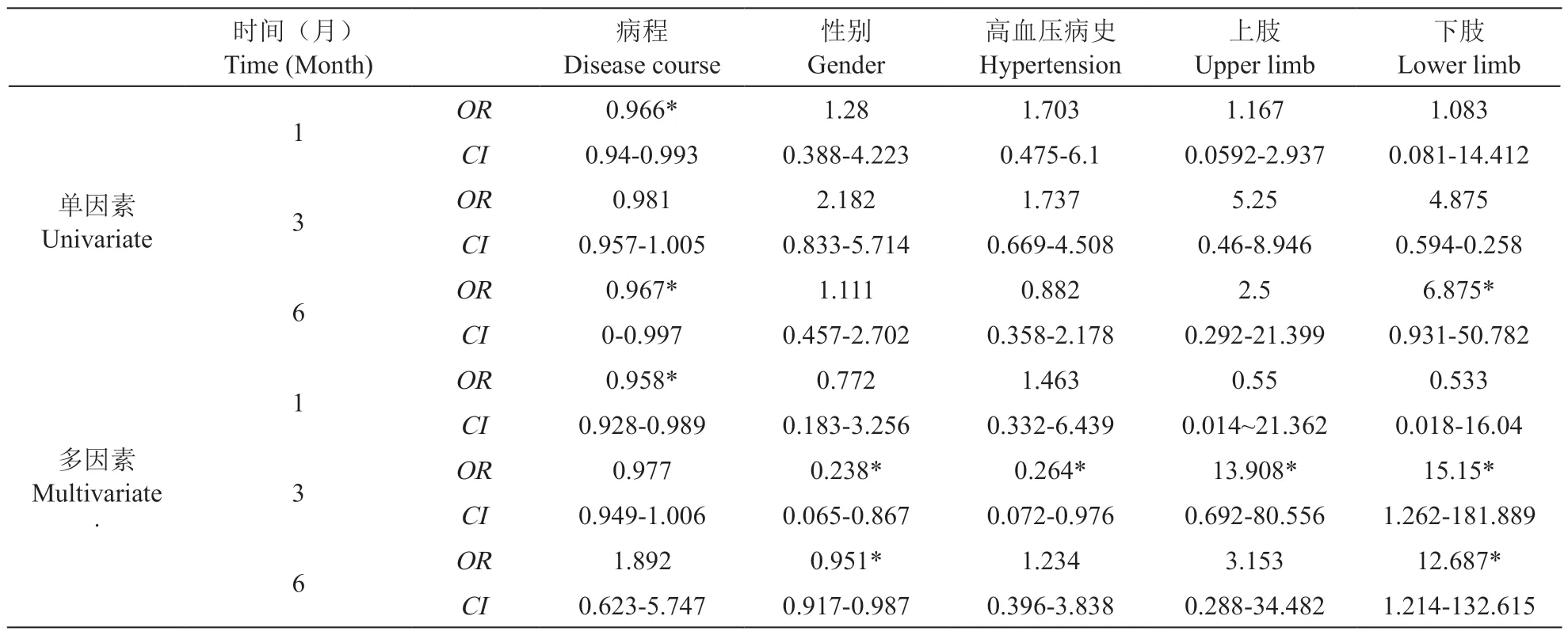
表3 PRF 治疗预后预测因素的Logistic 回归分析Table 3 Logistic regression analysis of possible outcome predictors for PRF treatment effects
讨 论
目前,在临床诊疗过程中,PHN 病人治疗目的主要为缓解疼痛,改善病人生活质量。一线治疗方式为药物治疗,但是药物治疗多伴有便秘、头晕等不良反应[12],且治疗效果有限,导致病人依从性差以及病程的进一步延长,最终增加治愈难度。所以单一的药物治疗可能无法达到治愈的结果。微创治疗方式安全性高,侵入性小,并且可以靶向作用于病灶。PRF 治疗参数的选择存在争议,但近几年研究表明高电压长时程PRF 在治疗带状疱疹相关性疼痛的显著疗效[13,14],而前期研究发现三氧用于神经病理性疼痛治疗效果的优越性[11,15]。因此,本研究对比联合治疗和单独三氧注射治疗效果,进一步分析可能影响治疗预后的危险因素。
PHN 的发病机制尚未十分明确,但研究表明PHN 病人患侧的Aβ、Aδ、C 传入神经发生损伤,并且对侧的传入神经也发生改变[16]。另一项研究表明PHN 病人患侧C 纤维功能受损,由于中枢敏化导致对侧的C 纤维功能也发生改变[17]。另外,前期研究推测,PHN 的发病机制可能涉及了大脑皮质、脊髓、神经节、周围神经等全神经的损伤,而研究表明三氧治疗促进损伤神经的修复[6,18]。本研究结果表明,三氧注射后各时间点均可有效缓解病人疼痛,显著降低机械痛阈,有效率在6个月内缓慢增长,于第6 个月达到峰值。体外研究发现,三氧可以灭活1 型单纯疱疹病毒,而1 型单纯疱疹病毒和VZV同属于人类疱疹病毒[19]。本研究中选用液态三氧注射,与气态三氧相比,液态三氧注射容易控制弥散范围,可降低气态三氧可能引起的气体栓塞和气颅等风险[20]。同时,为了降低注射高浓度三氧注射对病人的刺激,注射方案选用低浓度大容量注射,注射浓度与既往研究一致[21],治疗过程均在超声实时下进行,安全性较高。联合治疗组结果显示,治疗后各个时间点均可显著改善病人疼痛程度和机械痛阈,有效率在治疗后1 个月快速达到峰值,后缓慢下降至治疗后6 个月,虽有效率较前下降,但仍高于治疗前。治疗后持续至6 个月有效率均显著高于单独三氧注射治疗,在第6 个月,两者有效率近似,但差值无统计学意义。本研究中PRF 采用的是高电压长时程的治疗模式,治疗过程中温度保持在42℃以下,不会引起病人的神经损伤或组织蛋白质凝固等风险,对病人的刺激较低。相较于单纯三氧注射治疗组,联合治疗组在缓解疼痛方面效果显著,能快速达到治疗效果,且疗效在6 个月内依旧有效。研究表明,PRF 可选择性和持续性的调节C 纤维介导的超敏反应,并缓解神经病理性疼痛大鼠模型的机械异位痛[22]。同时,PRF 还有助于损伤神经的重塑和再生[23],加上三氧治疗的神经修复、抗病毒功能,可能是联合治疗效果优越的原因。
本研究Logistic 回归分析结果表明,病程长和下肢PHN 是联合治疗组预后不良的独立危险因素,这一结果与Kim 等[24]在治疗慢性腰骶神经根性疼痛的结果类似。病程延长造成的持续疼痛可能会导致中枢敏化,甚至脑部结构的改变。一项对PHN病人的磁共振成像结果表明,PHN 的大脑结构的改变并不局限于“疼痛矩阵”脑区,而是延伸到其他脑区[25],中枢结构的改变加重了PHN 病人治愈的困难。同样的,病程长和糖尿病病史是三氧注射治疗组预后不良的独立危险因素,这与本团队既往的研究结果类似[15]。另外,研究表明糖尿病与神经损伤导致机械性异位痛的发生相关,同时糖尿病病史也是PHN 的危险因素[26,27]。
本研究有一定的局限性:本研究为回顾性分析,无法避免信息偏倚;样本量偏少,随访时间较短,未来需要多中心、大样本研究来进行验证;缺少单独的PRF 组;三氧注射治疗频次较高;未包含药物使用情况、睡眠质量的评估。
综上所述,本研究表明在6 个月内高电压脉冲射频联合三氧注射治疗与单纯三氧注射治疗均可缓解PHN 病人的疼痛,但联合治疗在缓解PHN 病人疼痛程度方面更具有优越性。
利益冲突声明:作者声明本文无利益冲突。
