内科胸腔镜联合胸腔积液BIRC5、IP-10 对结核性胸腔积液及恶性胸腔积液的鉴别价值研究
2023-05-15池跃朋梁亚充李晓倩王智慧王玉红董雅坤
池跃朋,梁亚充,李晓倩,王智慧,王玉红,董雅坤,牛 波
胸腔积液因胸膜腔内液体生产和吸收之间的不平衡引起,它与癌症、感染或炎症等全身性疾病密切相关[1-2]。在以淋巴细胞为主的渗出液中,结核性胸腔积液和恶性胸腔积液是两种常见病因[3-4]。胸腔积液的处理和预后因病因而异,因此正确鉴别诊断结核性胸腔积液和恶性胸腔积液非常重要。内科胸腔镜是一种高效、安全、简单、经济的微创手术,在诊断和治疗胸腔积液和胸腔疾病方面具有独特的优势,也是目前诊断胸腔积液的理想手段[5];但二者在胸部影像学及胸水常规检测方面可能存在相似性,较难单独通过内科胸腔镜进行鉴别。因此,联合简单便捷的临床指标以利于这两种胸腔积液的鉴别诊断是临床研究关注的重点。Survivin(BIRC5)蛋白可在细胞增殖、凋亡作用中发挥重要调控作用,而细胞异常增殖同时在恶性肿瘤的发生发展过程中起着至关重要的作用[6]。研究表明,结核的淋巴细胞胸腔积液表现出γ 干扰素及γ 干扰素诱导蛋白10 (interferon induced protein 10,IP-10)表达增加[7]。基于此,本研究通过检测结核性胸腔积液和恶性胸腔积液患者胸腔积液BIRC5、IP-10 水平,同时进行内科胸腔镜检查,探讨其联合鉴别诊断价值。
1 对象与方法
1.1 对象 回顾性选取河北省胸科医院2020 年1 月~2022 年5 月收治的108 例胸腔积液患者作为研究对象,临床主要表现为咳嗽、胸痛、呼吸困难及咳血等, 最终经临床诊断确诊52 例为结核性胸腔积液患者(结核性胸腔积液组)、56 例为恶性胸腔积液患者(恶性胸腔积液组),其中结核性胸腔积液组年龄26 岁~80 岁,平均(54.67 ± 8.36)岁,男性37 例,女性15 例;恶性胸腔积液组年龄28 岁~78岁,平均(55.02 ± 8.81)岁,男性36 例,女性20 例。研究获本院临床医学伦理会批准,患者及家属均知晓胸腔镜检查必要性,均自愿签同意书。
纳入标准:(1)意识清醒,可自主配合完成研究者;(2) 术前心电图及凝血功能检查无异常者;(3)影像提示胸腔积液且B 超可定位。排除标准:(1)有重要脏器功能缺陷;(2)有出血倾向者;(3)有呼吸循环衰竭者;(4)入院前3 个月内接受过抗结核、抗肿瘤治疗, 或接受过有创性胸腔膜检查和治疗者;(5)入院前3 个月有过非甾体抗炎药、糖皮质激素、免疫抑制剂治疗史者。
1.2 方法
1.2.1 结核性胸腔积液与恶性胸腔积液临床诊断标准 结核性胸腔积液:胸水为渗出性、有结核病的相关临床症状、腺苷脱氨酶升高,同时符合以下任意一项:(1) 结核分枝杆菌抗体检测结果阳性;(2)IGRA 检测结果阳性;(3)PDD 试验阳性或强阳性。恶性胸腔积液:胸膜活检组织中可发现恶性细胞和病变组织, 胸腔积液中存在恶性细胞脱落现象。
1.2.2 胸腔积液BIRC5、IP-10 水平测定 收集常规胸腔穿刺术抽取的胸腔积液5 ml 标本(术前),置于肝素抗凝管中保存。采用酶联免疫吸附(enzyme linked immunosorbent assay,ELISA) 法检测保存的胸腔积液标本中BIRC5、IP-10 水平, 采用美国Molecular Devices 公司的SpectraMax iD3 多功能酶标仪在492 nm 处检测吸光度,并进行结果分析。
1.2.3 内科胸腔镜检查 检查设备选用日本Olympus 公司LTF-240 型电子胸腔镜。术前给予患者吸氧、连接呼吸机、心电监护等监测生命体征,嘱患者选健侧卧位,根据术前定位,选取最佳进镜部位(一般为腋中线~腋后线第4 ~6 肋间隙)。常规消毒、铺巾,采用2%利多卡因进行麻醉,待完全麻醉后,切开皮肤1.0 ~1.5 cm,采用止血钳将各层组织分离至胸膜处,置入Trocar 和胸腔镜,至胸腔膜后缓慢吸出胸腔内多余积液, 之后对脏层胸膜、膈胸膜等病变多发部位进行仔细检查,在非正常胸膜处行胸腔镜直视下多点活检,同时留存标本,同时根据术中胸膜实际情况进行松解粘连胸膜等相应处理。所有操作结束后退镜,置入胸腔闭式引流管,对皮肤及皮下组织进行缝合并妥善固定。诊断标准:(1)结核性胸腔积液:胸腔镜病理活检可发现胸膜腔组织内存在干酪样坏死性肉芽肿,存在抗酸杆菌;(2)恶性胸腔积液:胸腔镜病理活检可发现病变组织及恶性细胞。
1.3 统计学处理 采用SPSS 25.0 软件进行数据分析,以(%)表示计数资料,各诊断方法特异度、灵敏度、准确度等比较均采用卡方检验;以(±s)表示计量资料,两组比较采用独立样本t 检验;胸腔积液BIRC5、IP-10 水平对结核性胸腔积液和恶性胸腔积液的鉴别诊断价值采用受试者工作特征 (ROC)曲线分析; 内科胸腔镜单独及联合胸腔积液BIRC5、IP-10 与临床诊断结果的一致性采用Kappa 检验,Kappa ≤0.4、0.4 <Kappa ≤0.6、0.6 <Kappa ≤0.8、Kappa >0.8 时,一致性分别为较差、中度、较高、极高。以P <0.05 为差异有统计学意义。
2 结果
2.1 两组一般资料比较 结核性胸腔积液组与恶性胸腔积液组年龄、性别、体质量指数、吸烟史、饮酒史、胸痛、发热、气短比较差异无统计学意义(P >0.05)。见表1。
表1 结核性胸腔积液组与恶性胸腔积液组一般资料比较[例(%),±s]
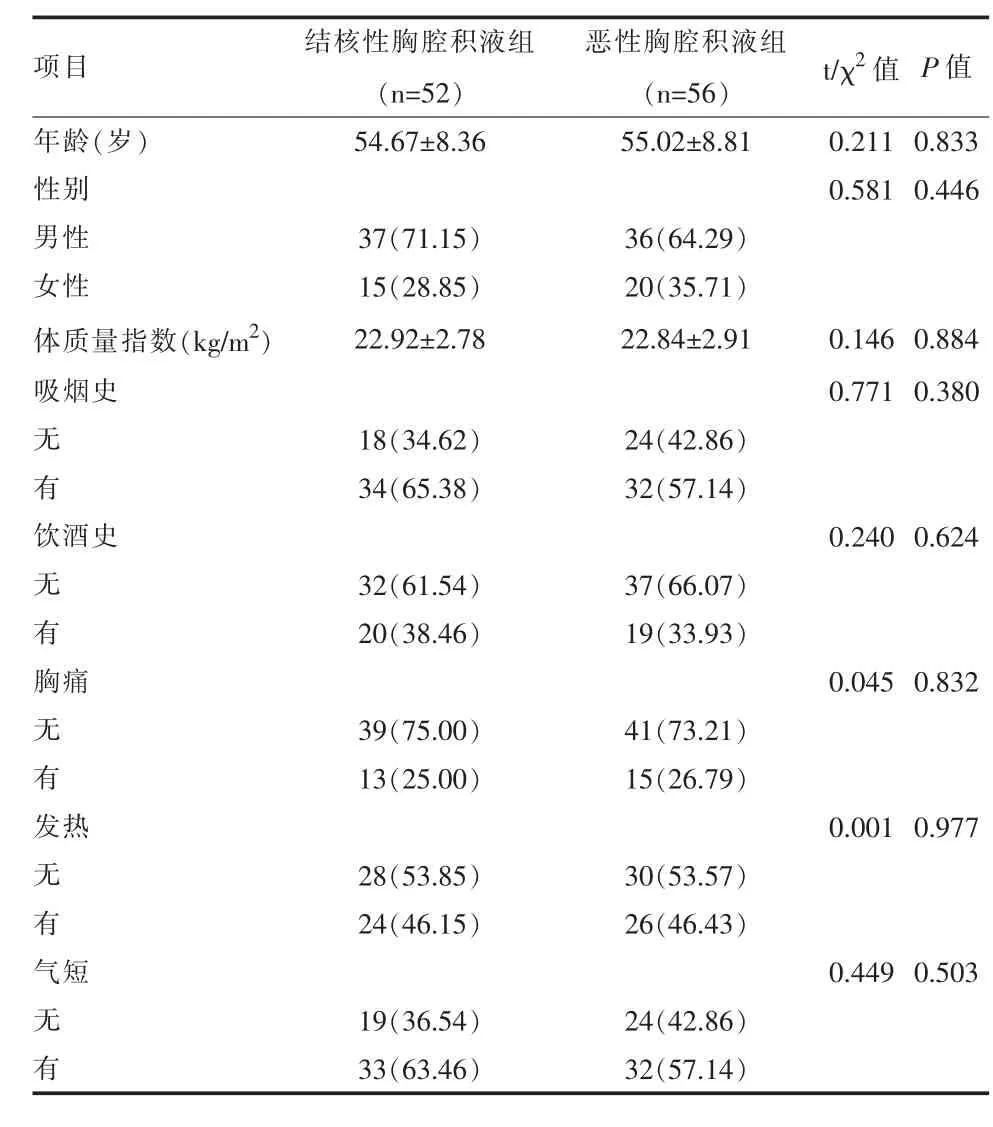
表1 结核性胸腔积液组与恶性胸腔积液组一般资料比较[例(%),±s]
项目 结核性胸腔积液组(n=52)恶性胸腔积液组(n=56) t/χ2 值 P 值年龄(岁) 54.67±8.36 55.02±8.81 0.211 0.833性别 0.581 0.446男性 37(71.15) 36(64.29)女性 15(28.85) 20(35.71)体质量指数(kg/m2) 22.92±2.78 22.84±2.91 0.146 0.884吸烟史 0.771 0.380无18(34.62) 24(42.86)有34(65.38) 32(57.14)饮酒史 0.240 0.624无32(61.54) 37(66.07)有20(38.46) 19(33.93)胸痛 0.045 0.832无39(75.00) 41(73.21)有13(25.00) 15(26.79)发热 0.001 0.977无28(53.85) 30(53.57)有24(46.15) 26(46.43)气短 0.449 0.503无19(36.54) 24(42.86)有33(63.46) 32(57.14)
2.2 两组胸腔积液BIRC5、IP-10 水平比较 恶性胸腔积液组胸腔积液BIRC5 显著高于结核性胸腔积液组,IP-10 显著低于结核性胸腔积液组 (P <0.05)。见表2。
表2 结核性胸腔积液组与恶性胸腔积液组胸腔积液中BIRC5、IP-10 水平比较(pg/ml,±s)

表2 结核性胸腔积液组与恶性胸腔积液组胸腔积液中BIRC5、IP-10 水平比较(pg/ml,±s)
组别 例数 BIRC5 IP-10结核性胸腔积液组 52 56.38 ± 16.95 294.35 ± 70.87恶性胸腔积液组 56 88.74 ± 20.45 208.76 ± 49.35 t 值 8.915 7.326 P 值 0.000 0.000
2.3 两组的内科胸腔镜下表现比较 恶性胸腔积液组结节样新生物、增生增厚、大小不等结节、白斑样改变比例显著高于结核性胸腔积液组,血性胸水多发大结节、纤维素样粘连、大小一致结节、干酪样坏死改变、包裹性积液、胸膜充血水肿比例显著低于结核性胸腔积液组(P <0.05)。见表3。

表3 结核性胸腔积液组与恶性胸腔积液组内科胸腔镜下表现比较[例(%)]
2.4 内科胸腔镜单独及联合胸腔积液BIRC5、IP-10 的鉴别诊断价值比较 以胸腔积液BIRC5、IP-10 水平为检验变量绘制ROC 曲线,结果显示,胸腔积液BIRC5、IP-10 水平鉴别诊断结核性胸腔积液和恶性胸腔积液的曲线下面积(AUC)分别为0.849(95%CI:0.777 ~ 0.920)、0.836 (95%CI:0.758 ~0.914),特异度分别为84.62%、76.92%,灵敏度分别为75.00%、83.93%, 临界值分别为78.27 pg/ml、256.41 pg/ml。胸腔积液BIRC5 水平>78.27 pg/ml为阳性, 胸腔积液IP-10 水平≤256.41 pg/ml 为阳性。胸腔积液BIRC5 检查结果显示恶性胸腔积液50 例和结核性胸腔积液58 例, 内科胸腔镜与临床诊断结果一致性中度,Kappa 值为0.594(P <0.05)。胸腔积液IP-10 检查结果显示恶性胸腔积液59 例和结核性胸腔积液49 例, 内科胸腔镜与临床诊断结果一致性较高,Kappa 值为0.610(P <0.05)。内科胸腔镜检查结果显示恶性胸腔积液52 例和结核性胸腔积液56 例, 内科胸腔镜与临床诊断结果一致性较高,Kappa 值为0.778(P <0.05)。内科胸腔镜联合胸腔积液BIRC5、IP-10 检查结果显示恶性胸腔积液60 例和结核性胸腔积液48 例,内科胸腔镜联合胸腔积液BIRC5、IP-10 与临床诊断结果一致性极高,Kappa 值为0.888(P <0.05)。内科胸腔镜联合胸腔积液BIRC5、IP-10 诊断结核性胸腔积液和恶性胸腔积液的灵敏度、阴性预测值显著高于三者单独诊断,准确度高于胸腔积液BIRC5、IP-10 单独诊断(P <0.05)。见表4。
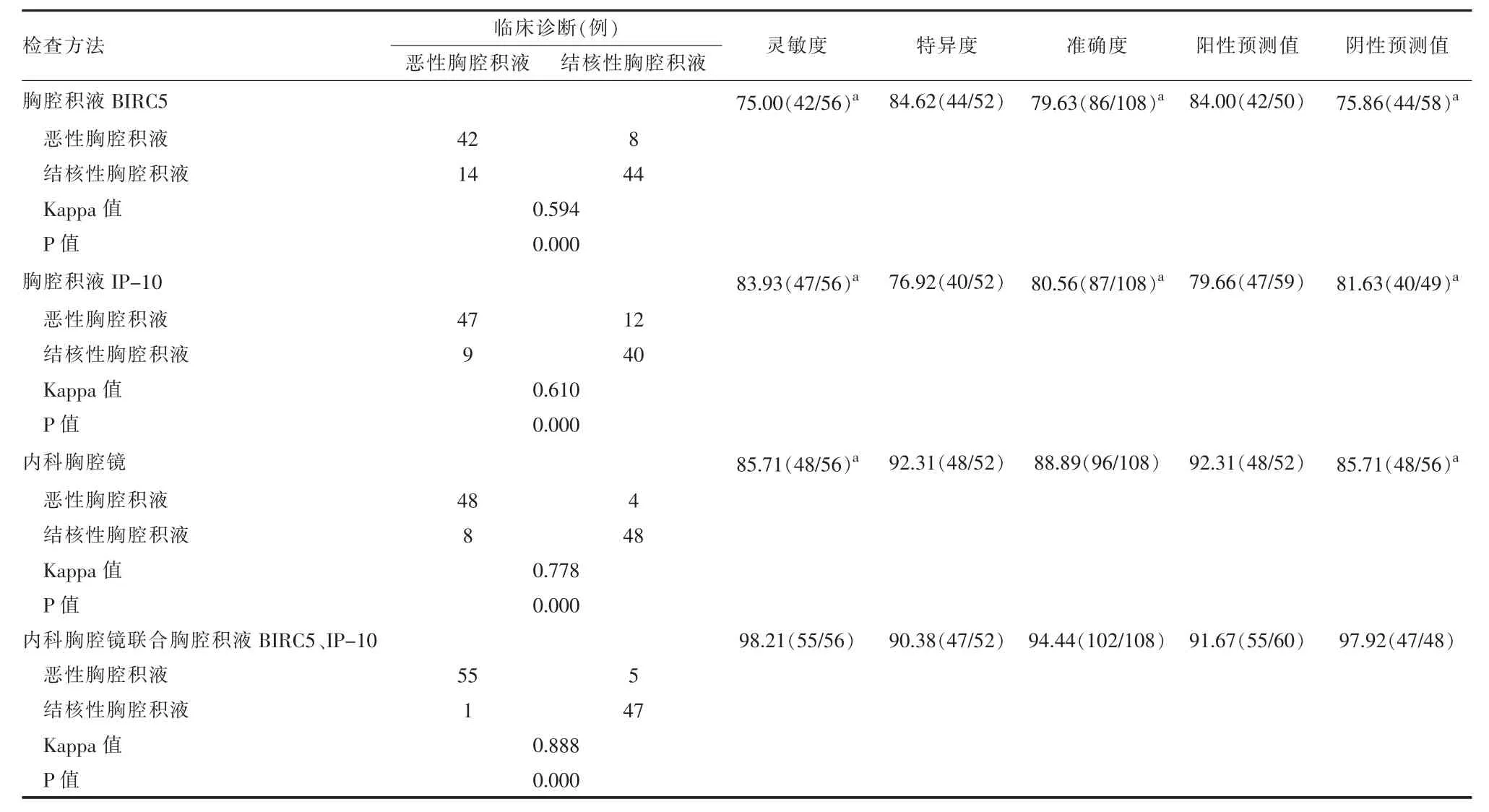
表4 内科胸腔镜、胸腔积液BIRC5、IP-10 单独及三者联合对结核性胸腔积液和恶性胸腔积液的鉴别诊断结果比较(%)
3 讨论
大多数恶性胸腔积液继发于其他部位肿瘤的胸膜转移,通常来自肺或乳腺,腺癌是最常见的细胞类型[8]。恶性胸腔积液主要依靠病理诊断,但目前其假阴性率居高不下[9]。结核性胸腔积液可能是原发性结核分枝杆菌感染的一种表现,或与结核再激活有关,其纤维蛋白沉着于胸膜表面,形成包裹性积液[10]。结核性胸腔积液目前结核菌涂片中抗酸杆菌的阳性率相对较低,MTB 培养的敏感性仅在30%左右,分子检测等技术成本较高,均存在一定的局限性[11]。因此探索可鉴别诊断恶性胸腔积液和结核性胸腔积液的新方法始终是临床追求的目标。
恶性胸腔积液与结核性胸腔积液在治疗及预后中有明显差异,及时的鉴别诊断是改善预后的关键;但二者在胸水常规检查、临床症状及体征等方面均有相似性,鉴别较为困难[12]。内科胸腔镜是一种微创手术,可通过内窥镜进入胸腔,进而用于各种适应证的诊断和治疗程序,通常由介入肺科医师在内镜检查室或手术室中,在局部或全身麻醉下进行[13]。本研究采用内科胸腔镜鉴别诊断结核性胸腔积液和恶性胸腔积液时,二者均存在特异性镜下表现, 结核性胸腔积液可明显观察到干酪样坏死改变,且血性胸水多发大结节、纤维素样粘连、大小一致结节、包裹性积液、胸膜充血水肿等表现也相对较多。然而部分恶性胸腔积液患者中也存在大小一致结节、纤维素样粘连等表现。因此内科胸腔镜诊断时不仅需要对明显的肿块、 结节进行取样活检,针对粘连等局限性胸膜改变也需要取样进行活检。
贾敬周等[14]研究结果中内科胸腔镜诊断结果与金标准具有中等一致性,Kappa 值为0.526, 而本研究一致性检验中Kappa 值为0.778。Kuwal 等[15]研究内科胸腔镜诊断病因不明的渗出性胸腔积液的灵敏度和特异度分别为93.87%和100%, 本研究鉴别诊断结核性胸腔积液和恶性胸腔积液的灵敏度和特异度分别为85.71%和92.31%。本研究结果与上述研究存在一定差异性,分析其可能是由于纳入样本数不同、地域不同以及个体差异等造成,今后将扩大样本量进一步验证分析。
细胞凋亡是维持组织中细胞数量的关键稳态机制,正常细胞凋亡的解除调节与恶性细胞转化有关,凋亡相关蛋白是此过程中最重要的凋亡调节因子, 而BIRC5 编码的蛋白是凋亡相关蛋白家族成员,且可能与恶性胸腔积液有密切联系[16-17]。研究显示,BIRC5 可影响凋亡过程中的两个重要生物学功能:促进细胞增殖和调整细胞生存时间,进而在恶性肿瘤的发生发展中发挥重要作用[6]。本研究恶性胸腔积液患者中BIRC5 表达相对较高,其有可能通过影响细胞凋亡参与胸腔积液恶性进展。IP-10是γ 干扰素诱导产生的一种趋化因子,在结核分枝杆菌感染者中可大量分泌[18]。本研究IP-10 鉴别诊断结核性胸腔积液和恶性胸腔积液的灵敏度和特异度分别为83.93%和76.92%, 而Dalil Roofchayee等[19]研究中分别为83.3%和48.3%。提示IP-10 的诊断特异度较低, 需与临床中其他指标联合使用。本研究进一步将内科胸腔镜与胸腔积液BIRC5、IP-10 联合使用,其诊断灵敏度、阴性预测值较三者单独检测有明显升高,诊断学效力较为理想,有一定的临床应用价值,今后可进一步通过大样本量研究对其临床价值进行进一步探讨。
综上, 内科胸腔镜联合胸腔积液BIRC5、IP-10对于结核性胸腔积液和恶性胸腔积液的鉴别诊断具有较高的价值,且均有其各自优势,可通过优势互补提高鉴别诊断的灵敏度。但本研究样本量相对较小,今后需进一步采用多中心、大样本量的研究验证此结果, 评估内科胸腔镜联合胸腔积液BIRC5、IP-10 的鉴别诊断性能。
