后路中线腰椎椎间融合术与后路腰椎间融合治疗轻度退行性腰椎滑脱临床对比研究
2023-02-04张希诺海涌关立刘玉增潘爱星程云忠陶鲁铭丁红涛张苡齐李越陆鸿一
张希诺 海涌 关立 刘玉增 潘爱星 程云忠 陶鲁铭 丁红涛 张苡齐 李越 陆鸿一
退行性腰椎滑脱 (degenerative spondylolisthesis,DS) 是一种由于脊柱关节退行性变导致一个椎骨在另一个椎骨上向前滑动,进而出现节段性脊柱骨不稳定的慢性脊柱疾病。DS 可导致患者出现背部疼痛或腿部放射痛。根据 2009 年发布的一项横断面研究,社区成年人群中 DS 的患病率高达 13.6%[1]。大多数 DS 患者没有任何症状,只有大约 10% 的患者具有临床症状并需要治疗干预。它的发病因素是多方面的,包括椎间盘退变[2]、小关节解剖方向[3]、髂腰椎结构[4]、性别[5]、韧带过度松弛[6]和锻炼过度[7]。背痛、神经根痛和神经源性跛行的症状与神经压迫、节段不稳以及脊柱失衡有关[8]。当保守治疗失败时建议外科手术,其中包括后路和 (或) 前路减压、椎间融合术以及刚性内固定或动态内 固定[9]。
目前广泛认为椎体稳定性的重建和神经减压是治疗腰椎滑脱有效的两种方法[10]。后路腰椎减压融合内固定 (posterior lumbar interbody fusion,PLIF) 是治疗腰椎滑脱临床效果的保障,并且在临床上已经得到广泛的应用[11]。但是,传统的椎弓根螺钉 (pedicle screw,PS) 的入钉点在关节突外缘,术中需要显露更多的椎旁软组织,手术切口较长,给患者术后腰背肌功能恢复带来了极大的挑战[12]。皮质骨轨迹 (cortical bone trajectory,CBT) 技术作为一种替代 PS 的新型技术,由 Santoni 等[13]在 2009 年提出。CBT 螺钉入钉点在椎体峡部与关节突下缘,螺钉轨迹由椎弓根内下方向外上方,CBT 螺钉经过峡部、椎弓根内侧、椎弓根外侧和椎体外侧壁 4 处皮质,提供良好的抗拔出力[14]。采用 CBT 方式内固定的后路腰椎减压内固定手术被称为中线腰椎融合技术 (midline lumbar interbody fusion,MIDLF)。MIDLIF 因其采用后方中线入路,对椎旁软组织剥离较少,切口长度较短,邻近节段关节突保护完整,手术时间短,术中出血量少。
但是,CBT 手术方式用于治疗轻度腰椎滑脱与传统 PS 螺钉内固定方式对比尚无相关报道。2017 年 10 月至 2019 年 10 月,我院行 PLIF 治疗 43 例 DS 患者,对比了 CBT 与 PS 手术方式治疗轻度腰椎滑脱术后的影像学评估、生活质量与功能评估以及术后并发症情况,评估其有效性与安全性,现报道如下。
资料与方法
一、纳入标准与排除标准
1.纳入标准:(1) 诊断为单节段轻度腰椎滑脱 (Meyerding Ⅰ 度、Ⅱ 度) 者[15];(2) 非手术治疗 > 6 个月无效者;(3) 术后随访时间 ≥ 2 年者;(4) 有完整的术前和术后影像学资料者;(5) 有生活质量与功能评估结果者。
2.排除标准:(1) 腰椎有既往手术史者;(2) 重度腰椎滑脱 (Meyerding Ⅲ 度或 Ⅳ 度) 者;(3) 伴有严重神经症状 (不全瘫、马尾综合征等) 者;(4) 腰椎严重侧凸畸形者;(5) 脊柱肿瘤者;(6) 严重骨质疏松 (DAX 法测定 T 值 ≤ -2.5) 者;(7) 有手术禁忌的合并症 (如帕金森、精神类疾病和全身状况无法耐受手术等) 者。
二、一般资料
本组共纳入 DS 患者 43 例,其中男 18 例,女 25 例;年龄 45~76 岁,平均 (61.81±5.63) 岁;体质量指数 (body mass index,BMI) 15.00~37.00,平均 26.02±4.32。L3~45 例,L4~525 例,L5~S113 例;术中采用 CBT 螺钉固定 21 例 (CBT 组),采用 PS 固定 22 例 (PS 组)。手术均由同一组医师完成。两组患者术前一般资料比较差异无统计学意义 (P> 0.05) (表 1)。

表1 两组患者临床资料比较Tab.1 Patient demographics
三、观察指标
1.患者及手术基本情况:年龄、性别、随访时间、BMI,术前合并糖尿病、高血压病、心脏病、骨密度 (bone mineral density,BMD) 以及吸烟情况,手术时间 (切开皮肤至切口缝合结束)、术中出血量和术后住院时间。
2.影像学测量指标:在术前和末次随访的脊柱全长正侧位 X 线片上测量腰椎前凸角 (lumbar lordosis,LL)、骶骨倾斜角 (sacral slope,SS)、骨盆倾斜角 (pelvic tilt,PT) 和骨盆入射角 (pelvic incidence,PI)。PI 与 LL 之差 (pelvic incidence minus lumbar lordosismismatch,PI-LL);矢状面轴向距离 (sagittal vertical axis,SVA):为 C7铅垂线同 S1后上角垂线的相对关系;腰椎滑脱程度评价根据 Meyerding 分级[15](图 1)。
腰椎滑脱相关参数包括:滑脱百分比 (slip percentage,SP)、滑脱角 (slip angle,SA),根据 McCarty 技术 SP 为腰椎滑脱距离 (图 1 线 A) 比上上位椎体上终板长度 (图 1 线 1),SA 定义为滑脱椎体下端板 (图 1 线 4) 与下椎体上端板 (图 1 线 5) 之间的夹角。滑脱减少率 (reduction rate,RR) 计算为:RR (%)=(术前 SP -术后 SP)/ 术前 SP×100%[16]。

图1 椎体前滑移示意图 (线 1:L5 上终板连线;线 2:L5 后缘连线直到骶骨下缘;线 3:骶骨椎体后缘连线;线 4:L5 下终板连线;线 5:骶骨上终板连线;腰椎滑移距离 A:线 2 与线 3 之间距离,即一条垂直于骶骨后缘并通过 S1 上终板后角的直线与线 2 与线 3 焦点之间的线段长度)Fig.1 Diagram of anterior vertebral slip (Line 1: L5 superior endplate line;Line 2: L5 posterior margin line up to the inferior sacral margin;Line 3: Posterior sacral vertebral body line;Line 4: L5 inferior endplate line;Line 5: Superior sacral endplate line;Lumbar spondylolisthesis distance A: Distance between Line 2 and Line 3,that is,the length of a line perpendicular to the posterior sacral margin and passing through the posterior angle of the S1 superior endplate and the line segment between Line 2 and Line 3 focal points)
3.内固定相关并发症情况:收集患者末次随访的腰椎三维 CT 相关影像学信息与临床医疗记录。观察指标:(1) 椎间隙塌陷;(2) 螺钉松动;(3) 假关节形成。
4.临床疗效评估:收集患者术前以及术后即刻、3 个月和 12 个月的 Oswestry 功能障碍指数 (oswestry disability index,ODI)、日本骨科协会 (Japanese Orthopaedic Association,JOA) 评分和腰部疼痛视觉模拟评分 (visual analogue scale,VAS)。
四、手术方法
两组患者均采用全身麻醉方式,俯卧位在 O 形胸腹垫上,保持腹部悬空,降低椎体血管丛静脉压,手术床术前调整腰桥 (折刀位)。C 型臂 X 线机透视确认手术节段,观察全身麻醉后俯卧位滑脱复位情况,同时体表标记手术切口。碘酒消毒 1 遍,酒精脱碘 2 遍,常规铺巾。取后正中切口 4~6 cm (切口比椎弓根切口偏尾侧 1~2 cm)。分别切开皮肤、浅筋膜、脂肪、深筋膜,分离双侧棘突多裂肌向外,直到椎板外缘 1 cm,充分暴露责任节段关节突关节至外缘。下位椎体螺钉进钉点介于 PS 与 CBT 螺钉之间,即关节突中点所在垂线 (或关节突外缘向内 1~2 mm) 与平分横突水平线交点。下位椎体先置入长尾 PS,螺钉轨迹矢状位平行于本椎体的上终板,冠状位方向向内,但角度比传统 PS 小 5°~10°,螺钉规格同普通 PS。软组织剥离时注意保护上位椎体关节突关节囊,因为 CBT 进钉点为关节突内下缘与横突下缘下方 1~2 mm 水平线焦点。CBT 螺钉轨迹矢状位方向斜向上 25°~30°,冠状位方向外展 10°,术中 C 型臂 X 线机正位投影可见定位针由椎弓根内下指向外上缘直到椎体的外上角,说明螺钉轨迹准确无误。由于置入 CBT 螺钉后会影响减压操作,所以仅保留定位针,开始减压。用刮匙或 Cobb 显露椎板间隙与关节突内缘,用骨刀切除下关节突和部分上关节突,彻底松解术侧小关节突。再用椎板咬骨钳咬除椎板黄韧带附着点,完整切除黄韧带暴露硬膜,神经拉钩硬膜拉向中线,处理椎间隙,使用合适的椎间融合器室模翘拨间隙,使之复位。椎间隙植骨后植入椎间融合器。处理对侧间隙,由于是腰椎滑脱,还需要为小关节完全松解提供复位条件,完成减压后置入长尾 CBT 螺钉,经 C 型臂 X 线机透视确认螺钉长度、融合器位置无误后安装连接棒并适当加压。冲洗切口并放置引流管,止血、清点器械后逐层缝合切口。PS 组取后正中切口,长约 6~8 cm,剥离椎旁肌肉,显露上下关节突至关节突外缘,定位椎弓根进钉点,置入定位针,透视确认后置入长尾 PS 4 枚,安装连接棒,减压过程同 CBT 组。所有手术均由 2 名经验丰富的脊柱外科医师完成 (图 2)。
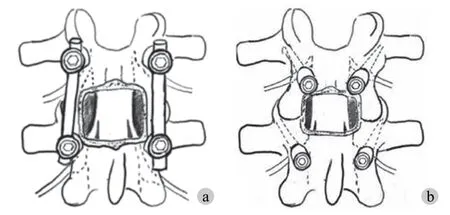
图2 CBT 技术与 PS 技术置钉示意图 CBT 治疗腰椎滑脱主要难点在于峡部置钉点难辨,横向提拉力被斜向上方皮质骨螺钉分解,提拉力弱于传统 PS,滑脱彻底减压需要全椎板切除,干扰 CBT 螺钉钉道,导致螺钉松动。横向提拉力减弱,复位效果不如传统 PSFig.2 Schematic diagram of CBT technique and PS technique for screw placement The main difficulty of CBT in the treatment of lumbar spondylolisthesis lay in the difficulty in distinguishing the isthmus screw placement point,the transverse lifting force was decomposed by the oblique superior cortical screw,and the lifting force was weaker than that of traditional PS.Complete decompression of spondylolisthesis required total laminectomy and interfered with the CBT screw path,resulting in screw loosening.Decreased lateral lift and less reduction than traditional PS
五、术后处理
术后患者平卧休息,伤口引流,预防性应用抗生素、抗血栓治疗,予抗骨质疏松、抗炎镇痛及营养神经治疗。术后 2~4 天拍摄 X 线片复查,术后 3~7 天在硬质腰围保护下短时下床活动。术后即刻、1 个月、3 个月、6 个月、12 个月和末次随访时门诊拍摄 X 线片复查,此后每年复查随访。
患者术后均常规静脉滴注头孢呋辛 (1.5 g,每日 2 次) 3 天后停药,那曲肝素 (0.4 U,每 12 h 1 次) 预防用药至患者下床行走为止,抗炎镇痛治疗给予非甾体抗炎药。根据引流量情况 (24 h 引流量 < 50 ml) 拔除伤口引流管;建议患者加强腰背肌功能锻炼并鼓励患者在佩戴腰围下床活动;拔除引流管后复查腰椎正侧位 X 线片、腰椎三维 CT 重建,出院后定期随访。患者出院后继续佩戴硬质腰围至少 3 个月,具体情况根据随访调整。
六、统计学处理
采用 SPSS 17.0 软件对数据进行统计学分析。连续变量资料为,而非连续数据以数字或比例表示。组间比较,连续变量采用 One-Way ANOVA 检验,然后再用 SNK 法进行多重检验,分类变量采用χ2检验 (如果频数 < 5 则使用 Fisher 精确检验);非连续数据通过 Pearsonχ2检验进行比较。患者术前、术后即刻、3 个月和 12 个月的 ODI、JOA 评分和 VAS 评分等临床功能评分采用重复测量的多因素方差分析。P< 0.05 为差异有统计学意义。
结 果
一、影像学参数比较
本组随访时间 24~48 个月,平均 (35.63±8.14) 个月,术前和末次随访的脊柱骨盆参数 LL、SS、SVA,末次随访的 PT、PI、PI-LL PS 组与 CBT 组差异无统计学意义 (P> 0.05);术前的脊柱骨盆参数 PT、PI、PI-LL PS 组与 CBT 组差异有统计学意义 (P< 0.05)。在腰椎滑脱方面 PS 组与 CBT 组术前与末次随访的 SA、SP 和 RR 比较差异无统计学意义 (P> 0.05),PS 组术后即刻 SP 显著小于 CBT 组,差异有统计学意义 [ (5.77±2.18) %vs.(8.38±4.33) %,P=0.019 ] (表 2)。
表2 两组患者影像学参数比较 ( x-±s )Tab.2 Comparison of imaging parameters between the two groups ()

表2 两组患者影像学参数比较 ( x-±s )Tab.2 Comparison of imaging parameters between the two groups ()
注:aP < 0.05Notice: aP < 0.05
二、内固定相关并发症
PS 组与 CBT 组各出现 2 例椎间隙塌陷,差异无统计学意义 (P=0.961)。螺钉松动 PS 组出现 3 例 (13.6%),CBT 组出现 2 例 (9.5%),差异无统计学意义 (P=0.674)。PS 组与 CBT 组各出现 1 例假关节形成,差异无统计学意义 (P=0.973)。
三、临床功能评分
术前、术后即刻、术后 3 个月和术后 1 年的 ODI、JOA 评分、VAS 评分采用重复测量方差分析,ODI 重复测量方差分析满足球形检验 (P=0.395),手术方式和观察时间的交互作用差异有统计学意义 [F(3,60)=30.082,P< 0.001 ] (图 3)。手术方式单独效应结果显示:在术前与术后即刻、术后 1 年 PS 组与 CBT 组间 ODI 的差异无统计学意义 (P=0.109,P=0.109,P=0.314),术后 3 个月 PS 组 ODI 明显低于 CBT 组,差异有统计学意义 (26.57±3.66vs.34.57±5.77,P=0.000)。观察时间单独效应结果显示:PS 组在不同观察时间 ODI 重复测量方差分析不满足球形检验 (P=0.002),Greenhouse-Geisser 校正后提示 ODI 在不同观察时间差异有统计学意义 (P=0.000);CBT 组在不同观察时间 ODI 重复测量方差分析满足球形检验 (P=0.404),ODI 在不同观察时间差异有统计学意义 (P=0.000)。说明手术方式和观察时间对 ODI 的交互作用存在差异,该差异包括了两组间术后即刻、术后 3 个月差异,与不同观察时间的差异。

图3 ODI 重复测量方差分析结果Fig.3 Repeated measures analysis of variance results for ODI score
JOA 评分重复测量方差分析满足球形检验 (P=0.275),手术方式和观察时间的交互作用差异无统计学意义 [F(3,60)=3.902,P=0.163 ] (图 4)。手术方式单独效应结果显示:在术前、术后即刻、术后 3 个月和术后 1 年 PS 组与 CBT 组间 JOA 评分的差异均无统计学意义 (P=0.066,P=0.104,P=0.693,P=1.000)。观察时间单独效应结果显示:PS 组在不同观察时间 JOA 评分重复测量方差分析不满足球形检验 (P=0.028),Greenhouse-Geisser 校正后提示 JOA 评分在不同观察时间差异有统计学意义 (P=0.000);CBT 组在不同观察时间 JOA 评分重复测量方差分析满足球形检验 (P=0.716),JOA 评分在不同观察时间差异有统计学意义 (P=0.000)。说明手术方式和观察时间对 JOA 评分的交互作用存在差异,但该差异只包括了两组与不同观察时间的差异,两组间 JOA 评分无差异。

图4 JOA 评分重复测量方差分析结果Fig.4 Repeated measures analysis of variance results for JOA score
VAS 评分重复测量方差分析不满足球形检验 (P=0.003),Greenhouse-Geisser 校正手术方式和观察时间的交互作用无统计学意义 [F(3,60)=2.685,P=0.118 ] (图 5)。手术方式单独效应结果显示:在术前、术后即刻和术后 1 年 PS 组与 CBT 组间 VAS 评分的差异均无统计学意义 (P=0.806,P=0.348 和P=0.217),术后 3 个月 PS 组 VAS 评分明显小于 CBT 组,差异有统计学意义 (3.00±0.71vs.3.48±0.51,P=0.047)。观察时间单独效应结果显示:PS 组在不同观察时间 VAS 评分重复测量方差分析不满足球形检验 (P=0.000),Greenhouse-Geisser 校正后提示 VAS 评分在不同观察时间差异有统计学意义 (P=0.000);CBT 组在不同观察时间 VAS 评分重复测量方差分析满足球形检验 (P=0.114),VAS 评分在不同观察时间差异有统计学意义 (P=0.000)。说明手术方式和观察时间对 VAS 评分的交互作用存在差异,该差异包括了两组间术后 3 个月差异,与不同观察时间的差异。典型病例见图 6、7。

图5 VAS 评分重复测量方差分析结果Fig.5 Repeated measures analysis of variance results for VAS score

图6 使用 PS 治疗腰椎滑脱典型病例。患者,女,74 岁,被诊断为 DS a:术前腰椎侧位 X 线片;b:术前腰椎正位 X 线片;c:术后 36 个月随访腰椎 CT;d:术后 36 个月随访腰椎侧位 X 线片;e:术后 36 个月随访腰椎正位 X 线片;f:术后 36 个月随访腰椎 CTFig.6 A typical case of spondylolisthesis with PS. The patient,a 74-year-old woman,was diagnosed as DS a: Preoperative lateral lumbar X-ray;b: Preoperative anteroposterior lumbar X-ray;c: Follow-up lumbar CT 36 months after surgery;d: Follow-up lumbar lateral X-ray 36 months after surgery;e: Follow-up lumbar anteroposterior X-ray 36 months after surgery;f: Follow-up lumbar CT 36 months after surgery

图7 使用 CBT 治疗腰椎滑脱典型病例。患者,女,73 岁,被诊断为 DS a:术前腰椎侧位 X 线片;b:术前腰椎正位 X 线片;c:术后 40 个月随访腰椎 CT;d:术后 40 个月随访腰椎侧位 X 线片;e:术后 40 个月随访腰椎正位 X 线片;f:术后 40 个月随访腰椎 CTFig.7 CBT for a typical case with lumbar spondylolisthesis. The patient,a 73-year-old woman,was diagnosed as DS.a: Preoperative lateral lumbar X-ray;b: Preoperative anteroposterior lumbar X-ray;c: Follow-up lumbar CT 40 months after surgery;d: Follow-up lumbar lateral X-ray 40 months after surgery;e: Follow-up lumbar anteroposterior X-ray 40 months after surgery;f: Follow-up lumbar CT 40 months after surgery
讨 论
一、概述
腰椎滑脱症由发育不良、退变、峡部延长、外伤、医源性和病理因素引起,其中由退变引起的脊椎滑脱最常见。DS 好发于老年女性 L4与 L5椎体之间[17]。滑脱引起的临床症状与神经压迫、节段性不稳定和脊柱失衡有关,通常表现为腰背痛、神经根痛、神经源性跛行甚至脊柱畸形。如果保守治疗失败,通常需要手术治疗。对于有症状的 DS 相关狭窄患者,手术治疗可以实现比保守治疗更好的临床效果。
在为 DS 制订手术策略时,决策的重要因素包括减压小关节切除范围、椎体滑脱的程度、动态节段性不稳定、腰痛的严重程度、脊柱序列和脊柱骨盆平衡。除此之外,手术入路和风险以及患者个体因素也会影响决策。基于这些因素,对于有明显椎间平移或不稳定、明显节段性疼痛和脊柱错位的有症状患者,腰椎融合减压术是最佳选择。作为应用最广泛的手术方法,PLIF 在椎体三柱固定、神经根充分减压和腰椎序列恢复方面优于其它融合手 术[18]。但是采用 PS 进行固定方式的手术切口长、椎旁软组织剥离范围较广、手术难度大、术中出血多,高龄伴有骨质疏松的患者采用 PS 无法提供坚强的把持力[19]。
CBT 是一种新型内固定技术,其使用的皮质骨螺钉在置钉过程中接触了 4 层皮质。它可以在部分脊柱退变、创伤、肿瘤、翻修甚至是畸形等需要内固定的手术中替代传统的 PS[20]。生物力学研究显示,CBT 技术置入的螺钉抗拔出力强于 PS 技术,内固定稳定性更强[21]。采用 CBT 方式内固定的 MIDLF 技术具有微创以及损伤小的优点,在提高临床疗效的同时降低了手术治疗费用[22]。
二、CBT 微创优势
本研究结果显示腰椎滑脱手术时间、术中出血量和术后住院时间 CBT 组均优于 PS 组,两组差异有统计学意义 (P< 0.05)。CBT 手术方式由于采用中线入路技术,螺钉方向由靠近中线的棘突向椎体外侧置入,所以置钉所需切口更小、对椎旁软组织剥离少,因此术中出血少、手术时间和术后住院时间短以及术后早期功能恢复快[20]。
CBT 手术切口比常规 PLIF 手术切口小 1~2 cm,其优势在于近端皮下软组织与棘上韧带、棘间韧带和多裂肌附着点保护良好,更重要的是保护完整的邻近节段小关节突关节囊,减少了手术对近端小关节突关节侵犯,避免了术后关节退变的发生。
三、CBT 对患者骨盆参数的改善与 PS 相似
腰椎滑脱改变了原有脊柱矢状位序列,最终导致轴向负荷力线的改变,这是引起背痛的原因之一[23]。脊柱矢状位平衡是指站立时骨盆和脊柱之间的最佳适配。脊柱矢状位平衡受脊柱骨盆参数的影响,在站立时骨盆的前倾增大,腰椎前凸随之增加,这对于脊柱矢状序列调整很重要。在大多数研究中,骨盆形态的 PI 和股骨头上方骨盆位置的 PT 和 SS 被用作骨盆参数。LL 的变化导致骨盆后倾补偿[24]。
矢状位失平衡严重影响患者手术效果和生活质量。既往研究中手术技术主要焦点是恢复矢状位平衡并使患者的日常生活正常化。正如文献所述,脊柱骨盆参数的校正可以改善患者的临床症状[24]。TLIF 和 PLIF 对腰椎前凸的矫正有不同的机制。本研究评估了 MIDLIF 和 PLIF 对脊柱骨盆矢状面平衡的影响,并比较了两种手术在脊柱骨盆参数方面影像学结果。两种手术方式在术后 LL、SS、PT、PI、PI-LL 和 SVA 差异均无统计学意义。
手术中恢复多少椎间盘高度存在争议。目前认为对于低度滑脱,椎间孔切开完全减压恢复神经根的正常通路;因此,恢复空间可以缓解压力。如果空间过度减少则会导致椎间孔高度下降,关节突关节半脱位,弓状韧带萎缩突出,导致椎间孔变窄,神经根受压。同时手术后融合段之间仍有失去空间的趋势。因此,将椎间隙高度恢复到一定程度,可以预防或延缓椎间隙狭窄和椎间孔狭窄的复发。但是有学者指出椎间盘间隙似乎不会影响腰椎融合术的临床结果,并且努力维持它可能是没有根据的[25]。
术后应恢复多少椎间隙仍存在争议。本研究显示术后椎间盘高度百分比与术后 JOA 评分、术后改善 JOA 评分和术后恢复率无显著相关性。本研究的结果与 Lidar 等[25]的结果一致,作者指出椎间盘间隙似乎不会影响腰椎融合的临床结果,并且努力维持椎间盘间隙可能是没有根据的。Suda 等[26]的研究表明,保留椎间盘高度是 PLIF 术后假关节病和 (或) 器械断裂的危险因素。
四、CBT 对滑脱的复位不劣于 PS
既往研究报道椎体滑脱的有效治疗方法是后路减压、椎弓根螺钉固定、滑动复位和 PLIF[27]。因为单独减压有潜在的医源性失稳引起脊柱和脊椎滑脱的进展,导致同一节段的再狭窄、局部畸形和持续疼痛的风险[8]。然而,目前进行何种类型的复位仍有争论。Shufflebarger 等[28]表明复位的好处包括减少剪切应力,恢复矢状位序列和腰骶脊柱平衡,以及改善临床畸形;然而,Poussa 等[29]表明原位融合组似乎在几乎所有测量的临床参数中表现更好。这些发现表明应考虑将原位融合术作为峡部滑脱的首选方法。
Vialle 等[30]认为,中重度峡部滑脱患者的椎间隙往往非常狭窄并且很难复位。由于严重峡部滑脱和难以去除的瘢痕组织造成的严重粘连会导致滑脱术后临床效果不佳[31]。因此,一些困难的情况仅限于原位固定和椎间融合。故本研究纳入轻度滑脱患者对比 MIDLIF 和 PLIF 两种术式治疗腰椎滑脱的效果。尽管两组的 SA 和 SP 差异均无统计学意义,但是术后即刻与末次随访的滑脱复位率 PILF 组要优于 MIDLIF 组。CBT 手术方法由于其特殊的置钉角度以及更小的螺钉尾帽,导致 CBT 螺钉尾部切迹较小,有助于为前滑移的椎体提供更好的提拉空间。滑脱复位可减少椎体相对位移所致责任节段的椎管容积减小、脊神经或神经根受到牵拉,进而减轻椎管狭窄症状和神经根症状[32]。
五、术后并发症无差异
目前 MIDLIF 术后随访 2 年,未发现邻近节段问题和严重并发症病例。在椎间隙塌陷、螺钉松动、假关节形成方面 MIDLIF 组与 PLIF 组之间差异无统计学意义。在腰椎滑脱且椎间隙极窄的情况下,单靠椎弓根螺钉或皮质骨螺钉系统难以牵拉和抬起滑脱椎体。牵拉和上提的压力会导致螺钉松动从而导致椎体骨折,尤其是应用椎弓根螺钉进行固定时。因为椎弓根螺钉平行于椎体终板,与对抗滑脱的拔出力在同一方向,加之 DS 患者常伴有骨质疏松,这些因素都会增加术后螺钉松动发生的概率。此外,MIDLIF 和 PLIF 的手术治疗仅通过螺钉内固定系统完成复位,整个过程在粗糙的“骨 -骨”界面上进行[33]。同时由于椎间隙极窄,骨质增生或上下终板的骨硬化会产生摩擦和异常活动[34]。最终导致两者的椎间隙塌陷和假关节形成。
六、术后功能评分无差异
CBT 手术方式的切口更小、肌肉剥离更少,在减少术后疼痛方面具有优势。既往研究表明采用 CBT 手术方式或 PS 手术方式在术后临床效果与术后腰痛等功能评分之间没有明显差异[35]。本研究中 CBT 组术后即刻的 ODI、VAS 评分、JOA 评分等均优于 PS 组 (P=0.02),术后 1 个月时 CBT 组 ODI、VAS 评分、JOA 评分优势仍然存在但不明显 (P=0.02),然而,在术后 3 个月随访时腰痛改善 PS 组优于 CBT 组,其中 PS 组的 ODI、JOA 评分均优于 CBT 组 (P=0.02),术后 6 个月两组腰痛改善以及术后功能评分无明显差异,术后 12 个月两组 ODI、VAS 评分和 JOA 评分均无明显差异。以往的研究表明,CBT 技术手术切口小、椎旁肌软组织剥离少,术后恢复快有助于腰椎疼痛缓解[20]。
七、局限性
CBT 技术在用于治疗轻度 DS 尚存在一些局限性。CBT 手术特点导致螺钉进钉点较低,位于关节突下方峡部。限制了远端椎管减压范围,为椎管彻底减压和椎间融合带来难度与挑战。较小的切口在皮肤瘢痕愈合后会发生收缩,压迫背部肌肉增加肌肉内压力,从而阻碍肌肉的局部血流并导致肌肉退化,导致腰痛改善不足[36]。
综上所述,尽管 MIDLIF 技术治疗轻度 DS 的绝对必要性仍然存在争议,但目前 MIDLIF 被认为是有症状的 DS 患者新的手术选择。通过 MIDLIF 在更加减创的基础上实现了不劣于传统 PS 技术的椎间融合和腰椎序列重构。
