长段缺失型食管闭锁治疗中临床吞咽评估的应用
2023-01-31王俊丽邬文杰唐春燕
王俊丽 邬文杰 唐春燕 张 宁 王 俊 李 斐
1.上海交通大学医学院附属新华医院发育行为儿童保健科 教育部与上海市环境与儿童健康重点实验室;2.上海交通大学医学院附属新华医院小儿普外科(上海 200092)
先天性食管闭锁是新生儿期消化道一种严重的先天性畸形,Ⅰ型、Ⅱ型和部分Ⅲa型食管闭锁往往近、远端食管盲端相距超过3.5 cm,即为长段缺失型食管闭锁(long-gap esophageal atresia,LGEA),无法生后立即进行食管端端吻合,使其成为食管闭锁治疗中的重点和难点[1]。随着手术技术和手术器械的极大发展、小儿麻醉、新生儿重症监护、抗生素应用以及营养支持等技术的提高,近年来我国的食管闭锁总体治愈率已达到90.0%以上[2]。食管闭锁患儿手术治愈后,还要通过非经口到经口喂养的挑战。临床吞咽评估(clinical swallow evaluation,CSE)包括评估前病例回顾、照顾者/儿童访谈、直接评估、筛查(危险信号)和咨询、建议以及治疗计划5 个部分[3],有利于多学科合作,综合管理围手术期以及后期疾病,建立食管闭锁儿童主导的家庭中心式多学科协作模式,改善LGEA患儿的生命质量。具体报告如下。
1 对象和方法
1.1 研究对象
回顾性分析上海交通大学医学院附属新华医院儿外科2016年1月—2022年1月进行LGEA手术患儿的临床资料。纳入标准:①入院年龄<28 天;②符合LGEA 诊断标准[4],先天性食管闭锁伴近、远端食管盲端距离≥3.5 cm;③食管端端吻合术或重建术在本院儿普外科完成;④完成24 月龄内随访。排除标准:①临床资料不完整;②术后随访评估少于3次。
分组:2020年1月起本院开展了“食管闭锁儿童及危重症并发症全疾病周期精细化诊疗系统”,包括正式和标准化的CSE 程序,为多学科合作,包括儿外科、儿营养消化、耳鼻喉科、发育行为儿科、儿呼吸科和护理组组成的医疗团队在制定诊断性试验计划、医疗程序和干预建议决策时提供所需的关键临床信息。在住院和门诊随访期间,参与CSE 治疗的LGEA患儿作为CSE组,未参与的患儿作为对照组。本研究方案获得医院医学伦理委员会批准(XHECSHHDC-2020-085)。
1.2 方法
1.2.1 LGEA评估 包括术前评估(孕期影像提示胎儿食管上段盲袋状、无胃泡或小胃泡以及孕24周后羊水过多史;出生后需尝试放置胃管,腹部平片可见近端盲袋影以及无任何气体的腹部),盲端距离评估(食管造影)和气道评估(支气管镜)[4]。
1.2.2 临床资料收集 人口学信息、产前诊断、合并症、手术细节、手术并发症、围手术期管理和术后并发症等数据从电子病历中提取分析;收集患儿住院时体格测量结果。
1.2.3 临床吞咽评估 CSE是一种诊断性检查[3],包括病例回顾喂养表现、筛查/识别潜在因素(吞咽、呼吸系统、胃肠道/营养和神经系统/发育筛查等),评估者依据上述信息,根据医学、发育和喂养经验,为患儿表现提出可能的临床假设,就病因、预后、饮食和治疗需求为照顾人员提供咨询/教育。见表1。在干预建议方面,CSE 包括5 个指导原则:①进食时间结构化,如个体化制定每日的喂养频次和累计时长;②正性用餐体检,如回应性喂养模式;③容易过渡喂养,如通过摆位和口腔刺激等方法帮助患儿改善口腔技能,实现管饲喂养到经口喂养的快速过渡,在经口喂养中实现食物性状液体-糊状-泥状-半固体-固体的平稳过渡,从而改善患儿的生命质量;④舒适/无压力的进食任务,即制定安全有质量的膳食模式;⑤喂养里程碑的实现,即安全快速地达到与年龄相当的进食技能。

表1 CSE程序
1.2.4 体格测量和评价 LGEA 患儿在住院期间每周以及门诊随访时进行体格测量。采用标准人体电子测量秤(Seca,德国,精确度5 g);连续测量2次,取其均值。身长测量:采用标准婴儿量床(Seca,德国,精确度0.1 cm),连续测量2 次,取平均值。通过WHO Anthro(version 3.2.2)软件计算获得按年龄体重Z评分(weight-for-age Z score,WAZ)、按年龄身长Z评分(length-for-age Z score,LAZ)。按2006年WHO发布的儿童体格发育状态Z值规定[5]:WAZ<-2为低体重,LAZ<-2为生长迟缓。年龄段规定如下:6 月龄为5 月1 天~6 月29 天,24 月龄为23个月1天~24个月29天。
1.2.5 随访 所有患儿均完成24月龄的随访,3个月进行1次随访。随访期间进行CSE,统计并发症发生率,包括肺部感染等呼吸道的短期和长期并发症,吻合口狭窄、吻合口瘘和食管气管瘘等术后并发症,以及胃食管反流、食管裂孔疝等胃肠道并发症。每次随访均进行体格测量。
1.3 统计学分析
采用EpiData3.1建立数据库,采用双录入检错输入。采用SPSS 19.0 软件进行数据统计分析。计量资料符合正态分布的以均数±标准差表示,两组间比较采用两独立样本t检验;非正态分布的以M(P25~P75)表示,组间比较采用秩和检验。计数资料以例数(百分比)表示,组间比较采用χ2检验或Fisher精确概率法检验。以P<0.05为差异有统计学意义。
2 结果
2.1 一般情况
共纳入LGEA 患儿65 例。排除15 例,其中3 例未达24月龄,7例在外院手术,5例患儿术后随访次数<3次,最终纳入分析的LGEA患儿50例。CSE组患儿19 例,男11 例、女8 例,Ⅰ型16 例(2 例伴瘘),Ⅱ型2例,Ⅲa型1例;产前诊断12例;2例患儿行结肠代食管术。对照组患儿31 例,男16 例、女15 例;Ⅰ型28 例,Ⅱ型3 例(2 例伴瘘);产前诊断21 例。CSE 组的平均出生体重低于对照组,食管盲端距离长于对照组,差异均有统计学意义(P<0.05)。见表2。

表2 两组LGEA患儿临床资料比较
2.2 两组间严重并发症发生率比较
CSE组术后到完全经口喂养的间隔天数为34.0(22.0~76.0)天,对照组为46.0(18.0~181.0)天,差异有统计学意义(Z=2.30,P=0.028)。与对照组相比,CSE组的肺部感染发生率更低,差异有统计学意义(P<0.05)。见表3。
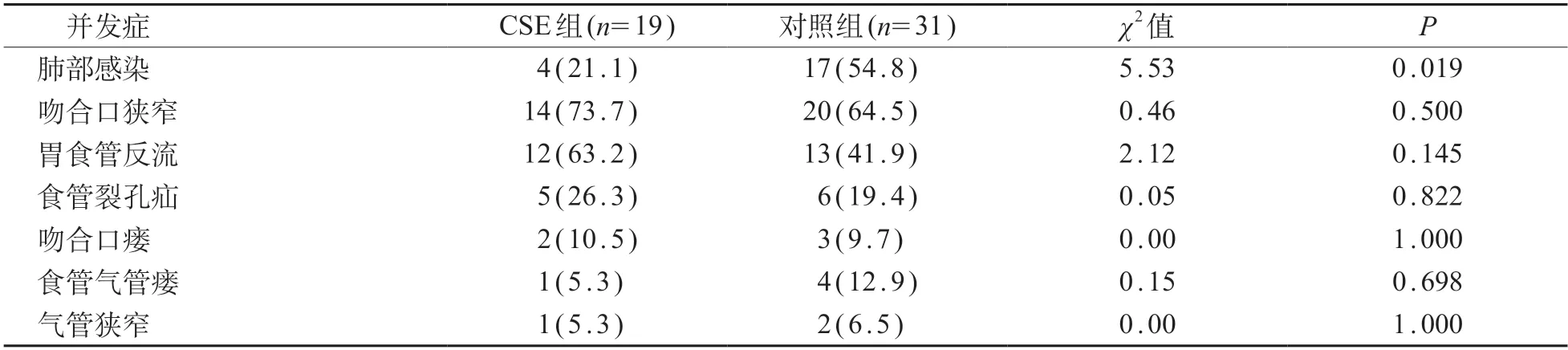
表3 两组间严重并发症发生率比较[n (%)]
2.3 两组间营养状况比较
与对照组相比,6月龄时CSE组的WAZ和LAZ更低,两组间差异有统计学意义(P<0.05);24 月龄时,CSE 组的低体重和生长迟缓检出率低于对照组,差异有统计学意义(P<0.05)。CSE 组24 月龄内LAZ 增长值高于对照组,差异有统计学意义(P<0.05)。见表4。

表4 两组间6月龄和24月龄体格生长指标比较
3 讨论
先天性食管闭锁发病率约1/4000~1/3000[1],其中LGEA约占10.0%[6-7]。LGEA的特点是食管两盲端距离较远,对手术重建食管的连续性构成了极大挑战,增加了术后并发症的发生率,包括食管吻合口并发症(如吻合口狭窄、吻合口漏),短期呼吸并发症(如气胸、肺炎和肺不张),长期胃肠道(包括吞咽困难、反流、倾倒)和长期呼吸系统并发症(包括反复肺炎和反复吸入导致的慢性肺部疾病)[8],这些挑战多数发生在LGEA 患儿的婴幼儿时期[9-11],影响他们的生长发育水平。然而LGEA因其罕见性,临床表现的多变性,管理和随访的复杂性,尽管多次共识提倡包括儿外科、消化专科、肺病专科、耳鼻喉科、营养咨询和言语治疗师等多学科组成患者支持小组,但在非经口喂养到经口喂养的管理研究方面仍未达成共识或声明[8,12-13]。本研究在多学科协作中纳入了CSE技术,充分利用其优势,包括根据LGEA患儿的病因、预后、饮食和治疗需求为照顾人员提供咨询和教育;制定喂养计划,包括术前提早进行假喂养,术后根据疾病状态和进食技能发育水平给予安全有效的饮食;制定治疗计划,通过体位指导,口内和口外按摩,行为干预策略提高饮食效率和进食技能;根据筛查危险信号及时进行转诊,包括仪器性吞咽评估或其他医疗转诊等[3],有利于LGEA 患儿及他们的家庭获得更优化的护理和干预支持。主要表现在术后经口喂养的间隔时间更短,肺部感染的发病率降低,2岁内的体格增长更优。
食管闭锁患儿低体重未成熟儿较多,生理性的不成熟,无法像正常新生儿那样经口喂养,造成口腔感觉和运动感觉发育迟滞[14-15],在LGEA患儿中更显著[16],本研究中早产儿率高达48.0%。食管闭锁患儿在可以经口喂养前,需经历手术、气管插管、食管引流、管饲喂养等有创医疗手段,口腔长时期处于防御或固定模式状态,容易造成口腔感觉系统失调和运动功能障碍,前者主要表现为反应过度,后者主要表现为吸吮困难、吞咽困难、吸吮/吞咽/呼吸失协调等[15]。CSE的直接评估中,口腔外周检查、口腔喂养技能和治疗试验内容确定吞咽结构和功能是否存在问题即识别病因;治疗和建议中,依据神经发育评估结果,在术前通过假喂养[17]、正中位姿势练习、手-口、手-物-口作业等家庭式作业方案,以及专业口腔刺激等干预方法[18],保留或改善口腔感觉和运动能力。CSE强调重视儿童的发育性特点,在LGEA患儿中需根据术前的时间长短和并发症特点,定期进行CSE 随访并调整支持治疗方案。CSE 要求安全性喂养,在术后通过治疗试验包括系统性的行为评估(喂养准备量表和吸奶品质量表)来观察和识别LGEA 患儿的喂养准备线索,提供有关餐次安排,喂养技能和亲子互动的指导,保证安全的喂养策略,帮助LGEA患儿提前过渡到经口喂养。CSE重视标准喂养期望值的实现,在完全经口喂养后,仍需对LGEA 患儿进行CSE 定期随访,帮助他们追赶喂养里程碑。CSE 程序中采用基于线索的喂养方式实践,即结合非营养性吸吮来促进喂养行为,使用系统性的行为评估来观察和识别婴儿的喂养准备线索,并作适当的回应,能帮助早产儿提前过渡到经口喂养[19-20]。非营养性吸吮和口腔刺激对LGEA患儿的益处,也已被多次纳入LGEA 患儿的长期管理共识[12];CSE标准程序强调了照护者和环境对LGEA患儿的影响,融入了共识中“将父母参与和培训成为护理重要组成部分”的理念。上述的这些因素,可能是CSE组术后完全经口喂养间隔天数低于对照组的原因。
食管闭锁患儿肺部疾病发生率高达33.0%~66.0%,包括咳嗽、喘息、呼吸困难、支气管炎、肺部反复感染、支气管扩张、限制性肺病、阻塞性肺病、气管软化和肺炎,其中咳嗽是判断吞咽障碍造成误吸的主要症状,其发生的主要原因包括吞咽障碍、食管气管瘘和胃食管反流[9,21-22];LGEA 患儿因延迟吻合,肺部疾病发病率可能更高,有报道约86.7%[23],甚至儿童期还有28.6%患儿出现阻塞性肺病[24]。肺部疾病可以是LGEA患儿吞咽障碍出现误吸的结果,它的发生会影响婴儿期LGEA 患儿吸吮、吞咽、呼吸节律,吞咽或呼吸频率的增加可能由于呼吸受限而导致气体交换减少造成吃奶效率差,甚至经口喂养不安全[25]。由此,CSE 标准程序中对LGEA患儿吞咽障碍的改善措施和安全喂养的基本原则,是减少肺部疾病的措施之一。另CSE 标准程序中包括筛查和识别危险信号,当存在吞咽和呼吸异常时,会及时转诊呼吸专科,并在护理过程中给予照护人关于呼吸道护理的培训,由此减少肺部疾病的发生次数和严重程度。在本研究中,24 月龄内CSE组的肺部感染发生率明显低于对照组。由于儿童进食障碍的发展和慢性呼吸症状显著相关[26],应定期进行CSE随访,有利于实现以患儿和家庭为中心的医疗模式[27]和多学科团队的有效协作[28],CSE组中的安全喂养基本原则和筛查后的及时转诊和呼吸道家庭护理可能是降低肺部疾病发生率的主要因素。
随着非经口喂养技术的进步,最新报道的LGEA 儿童的WAZ,在整个婴儿期低于平均值,但在3 年随访期间能保持其生长曲线[29],这与本研究中WAZ 的生长趋势类似,低体重率在24 月龄时明显改善。研究报道2 岁以后食管闭锁患儿的按年龄身高Z值得分较低[30],这与本研究中对照组内的结果类似。尽管CSE 组的平均出生体重,6 月龄内的WAZ和LAZ低于对照组,但随着定期的CSE随访,24月龄的体重和身长的增长更明显,24月龄时低体重和生长迟缓检出率明显低于对照组。多数研究认为吞咽困难是食管闭锁患儿长期生存中最常见的异常症状[31-32],尤其是在1 岁后,固体食物的吞咽能力是影响他们生长发育水平的主要因素[32],而是否存在胃肠道症状和是否合并慢性呼吸道症状,会影响他们固体食物的吞咽能力[10]。定期的CSE 干预帮助LGEA 儿童提高进食技能发育水平,改善了慢性呼吸道症状,从而促进了LGEA 儿童的生长发育水平。
由于LGEA 的罕见性,本研究两组间有一定的差异。CSE组的例数和出生体重均低于对照组,手术路径包括2 例开胸术(结肠代食管),食管盲端距离更长,这些都可能造成延迟一期吻合术[33],但后期的手术日龄两组间无差异统计学意义。2岁是儿童早期发展的关键年龄段,因此本研究仅分析了24月龄内CSE 随访对LGEA 儿童的影响,它对LGEA 儿童的长期影响仍需要进一步的研究。
综上所述,本研究建议对LGEA 儿童自新生儿期开始CSE随访,不仅有利于建立以EA儿童主导的家庭中心式的多学科协作模式,也有利于改善2 岁内LGEA 的体格生长,降低完全经口喂养间隔和肺部疾病发生率。
