新型冠状病毒肺炎疫情对慢性阻塞性肺疾病患者急性加重频率的影响研究
2023-01-21石伟娟王凤燕杨宇琼谢清秀李玉琪李时悦陈荣昌张冬莹郑劲平梁振宇
石伟娟,王凤燕*,杨宇琼,谢清秀,李玉琪,李时悦,陈荣昌,2,张冬莹,郑劲平,梁振宇
慢性阻塞性肺疾病(以下简称慢阻肺)是一种以持续气流受限为特征、严重危害人类健康的常见病。慢阻肺急性加重是指患者以呼吸道症状加重为特征的临床事件,其症状变化程度超出日常变异范围并导致药物治疗方案改变[1]。慢阻肺急性加重会降低患者的生命质量、加速患者肺功能下降、增加患者经济负担及社会负担[2],因此降低患者的急性加重频率意义重大。
病毒感染是慢阻肺急性加重的重要诱因,其中鼻病毒和普通冠状病毒是慢阻肺患者急性加重期间最常被检测到的病毒[3]。作为常见的慢性呼吸道疾病,慢阻肺稳定期管理包括戒烟、规律药物治疗、接种流感疫苗和肺炎疫苗等[1],但不包括戴口罩、保持社交距离等急性呼吸道传染病的常见预防措施。
新型冠状病毒肺炎(COVID-19)同样由病毒感染引起,其人际传播途径包括接触感染者咳嗽和打喷嚏时产生的飞沫或接触受飞沫污染的表面(污染物)、吸入富含病毒的气溶胶以及通过口腔、鼻腔和眼黏膜进行接触传播[4],研究表明6英尺距离可以防止疾病传播[5]。COVID-19疫情发生后,为防止病毒大范围扩散,中国各地陆续启动重大突发公共卫生事件Ⅰ级响应。根据COVID-19的传播特性,中国采取了居家隔离、应检尽检、限制公众聚集活动、保持社交距离、出台“口罩令”等一系列措施,以控制传染源、切断传播途径,减少病原体的传播。有研究将因COVID-19采取公共卫生措施前后的流感活动指标与前3年的相应指标进行比较发现,流感病毒阳性百分率明显下降,这表明针对COVID-19采取的预防措施可有效减少病毒性呼吸道疾病的传播[6]。防疫措施可减少人们之间的接触,进而减少了病毒性呼吸道疾病的传播,多项研究表明,在COVID-19流行期间,因慢阻肺急性加重住院的频率有所下降[7-9],但对包括未就诊和已就诊的慢阻肺急性加重的影响缺乏研究。本研究拟探讨COVID-19疫情防控措施对慢阻肺急性加重频率的影响。
1 对象与方法
1.1 研究对象 本研究已通过广州医科大学附属第一医院伦理委员会审批(2017-22)。研究对象来自广州医科大学附属第一医院慢阻肺随访队列,该队列从2016年初开始招募患者,每3个月访视1次,收集人口学信息和临床资料。患者纳入标准:(1)年龄40岁以上;(2)符合《慢性阻塞性肺疾病全球倡议(GOLD)》中的慢阻肺诊断标准[10];(3)签署知情同意书,按照研究方案进行随访。排除标准:(1)患有慢阻肺以外的肺部疾病及严重α1-抗胰蛋白酶缺乏症;(2)接受过肺部手术,或近期诊断为恶性肿瘤;(3)正在参加双盲药物临床试验。本研究选取队列中随访时间窗在2017年6—8月(Ⅰ组)、2018年6—8月(Ⅱ组)、2019年6—8月(Ⅲ组)、2020年6—8月(Ⅳ组)患者作为研究对象。
1.2 研究方法 分别收集Ⅰ组患者2016年10月至2017年5月、Ⅱ组患者2017年10月至2018年5月、Ⅲ组患者2018年10月至2019年5月、Ⅳ组患者2019年10月至2020年5月的急性加重频率和性别、年龄、改良版英国医学研究委员会呼吸困难问卷评分(mMRC)、慢阻肺自我评估测试(CAT)、肺功能第1秒用力呼气量占预计值百分比(FEV1%pred)、吸烟史、吸入用药史。Ⅳ组患者2019年10月至2020年1月为COVID-19疫情前数据,2020年2—5月为COVID-19疫情后数据。分析慢阻肺患者急性加重频率在COVID-19疫情前后的变化,分别比较Ⅳ组患者与Ⅰ、Ⅱ、Ⅲ组患者同期急性加重频率、急性加重未就诊频率及急性加重至医院就诊(含门诊、急诊和住院)频率的差异。根据GOLD将急性加重定义为患者呼吸道症状加重并导致需要改变用药[1]。各组急性加重频率等于急性加重发生人次数与该组总人数的比值。研究流程如图1。
1.3 统计学方法 应用SPSS 22.0统计软件分析。正态分布的计量资料以(±s)表示,组间比较采用独立样本t检验;非正态分布的计量资料以M(P25,P75)表示,组间比较采用Mann-WhitneyU检验;计数资料以相对数表示,Ⅳ组患者COVID-19疫情前后急性加重频率的比较采用Wilcoxon符号秩检验,Ⅳ组患者与其他三组患者同期每月急性加重频率的比较用χ2检验或Fisher's确切概率法,采用Bonferroni校正,以P≤0.017为差异有统计学意义。
2 结果
2.1 基本资料 本研究中Ⅰ组慢阻肺患者共162例、Ⅱ组慢阻肺患者共157例、Ⅲ组慢阻肺患者共167例、Ⅳ组慢阻肺患者共159例。Ⅳ组与Ⅰ组、Ⅱ组、Ⅲ组组间性别、年龄、mMRC、CAT、FEV1%pred、吸烟史、吸入用药史比较,差异无统计学意义(P>0.017),见表1。

表1 四组患者基本资料比较Table 1 Comparison of basic data of four groups of patients
2.2 急性加重频率的比较
2.2.1 Ⅳ组COVID-19疫情前后及与其他三组对应月份的急性加重频率比较 Ⅰ组、Ⅱ组患者在2—5月急性加重频率比10月至次年1月高,差异有统计学意义(PⅠ=0.013,PⅡ=0.016);Ⅲ组患者2—5月急性加重频率与10月至次年1月比较,差异无统计学意义(P>0.05);IV组患者10月至次年1月急性加重频率高于2—5月,差异有统计学意义(P=0.001),见表2。
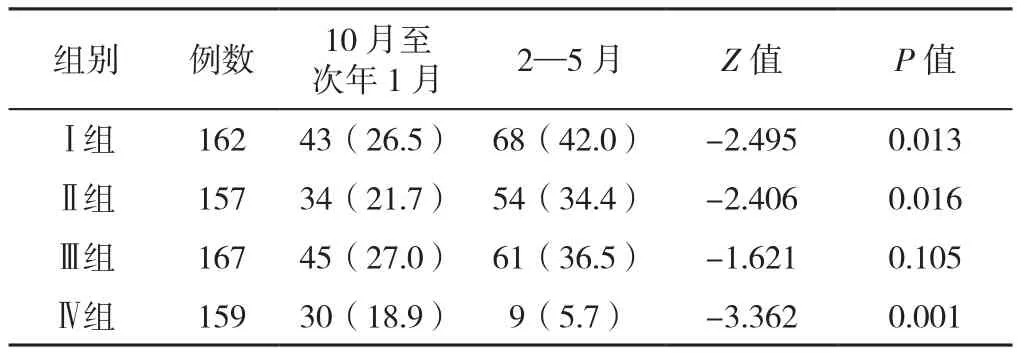
表2 四组患者10月至次年1月和2—5月急性加重频率比较〔n(%)〕Table 2 Comparison of the frequency of acute exacerbation of COPD among four groups of patients in periods from October to January next year and from February to May
2.2.2 Ⅳ组患者与Ⅰ组、Ⅱ组、Ⅲ组对应月份总急性加重频率比较 Ⅳ组患者10—12月每月的急性加重频率与Ⅰ、Ⅱ、Ⅲ组同期比较,差异均无统计学意义(P>0.05);Ⅳ组患者2—4月每月的急性加重频率均低于Ⅰ、Ⅱ、Ⅲ组对应月份,差异有统计学意义(P<0.05),见表3。Ⅰ、Ⅱ、Ⅲ组患者急性加重频率在1月份后呈上升趋势,而Ⅳ组患者在1月份后呈下降趋势,见图2。
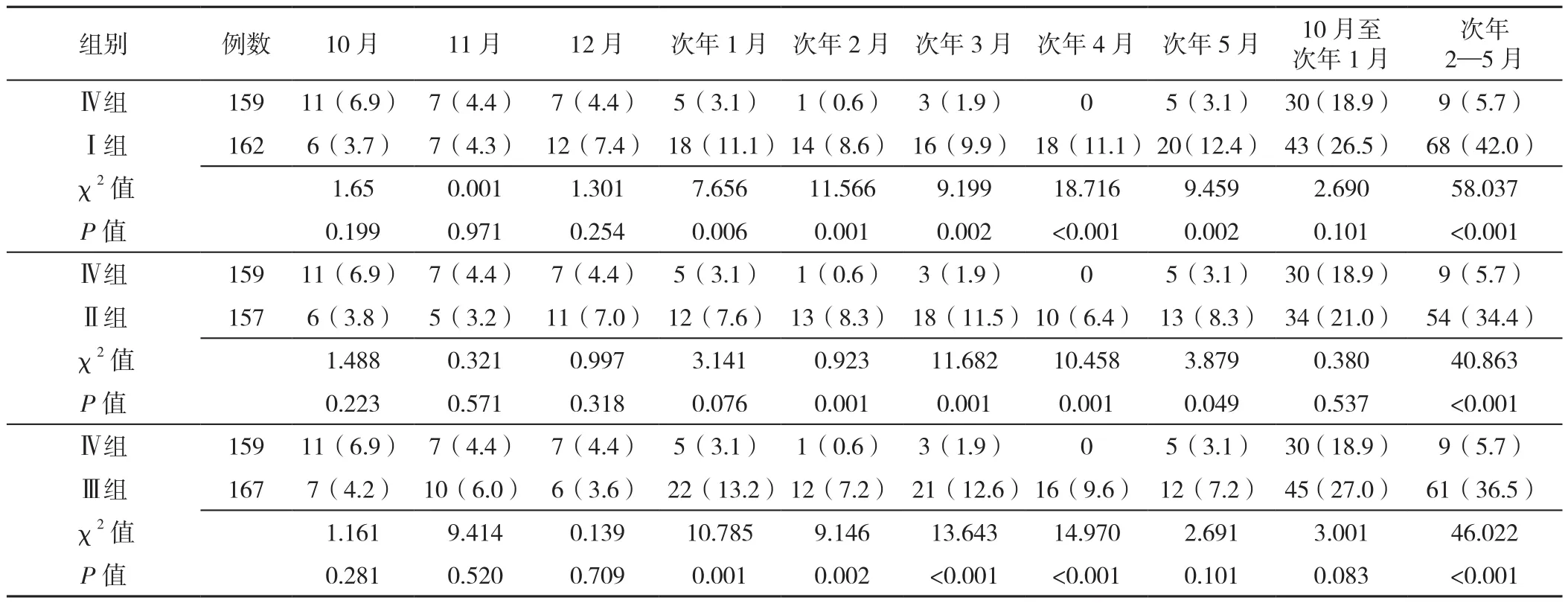
表3 Ⅳ组患者与其他三组患者同期急性加重频率比较〔n(%)〕Table 3 Comparison of frequency of acute exacerbation of COPD between group 4 and the other three groups during the same period
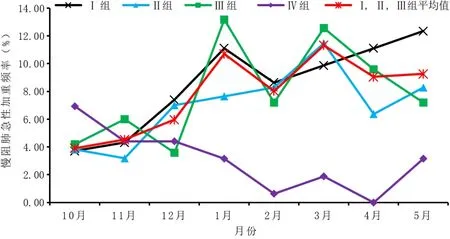
图2 四组慢阻肺患者每月急性加重频率趋势图Figure 2 Trend chart of monthly frequency of acute exacerbation in four groups of COPD patients during eight months(from October to May next year)
2.2.3 Ⅳ组患者与Ⅰ组、Ⅱ组、Ⅲ组对应月份急性加重未就诊频率比较 Ⅳ组患者每月的急性加重未就诊频率与Ⅰ、Ⅱ、Ⅲ组同期比较,差异无统计学意义(P>0.05),见表4和图3。
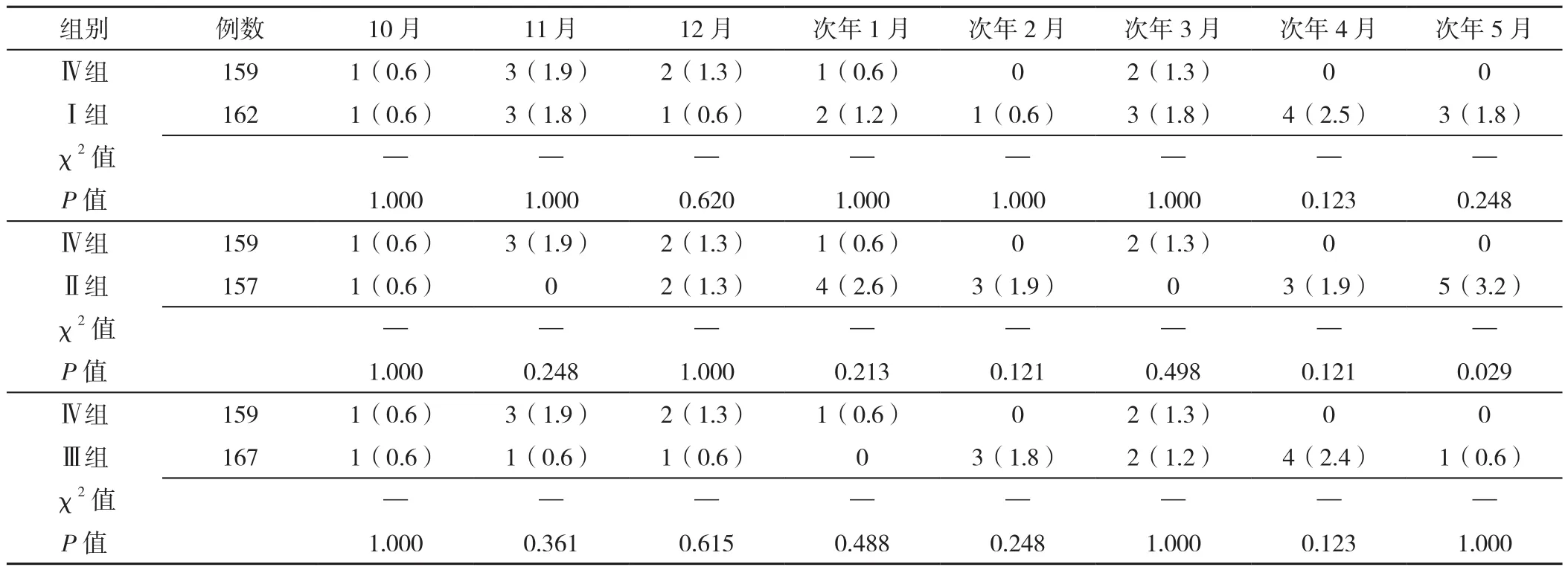
表4 四组患者急性加重未就诊频率比较〔n(%)〕Table 4 Comparison on the frequency of acute exacerbations of COPD without medical attention during eight months(from October to May next year) among four groups
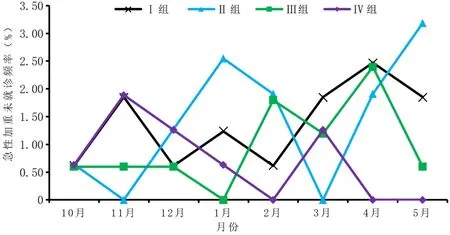
图3 四组患者急性加重未就诊频率趋势图Figure 3 Temporal trends of the frequency of acute exacerbation of COPD without medical attention during eight months(from October to May next year)in four groups of patients
2.2.4 Ⅳ组患者与Ⅰ组、Ⅱ组、Ⅲ组对应月份急性加重已就诊频率比较 Ⅳ组患者2019年10—12月每月急性加重已就诊频率与Ⅰ、Ⅱ、Ⅲ组同期相比,差异无统计学意义(P>0.05);Ⅳ组患者2—4月每月急性加重已就诊频率低于Ⅰ、Ⅱ、Ⅲ组,差异有统计学意义(P<0.05),见表5。
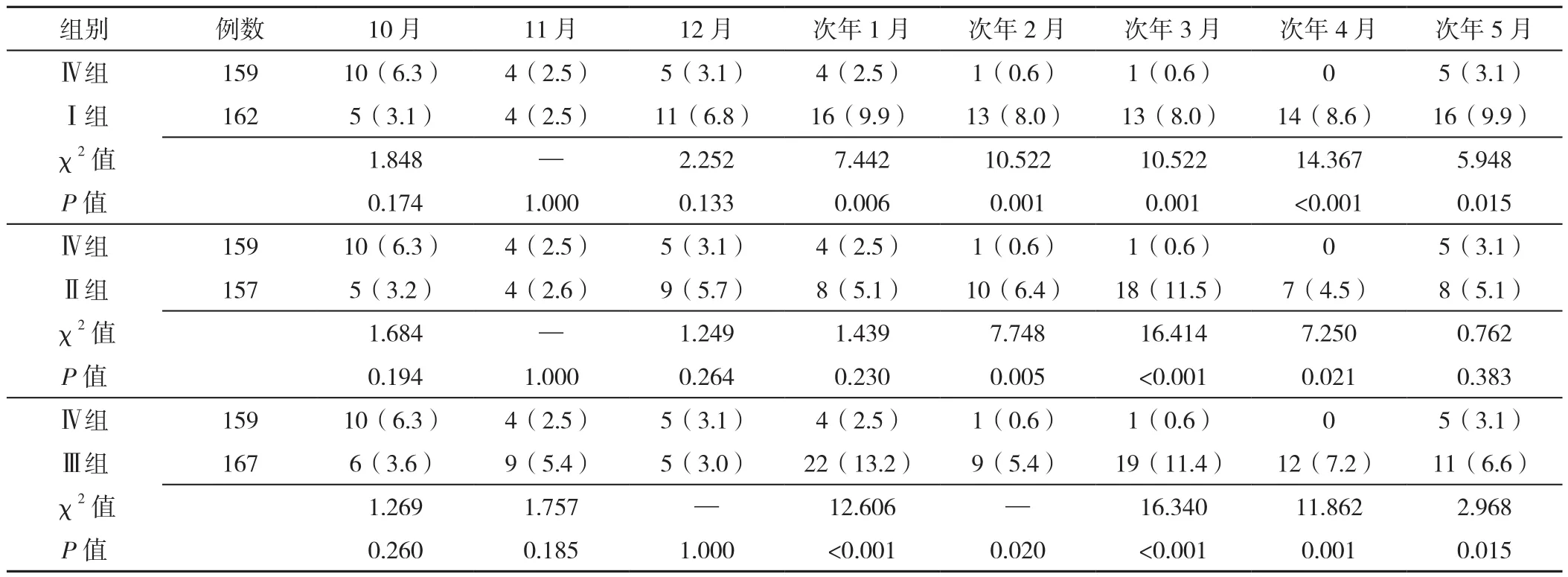
表5 四组患者急性加重已就诊频率比较〔n(%)〕Table 5 Comparison of the frequency of visits for acute exacerbation of COPD during eight months(from October to May next year) among four groups of patients
Ⅰ、Ⅱ、Ⅲ组慢阻肺患者急性加重已就诊频率在1月份后呈上升趋势,而Ⅳ组患者在1月份后呈下降趋势,见图4。

图4 四组患者急性加重已就诊频率趋势图Figure 4 Temporal trends of the frequency of visits for acute exacerbation of COPD during eight months(from October to May next year) in four groups of patients
3 讨论
慢阻肺急性加重给患者带来的重大影响包括生命质量的降低、肺功能下降加速及经济负担的加重。研究显示加拿大慢阻肺急性加重治疗费用为每位患者1 673美元,其中住院费用占82%[11];2008—2017年,中国北京慢阻肺急性加重患者住院费用从15 953.5元增加至19 874.5元[12]。降低慢阻肺急性加重频率是慢阻肺稳定期管理的主要目标。GOLD推荐的慢阻肺稳定期管理措施包括:戒烟、规范的吸入药物疗法、定期接种流感及肺炎疫苗等。但是北京的一项研究表明,2008—2017年慢阻肺急性加重住院率呈倒U型趋势,慢阻肺急性加重仍是医疗系统的一个沉重负担[12]。所以降低患者的急性加重频率仍是目前亟待的解决的一个问题。
本研究采集并分析了四组慢阻肺患者随访信息,Ⅰ~Ⅲ组患者2017—2019年2—5月慢阻肺急性加重频率均比前4个月高,而Ⅳ组患者2020年2—5月(COVID-19疫情暴发后)慢阻肺急性加重频率为5.66%,2019年10月至2020年1月(COVID-19疫情暴发前)慢阻肺急性加重频率为18.87%,疫情暴发后的4个月慢阻肺急性加重频率比疫情暴发前4个月降低13.21%,Ⅳ组患者2—5月总急性加重频率比Ⅰ~Ⅲ组患者2—5月分别降低36.32%、28.73%、30.87%,这表明COVID-19疫情暴发后,慢阻肺急性加重频率明显降低。有研究分析认为中国为控制COVID-19病毒传播采取的措施对控制流感病毒传播也起到了很大的作用,其原因是这两种病毒具有相同的传播途径:(1)社区封锁、居家隔离、保持社交距离限制了病原体传播;(2)外出戴口罩,减少飞沫传播风险;(3)对可疑病毒感染患者进行核酸检测,最大可能的确诊病原体感染源,减少了与感染源的接触[13],多项研究显示针对COVID-19的公共卫生措施可有效减少病毒性呼吸道疾病的传播,并提倡将针对COVID-19的一些公共卫生措施如保持社交距离、外出戴口罩、勤洗手等作为预防流感的公共卫生措施[14-17]。疫情采取的一系列公共卫生措施对降低慢阻肺急性加重频率同样起到了很大的作用,其原因是病毒和细菌感染是慢阻肺急性加重的重要诱因,而防控措施对控制病毒和细菌的传播起到了很大作用。本研究显示从2020年1月开始急性加重频率开始下降,2—4月下降最明显,5月有所上升,这也与中国采取的防控时间点相符,中国武汉2020-01-23开始交通管制,采取严格的防控措施,中国的一系列防控措施有效地阻止了COVID-19的传播,疫情在4月初得到控制[18]。
多项研究发现在COVID-19大流行期间慢阻肺急性加重入院显著减少,这与在COVID-19大流行期间采取公共卫生措施相吻合,研究认为简单的预防措施,如戴口罩、保持手卫生和社交距离,在减少慢阻肺急性加重入院方面的作用值得进一步研究。这些研究的局限性是防控措施可能会对临床护理系统产生负面影响,慢阻肺急性加重患者可能会为预防医院获得性COVID-19而避免寻求医疗护理[19-22]。本研究的患者为常规随访的患者,采集了患者所有急性加重事件,包括因急性加重未就诊、至门诊/急诊/住院就诊的急性加重事件,研究发现2020年2—4月因急性加重未就诊的频率与2017—2019年的2—4月相比差异不明显。这表明针对COVID-19疫情采取的防控措施在一定程度上对降低慢阻肺急性加重的频率起着积极的作用,而对降低急性加重未就诊的频率作用并不明显,也表明防控措施对慢阻肺急性加重患者就医的负面影响较小。
本研究有一定的局限性。其一是从Ⅰ、Ⅱ、Ⅲ组数据看,往年急性加重未就诊的频率较低,由于纳入本研究的患者人数较少,可能会导致疫情前后慢阻肺急性加重未就诊的频率差异不明显。其二是Ⅳ组患者未就诊的情况包括因症状太轻无需就诊和可能因疫情封控导致慢阻肺急性加重不能外出就诊的情况,而本研究未能区分两者,但对急性加重未就诊频率分析显示疫情后急性加重未就诊频率与往年差异不明显,如果存在因封控导致患者无法外出就医的情况而导致急性加重已就诊频率降低,急性加重未就诊频率应有所上升,因此本研究中因封控导致患者无法外出就医的情况并不存在或只是个别情况。
降低慢阻肺急性加重发生频率一直是临床医生最关心的问题,但是通过减少慢阻肺患者与其他人接触来预防急性加重的措施未见推广,特别是在慢阻肺急性加重高发季节。国内COVID-19疫情期间(2020年2—4月)慢阻肺急性加重频率的下降对未来预防慢阻肺急性加重起到一定的启示:(1)慢阻肺患者应减少去人群聚集的地方,保持一定的社交距离,特别是在流感高发季节;(2)除运动外,外出应戴口罩;(3)勤洗手。这些措施对于慢阻肺患者来说成本低且易执行,应大力推广。
本文创新点:降低慢阻肺急性加重的发生频率仍然是临床医生最关注的问题,但通过减少慢阻肺患者与他人的接触来预防病情恶化的措施还没有得到推广,特别是在慢阻肺急性加重的高峰期。本研究通过对慢阻肺常规队列的回顾性分析,观察到慢阻肺患者在中国COVID-19疫情流行期间(2020年2—4月)急性加重频率的下降,提出了未来预防慢阻肺急性加重发生的重要措施。
作者贡献:石伟娟进行文章的构思与设计、资料整理、撰写论文;谢清秀、李玉琪进行资料收集;王凤燕、杨宇琼、张冬莹、梁振宇进行论文的修订;李时悦、陈荣昌、郑劲平提供相关资源;王凤燕对论文负责。
本文无利益冲突。
