微炎性反应与糖尿病酮症酸中毒严重程度的关系及对早期预后的评估
2022-11-17孙铎
孙 铎
(佳木斯市中心医院内分泌科,黑龙江 佳木斯 154000)
糖尿病酮症酸中毒是糖尿病最常见的急性严重并发症之一,亦属于高血糖危象,以严重代谢紊乱和酮体蓄积为显著病理特征[1]。随着糖尿病的发病率不断攀升,导致糖尿病酮症酸中毒患者越来越多,由于此病极为凶险,病死率较高,能否早期准确评估病情严重程度,评估早期预后,是制定有效治疗方案的关键所在。关于糖尿病酮症酸中毒的发病机制尚未十分清楚,临床尚缺乏确切有效的实验指标,用于判断糖尿病酮症酸中毒的病情演变。近年来,越来越多研究显示,在糖尿病酮症酸中毒发生、发展过程中,患者存在炎性反应,尤其在病情恶化时,出现炎性反应失控[2-3]。由此推测,微炎性反应可能是引起糖尿病酮症酸中毒的重要因素,是指患者在没有明显感染征象的基础上,持续存在低水平的炎性反应状态,以炎性因子水平升高为主要表现[4]。然而微炎性反应是否与糖尿病酮症酸中毒严重程度有关,仍存在广泛争议,能否用于评估早期预后,有待明确,且相关研究鲜有报道。对此,本研究目的在于探讨微炎性反应与糖尿病酮症酸中毒严重程度的关系及对早期预后的评估效能。
1 资料与方法
1.1一般资料:选取2016年1月~2021年10月接诊的209例糖尿病酮症酸中毒患者作为研究对象。本次研究经过本院医学伦理委员会同意。纳入标准:①年龄18~80岁;②符合糖尿病酮症酸中毒的诊断标准[5];③神志清楚,知悉研究内容,签署知情同意书,配合治疗和随访。排除标准:①合并恶性肿瘤、免疫系统疾病、严重的基础性疾病者;②长期服用糖皮质激素、免疫调节剂者;③近期有全身感染史者。根据酸中毒程度分为轻度组102例(pH:7.25-7.3,HCO3-:15~18 mmol/L)、中度组75例(pH:7.0~7.25,HCO3-:10~15 mmol/L)和重度组32例(pH:<7.0,HCO3-:<10 mmol/L)[6]。其中轻度组男58例,女44例;年龄41~78岁,平均(61.53±4.87)岁;糖尿病病程2~18年,平均(5.43±2.37)年;中度组男35例,女30例;年龄42~77岁,平均(59.86±5.01)岁;糖尿病病程2~19年,平均(6.13±1.98)年;重度组男17例,女15例;年龄45~76岁,平均(63.84±5.27)岁;糖尿病病程4~18年,平均(6.42±2.06)年;三组一般资料比较,差异均无统计学意义(P>0.05)。
1.2检测方法:所有患者在入组12 h内采集肘静脉血10 ml,放置于抗凝管中,以转速3 000 r/min,离心5 min,分离血清,放置在-80 ℃冰箱中待测,使用酶联免疫吸附试验(ELISA)检测微炎性指标[肿瘤坏死因子α(TNF-α)、超敏C-反应蛋白(hs-CRP)、降钙素原(PCT)、白细胞介素(IL)-6、IL-10],检测试剂盒均来源于上海酶联生物科技有限公司,严格按照操作说明书进行检测操作,检测仪器为美国Biotek伯腾 800TS吸收光酶标仪。并进行急性生理学与慢性健康状况评分系统Ⅱ(APACHE Ⅱ)评分,记录血清乳酸(Lac)水平、血气分析中碱剩余(BE)绝对值。
1.3观察指标:分析血清TNF-α、hs-CRP、PCT、IL-6、IL-10水平在轻度组、中度组和重度组中差异性,使用Pearson相关性分析微炎性指标与APACHE Ⅱ评分、血清Lac水平、血气分析中BE绝对值的相关性;随访观察28 d预后情况,通过多因素Logistic回归分析28 d病死预后的独立预测因素,利用受试者工作特征(ROC)曲线下面积(AUC)评价微炎性指标预测28 d病死预后的效能。
1.4统计学分析:采用SPSS23.0统计学软件进行t检验,三组间比较使用方差分析;采用MedCalc17.0软件,通过Delong检验比较两组ROC曲线下AUC;以P<0.05为差异有统计学意义。
2 结果
2.1微炎性指标在轻度组、中度组和重度组中差异性分析:血清TNF-α、hs-CRP、PCT、IL-6、IL-10水平均随糖尿病酮症酸中毒严重程度增大而升高,在轻度组、中度组和重度组中差异均有统计学意义(P<0.05)。见表1。
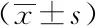
表1 微炎性指标在轻度组、中度组和重度组中差异性分析
2.2APACHE Ⅱ评分、血清Lac水平、BE绝对值在轻度组、中度组和重度组中差异性分析:APACHE Ⅱ评分、血清Lac水平、BE绝对值在轻度组、中度组和重度组中差异均有统计学意义(P<0.05)。见表2。
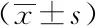
表2 APACHE Ⅱ评分、血清Lac水平、BE绝对值在轻度组、中度组和重度组中差异性分析
2.3相关性分析:经Pearson相关性分析,糖尿病酮症酸中毒患者血清TNF-α、IL-6水平与APACHE Ⅱ评分、血清Lac水平、BE绝对值均呈正相关,差异有统计学意义(P<0.05)。见表3。

表3 相关性分析
2.4多因素Logistic回归分析:所有患者均获得随访28 d,病死28例,占13.40%。经多因素Logistic回归分析,血清TNF-α、IL-6和APACHE Ⅱ评分均是糖尿病酮症酸中毒患者28 d病死的独立预测因素,差异有统计学意义(P<0.05)。见表4。

表4 多因素Logistic回归分析
2.5血清TNF-α联合IL-6预测28 d病死预后的ROC曲线分析:经ROC曲线分析,血清TNF-α、IL-6预测糖尿病酮症酸中毒患者28 d病死预后0.658、0.689,两者联合预测的AUC为0.912,明显大于APACHE Ⅱ评分的0.712,经Delong检验,差异有统计学意义(Z值为2.645,P值为0.000);ROC曲线见图1。

图1 血清TNF-α联合IL-6预测28d病死预后的ROC曲线
3 讨论
糖尿病酮症酸中毒的发生、发展与长期血糖代谢紊乱、体内酮体蓄积、血液pH值减小有关,具有起病突然、病情凶险、进展迅速的特点[7]。在糖尿病酮症酸中毒诊治期间,若能寻找与病情严重程度密切相关的敏感指标,能够早期准确地评估预后,是当前临床研究的热点和难点。鉴于全身炎性反应综合征是糖尿病酮症酸中毒患者病情恶化的重要指征,亦是导致多脏器功能障碍的独立危险因素[8]。由此推测,在糖尿病酮症酸中毒发病初期,机体即已存在微炎性反应,若不能在早期予以治疗和控制,微炎性反应可能会进一步进展,引起炎性反应“瀑布”样反应,而这一过程很可能由多种细胞因子介导的。也有研究显示,糖尿病的本质是一种慢性炎性反应性疾病,微炎性反应可能参与其并发症的发病机制[9]。本研究与Aikaterini等的研究[10]结果相符,提示微炎性反应参与糖尿病酮症酸中毒病情演变,究其原因,考虑在于糖尿病酮症酸中毒是一种非感染性全身炎性反应的表现形式,而上述TNF-α、IL-6等细胞因子对胰岛β细胞具有直接毒性作用,抑制胰岛素分泌,进而加剧病情。
一直以来,APACHE Ⅱ评分、血清Lac水平、BE绝对值均广泛用于评价糖尿病酮症酸中毒严重程度[11]。然而上述指标仍难以解释此病的病理机制,在评估病情严重程度和早期预后上具有一定的滞后性,不能证明微炎性反应与糖尿病酮症酸中毒的关系。近年来,有研究显示,糖尿病酮症酸中毒患者机体存在系统性炎性反应与过高水平的血糖和酮体有关,在一定程度上说明微炎性指标与病情严重程度有关[12]。对此,本研究使用Pearson相关性分析,结果与吴晓艳等研究[13]表明动态监测血清TNF-α、IL-6水平,可以反映糖尿病酮症酸中毒严重程度变化的这一观点相符,提示了血清TNF-α、IL-6水平均与患者病情严重程度呈正相关。出现上述结果的原因,考虑如下:①IL-6是一种在炎性反应刺激下由巨噬细胞释放能介导急性炎性反应的细胞因子,具有广泛的促炎反应作用,如促进血管平滑肌细胞增生、增加内皮细胞通透性、诱导C-反应蛋白等急性炎性反应蛋白合成、释放,导致炎性细胞向胰岛β细胞浸润,引起胰岛β细胞凋亡,因此IL-6能更为早期升高,敏感地预测糖尿病酮症酸中毒严重程度[14]。②TNF- α对胰岛β细胞具有损伤作用,与其能促进多种细胞因子合成、释放,激活白细胞、内皮细胞,导致过度炎性反应,增大血管通透性,加重损伤过程[15]。
尽管糖尿病酮症酸中毒患者经规范治疗,但病死率仍居高不下,这与早期未积极予以强化治疗有关,若能够准确地评估早期预后并指导治疗方案的制定,可能是增加患者临床获益的关键所在。在本研究中,糖尿病酮症酸中毒患者的病死率为13.40%,与既往研究[16]报道结果相符。然而血清TNF-α、IL-6是否与糖尿病酮症酸中毒患者早期预后有关,有待商榷。Keles等研究[17]显示,TNF-α早期应答灵敏而迅速,是糖尿病酮症酸中毒病情进展的重要细胞因子。也有研究显示,在糖尿病酮症酸中毒发病、持续发展时,IL-6可迅速启动和释放,其血清水平始终处于高水平状态[18]。由此推测,当糖尿病酮症酸中毒病情进展,血清TNF-α、IL-6水平随之持续升高,病死风险增大在所难免。提示TNF-α和IL-6可以作为早期判断预后的理想指标。基于本研究结果,认为在糖尿病酮症酸中毒治疗期间,若患者血清TNF-α、IL-6水平均较高,预示着早期预后较差,应积极控制微炎性反应,防止过度全身炎性反应发生,有望因此阻止病情的发展,提高存活率。
综上所述,微炎性反应参与糖尿病酮症酸中毒病情演变,血清TNF-α、IL-6水平均与患者病情严重程度呈正相关,联合预测28 d病死预后的效能较好,临床上应引起重视。当然,本研究也存在一些不足之处,如样本量偏少、缺乏长期随访数据,入选病例在疾病严重程度上相对较轻,有待日后扩大研究规模,改进研究设计,动态监测糖尿病酮症酸中毒患者诊治期间微炎性指标的变化情况,深入分析TNF-α、IL-6在糖尿病酮症酸中毒发病中的作用机制,以进一步验证本研究结论,为此病的诊治提供高级别证据支持。
