数字化辅助稳定咬合导板在治疗颞下颌关节紊乱病中的应用
2022-11-01杨春丽刘雯华
杨春丽, 骆 洋, 刘雯华, 林 萤, 王 荣, 李 新
(绵阳市中心医院口腔科,四川 绵阳 621000)
颞下颌关节紊乱病(TMD)是一种以颌面部肌肉疼痛、颞下颌关节杂音和下颌运动障碍为特征的疼痛性肌肉骨骼综合征, 该病好发于青年群体,女性多于男性[1]。 目前TMD 的治疗方法较多,包括药物治疗、局部理疗、咬合治疗和手术治疗等,药物治疗、局部理疗能缓解疼痛,但均不能有效纠正颞下颌结构紊乱,而手术治疗一般用于严重TMD、出现器质性破坏和严重功能障碍的患者。 咬合导板可通过改变位和/或牙齿咬合接触模式来治疗TMD,其能消除创伤性咬合因素、纠正髁突位置、缓解肌群紧张[2]。 稳定咬合导板常用于治疗TMD,其在调整颌位关系、减少副功能活动、减轻关节后驱压力、消除关节疼痛方面具有显著效果[3]。 传统稳定板的制作对患者张口度有较高要求,患者大多主诉张口疼痛、受限,因此传统操作会加重患者不适,影响咬合导板制作的精确性。 数字化口腔修复技术是集计算机、口腔医学、美学等多学科于一体的现代诊疗技术,具有印模及模型精准度高、美学效果突出、修复咬合功能效果好等优势[4]。 但是数字化技术应用在TMD 中的报道十分少见, 数字化辅助设计和制作稳定咬合导板是否能弥补传统制作稳定导板的弊端尚不清楚。 鉴于此,本研究尝试将数字化技术引入TMD 治疗,探讨数字化辅助稳定咬合导板治疗TMD 的临床应用效果,现将结果报道如下。
1 资料和方法
1.1 临床资料
选择2019 年6 月—2020 年6 月绵阳市中心医院口腔门诊接诊的90 例TMD 患者。 纳入标准:①颌面部肌肉疼痛,咀嚼后疼痛加重,伴颞下颌关节杂音和/或下颌运动障碍,关节薛氏位和髁状突经咽侧位X 线平片提示关节间隙改变和骨质改变,结构紊乱型;②急性疼痛控制后的患者;③每个象限缺失牙不超过1 颗;④年龄18 周岁以上,患者依从性良好,能配合复诊。 排除标准:①既往接受过咬合导板治疗或其他形式的TMD 治疗; ②锥形束CT(cone beam computed tomography,CBCT)提示髁突骨质破坏变平、骨赘形成,髁突内侧骨质增生等;③合并牙周病、牙髓炎或其他口腔慢性疾病;④颌面部外伤史、手术史或肿瘤;⑤X 线提示颞下颌关节盘前移位。采用随机数字表法将患者分为2 组,每组各45 例。数字化组:男性 26 例,女性 19 例,年龄 18~31 岁,平均年龄(25.35±5.95)岁,病程 4~12 个月,平均(8.25±3.57)个月;常规组:男性 25 例,女性 20 例,年龄18~33 岁,平均年龄(26.04±5.77)岁,病程 3~13 个月,平均(8.31±3.69)个月。 2 组年龄、性别、病程比较差异无统计学意义(P>0.05)。 本研究通过医院伦理委员会批准(批准号:S2019021),患者及其家属均知情同意并签署同意书。
1.2 方法
由我院口腔科同一组具有5 年以上工作经验的主治医师在不知分组的情况下进行操作。 数字化组采取数字化取模和板设计制作, 具体方法如下。行颅面部多层螺旋CT 薄层扫描,采用Dicom 格式将扫描数据导入Mimics 17.0 软件(Materialise 公司,比利时)生成目标颌骨的三维模型,双手法引导下颌至正中位,应用Trios 口内扫描仪(3Shape 公司,丹麦)扫描下颌至正中位时的咬合关系、半张口状态下的上下颌牙列形态, 获得牙列三维数据、颌位关系。 将CT 扫描数据及口内上下颌牙列的数字模型导入数字化辅助设计软件——3Shape dental system 2014 软件(3Shape 公司,丹麦)中,在 CT 获得的颅面三维数字模型上, 采用垫模块进行设计,根据患者牙列情况,调整上下颌骨位置,最终确定个性化稳定咬合导板的包裹范围、轴面厚度及咬合面形态等参数,获得基本形态。 设计过程中设置合理的保留倒凹量,从而实现一定的固位力。 利用T-scanⅢ咬合分析软件(Tekscan 公司,美国)进行虚拟调,要求咬合导板平面平滑,在正中时只与下颌牙的功能尖呈点状接触, 无尖窝交错关系,前牙区轻接触,只在前伸时有接触,侧方调整为组牙功能。咬合导板厚度在第二磨牙中央窝处保持 2 mm 左右,不超过息止间隙。 设计结果输出为数字化诊断模型,保存为 STL 文件。 随后将数据呈交加工中心切削制作,稳定导板制作材料为光敏树脂复合材料。
常规组采用传统方式取模制作。 先采用硅橡胶取模,超硬石膏灌制工作模型,双手法引导患者下颌至正中位,蜡记录位关系。 以上颌牙列为工作模型,使用Erkoform 3D+型真空压膜机(Erkodent公司,德国)压制透明托,待材料充分冷却后沿牙列颊侧中1/3 水平线仔细修剪,完成初步制作。随后将患者咬合关系转移至架上,采用自凝树脂重衬牙合托咬合面,咬合导板制作要求、参数同数字化组。
稳定咬合导板的使用:2 组均进行咬合导板口内试戴,根据就位稳定性、咬合关系进行调,保证所有牙齿在平面上均匀接触, 消除其他咬合干扰。试戴合适后嘱患者夜间戴用,分别于佩戴第1、4、7、10 周时复诊以调整咬合导板,治疗期间避免咀嚼硬物和口香糖。
1.3 观察指标
由不知分组情况的口腔科医师对观察指标进行评定。
1.3.1 疗效[5]显效:戴用咬合导板6 个月后,颞下颌关节疼痛、弹响症状消失,张口型正常,张口度大于3 cm;有效:戴用咬合导板6 个月后,颞下颌关节疼痛消失、弹响减轻,但仍有摩擦音,张口度为2~3 cm;无效:戴用咬合导板6 个月后,疼痛、弹响症状未减轻,张口度小于2 cm。 总有效率(%)=(显效例数+有效例数)/总例数×100%。
1.3.2 牙合板制作的口内操作时间、 咬合导板制作时间 按照上述方法,分别制作板,并记录2 组板制作的口内操作时间、咬合导板制作时间。
1.3.3 疼痛程度、 主动最大开口度及Fricton 指数记录治疗前及治疗第1、4、7、10 周时咀嚼铸造蜡条9 min 后的疼痛程度、主动最大开口度及Fricton指数。 疼痛程度采用视觉模拟评分法(VAS)进行评估,采用10 cm 长的直线,其中0 表示完全无疼痛,10 表示最剧烈的疼痛,依据患者的感受,在直线上做记号,数值越大表示疼痛的程度越强[6]。Fricton 指数:从下颌运动(mandibular movement, MM)、关节杂音 (joint noise, JN)、 关节压诊 (joint pressation,JP)、咀嚼肌及相关肌群压诊(muscle palpation, MP)这几个方面进行评价,上述各项检查结果若为阴性则计0 分,结果为阳性则计1 分;颞下颌关节功能障碍指数(dysfunction index, DI)=(MM+JN+JP)/26,肌肉压痛指数 (palpation index, PI)= MP/36,Fricton颞下颌关节紊乱指数(craniomandibular index,CMI)=(DI+PI)/2。 评分越高表示症状越重[7-8]。 主动最大开口度指患者最大张口时上下中切牙切端的距离。
1.3.4 佩戴满意度 采用问卷调查的形式从固位、美观、咬合舒适度3 个方面进行评价,按<60 分代表不佳、60~80 分代表可以接受、>80 分代表良好为评价区分度,将可以接受和良好视为满意。
1.4 统计学分析
采用SPSS 25.0 软件进行数据分析, 采用Kolmogorov-Smirnov 法对计量资料进行拟合优度检验,符合正态分布以均数±标准差()表示,采用重复测量方差分析或独立样本t 检验。 以百分比(%)表示计数资料, 采用χ2检验, 等级资料采用Mann-Whitney U 检验。 以P<0.05 为差异有统计学意义。
2 结果
2.1 2 组疗效比较
数字化组治疗6 个月后显效19 例,有效21 例,总有效率为88.89%;常规组显效15 例,有效17 例,总有效率为71.11%, 数字化组高于常规组 (P<0.05)。 详见表 1。
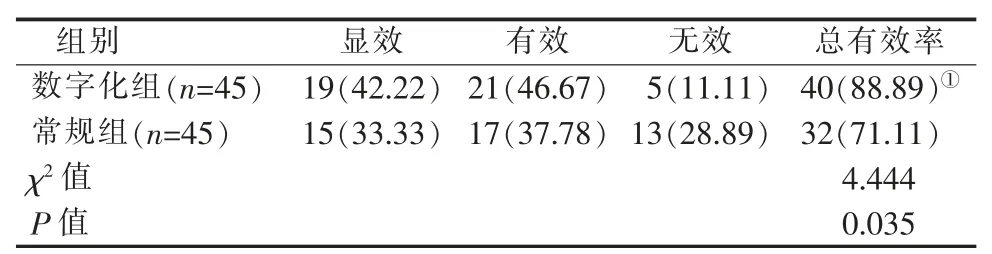
表1 两组患者疗效对比[n(%)]Table 1 Comparison of curative effects between two groups of patients [n(%)]
2.2 2 组板制作口内操作时间、咬合导板制作时间比较
2.3 2 组疼痛程度、 主动最大开口度、Fricton 指数比较
如表2 所示,数字化组和常规组治疗前VAS 评分、主动最大开口度、Fricton 指数(DI、PI、CMI)差异无统计学意义(P>0.05);治疗第 1、4、7、10 周 2组 VAS 评分、Fricton 指数(DI、PI、CMI)均逐渐降低(P<0.05),而主动最大开口度逐渐增加(P<0.05);2 组间 VAS 评分、 主动最大开口度、Fricton 指数(DI、PI、CMI)存在交互效应(P<0.05),数字化组治疗第 7 周、 第 10 周时的 VAS 评分和 Fricton 指数(DI、PI、CMI)均低于常规组(P<0.05),主动最大开口度大于常规组(P<0.05)。
表2 两组患者疼痛程度、主动最大开口度、Fricton 指数对比()Table 2 Comparison of patients' pain level, active maximum opening and Fricton index between two groups()
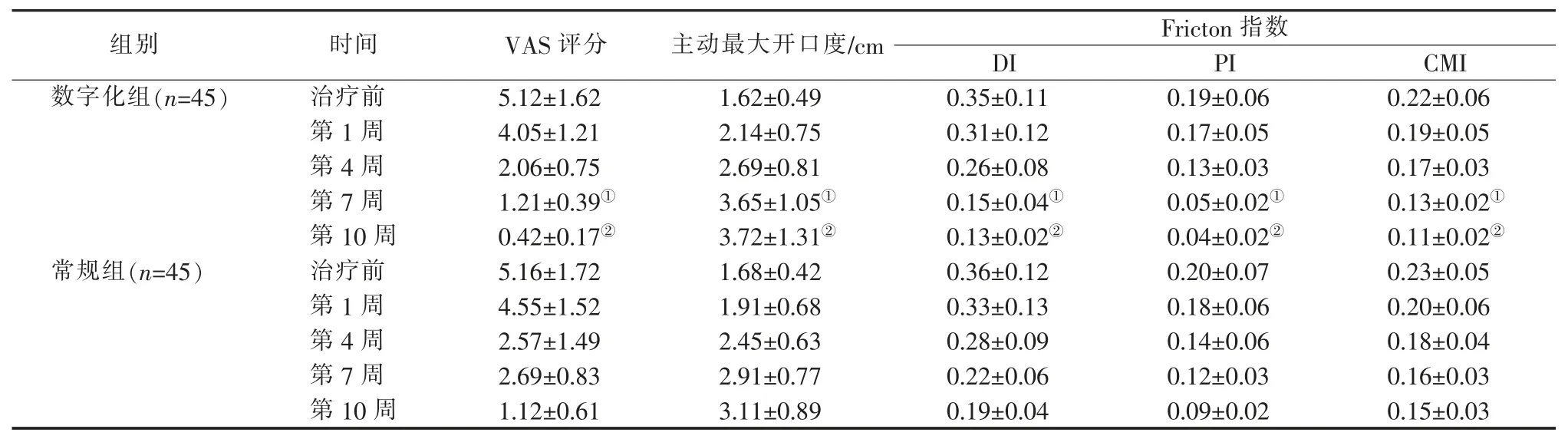
表2 两组患者疼痛程度、主动最大开口度、Fricton 指数对比()Table 2 Comparison of patients' pain level, active maximum opening and Fricton index between two groups()
①表示P<0.05,与常规组第7 周时比较;②表示P<0.05,与常规组第10 周时比较。
组别 时间 VAS 评分 主动最大开口度/cm数字化组(n=45) 治疗前 5.12±1.62 1.62±0.49 0.35±0.11 0.19±0.06 0.22±0.06第 1 周 4.05±1.21 2.14±0.75 0.31±0.12 0.17±0.05 0.19±0.05第 4 周 2.06±0.75 2.69±0.81 0.26±0.08 0.13±0.03 0.17±0.03第 7 周 1.21±0.39① 3.65±1.05① 0.15±0.04① 0.05±0.02① 0.13±0.02①第 10 周 0.42±0.17② 3.72±1.31② 0.13±0.02② 0.04±0.02② 0.11±0.02②常规组(n=45) 治疗前 5.16±1.72 1.68±0.42 0.36±0.12 0.20±0.07 0.23±0.05第 1 周 4.55±1.52 1.91±0.68 0.33±0.13 0.18±0.06 0.20±0.06第 4 周 2.57±1.49 2.45±0.63 0.28±0.09 0.14±0.06 0.18±0.04第 7 周 2.69±0.83 2.91±0.77 0.22±0.06 0.12±0.03 0.16±0.03第 10 周 1.12±0.61 3.11±0.89 0.19±0.04 0.09±0.02 0.15±0.03 Fricton 指数DI PI CMI
2.4 2 组佩戴满意度比较
数字化组佩戴良好29 例、 可以接受13 例,满意度为 93.33%,高于常规组(P<0.05,表 3)。
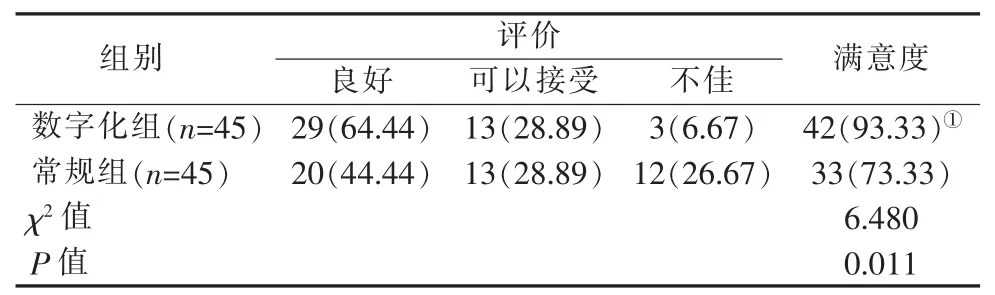
表3 2 组患者佩戴满意度对比[n(%)]Table 3 Comparison of patients' wearing satisfaction between two groups [n(%)]
3 讨论
TMD 是一组累及颞下颌关节和/或咀嚼肌系统的慢性疼痛性疾病, 以关节区和/或咀嚼肌疼痛、下颌运动障碍、关节弹响及杂音为主要临床特征。 患者多以大张口、紧咬牙或正常咀嚼时颞下颌关节部位疼痛就诊,严重时可出现自发性疼痛、张口障碍,影响患者下颌正常运动和日常生活[9]。 应用稳定咬合导板是治疗TMD 最常用的保守治疗方式, 其可覆盖全牙列,使平面平滑,避免牙尖斜面对位的机械性导向作用及因干扰形成的异常传入冲动,利于下颌形成新的位[10],适合TMD、夜磨牙症、紧咬牙及由咬合创伤导致的牙体、牙周、牙髓病变等的治疗。 传统稳定咬合导板的制作方式可以分为口外法和口内法2 种,口外法需要在患者大张口位时获取位关系以制作板, 口内法需先取上颌模型来制作板, 后经口内使用自凝树脂获取咬合关系。 传统方式对患者张口度有较高要求,口内制作时间较长。 因此,尝试将科技发展的前沿引入治疗流程,改良传统治疗方式有重要临床价值。
随着口腔医学理念的更新, 口内数字化印模、设计软件技术的不断提升,数字化技术逐渐应用于口腔修复医学领域[11-12]。 数字化导板技术通过口内扫描技术获得数字化上下数据和信息,并通过数据整合获得口腔三维数字模型,通过咬合分析软件虚拟调整关系,实现了设计图像与诊断模型的精准匹配,减少了后期频繁试戴、调试的工作,大大节省了口内操作时间及导板制作时间, 提高了诊疗效率[13-14]。 口内扫描技术对患者张口位要求较低,仅需半张口即可快速完成扫描,避免了传统制作过程中大量印模进入口腔, 大大提高了患者的舒适度。本研究中, 数字化组咬合导板制作时间小于常规组,说明数字化稳定咬合导板技术能明显缩短口内扫描、试戴,导板制作等一系列操作时间,能提高临床诊疗效率,更快捷地满足患者的治疗需求。 而传统制作方法需要在患者口内取模,灌制超硬石膏模型,再在口内佩戴获得错关系,且咬合导板制作过程中工序复杂,模型易被损坏,造成时间和资源的浪费。本研究中的数字化组根据计算机保存的口内扫描数据和设计好的模型制作咬合导板,大大提高了制作导板的精准性,减少模型、石膏反复转移和患者适应的过程,高效快捷,极大地节约了医疗资源[15]。
本研究中, 数字化组治疗第7、 第10 周时,其VAS 评分,Fricton 指数(DI、PI、CMI)低于常规组,主动最大开口度大于常规组,患者佩戴满意度及临床疗效均优于常规组,提示数字化咬合导板可更好地减轻TMD 疼痛程度、颞下颌关节功能障碍程度,患者接受度更高。 分析可能的原因为全程数字化设计可减小手工制作误差, 提高咬合导板制作精确度,能更好地纠正上下颌病态结构关系和功能,进而改善临床症状。 郑海英等[16]也指出基于口内扫描获得数字化模型制作咬合导板较传统石膏模型制作,精确性高,与术中观测结果偏差小。 林瑞等[4]指出数字化技术可提高咬合导板精确度。Hu 等[17]采用数字化模板治疗TMD 伴下颌缺损的病例,随访22 个月,患者开口度由术前的5.5 mm 增加至31.5 mm。
数字化咬合导板技术也存在一定的局限性[18-19],表现在以下几个方面:①口内扫描、设计、制作实体模型全程数字化,其精确度仍需更多的临床数据支持; ②需要专业的图像处理软件和较高水平的图形、图像处理能力,目前市场上不是所有口内扫描仪均配套CAD 软件;③口内扫描仪价格昂贵,加工费用高,限制了其的临床推广;④需要掌握虚拟架技术,对设计者技术要求高,需进行专业学习培训,学习时间长。 随着数字化技术的不断提高,在不久的将来,全程数字化导板技术会在临床上不断得到推广和使用。
