皮脂腺癌八例临床及病理分析
2022-10-26司海鹏
徐 萍 可 飞 司海鹏
南京中医药大学附属医院,江苏南京,210029
根据WHO皮肤肿瘤分类中定义[1],皮脂腺癌(sebaceous carcinoma,SC)是显示皮脂腺分化的恶性肿瘤,临床比较少见。常发生在中老年人,平均发病年龄73岁,全身都可发生,以头颈部,尤其是眼周好发,临床上眼周的皮脂腺癌会误诊为霰粒肿、结膜炎。本研究通过对8例皮脂腺癌进行临床特点、病理特征及免疫组化观察,并复习相关文献探讨其病因与鉴别诊断,减少误诊。
1 材料与方法
1.1 临床资料 收集南京中医药大学附属医院病理科2017年5月至2022年4月诊断的8例皮脂腺癌,均为整形科、皮肤科、普外科手术切除标本。
1.2 方法 标本均经中性福尔马林(10%)固定,包埋后4 μm切片,全自动染色仪染色(Tissue-Tek Prisma);使用DAKO全自动免疫组织化学仪(Omnis)进行免疫组化反应,冲洗封片后观察,一抗包括细胞角蛋白(CK)、雄激素受体(AR)、癌胚抗原(CEA)、人上皮膜抗原(EMA)、P63、波形蛋白(Vimentin)、Ki-67均购自DAKO公司。CK、CEA、EMA、Vimentin细胞质呈棕黄色或棕褐色视为阳性,AR、p63、Ki-67细胞核呈棕褐色染色视为阳性。
2 结果
2.1 一般资料 男3例,女5例,发病年龄55~92岁,平均72岁。有6例位于眼睑(占75%,其中5例在右眼睑),1例在面部,1例在耳后,但6例患者上眼睑与下眼睑均为3例。临床表现为单个无痛性肿块(图1),表面可有溃破,1例呈囊性,临床初诊为表皮样囊肿;病程2个月~3年,大约0.3 cm×0.3 cm×0.2 cm~3.3 cm×2.5 cm×2.4 cm,均未查及颈部浅表淋巴结肿大。8例中有2例分别在手术后半年及半年、1年后复发且均在眼睑部位。结果见表1。
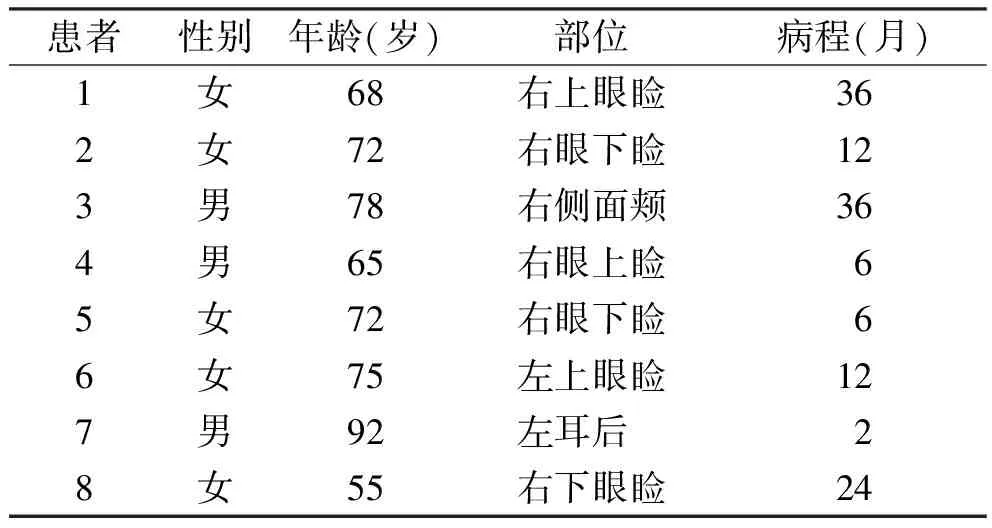
表1 8例皮脂腺癌患者一般临床资料
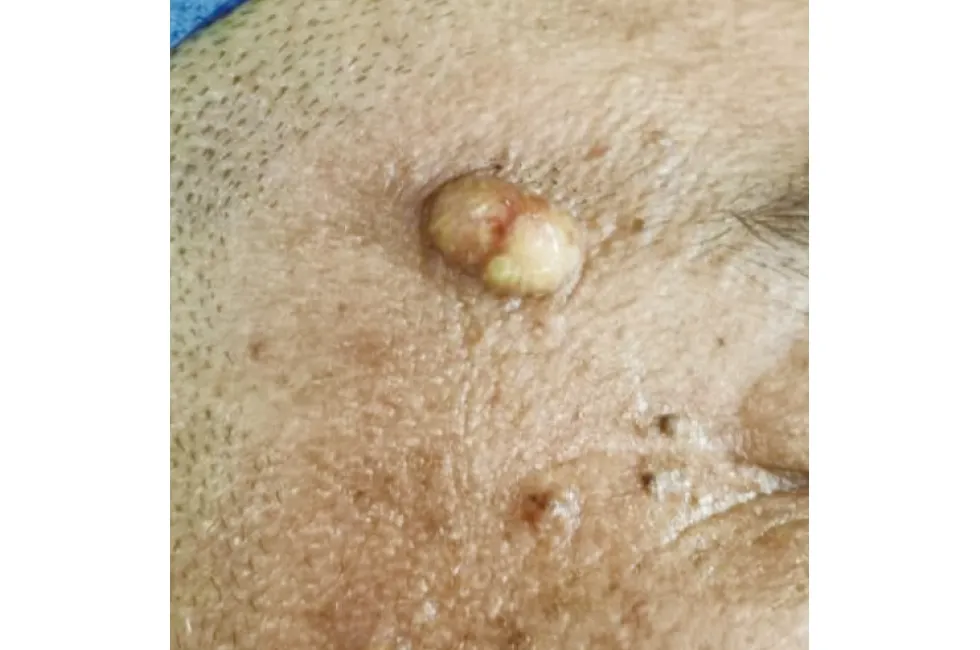
图1 面部单个无痛性肿块
2.2 组织病理学 光镜下4例有溃疡形成,肿瘤组织排列成小叶或结节状(图2),在表皮下方呈浸润性生长(图3)。癌细胞巢由两种形态细胞组成:胞质较少的嗜碱性基底样细胞,略呈栅栏状排列,主要位于周边;胞质丰富呈泡沫状或空亮的皮脂腺细胞,多位于中央。高分化SC细胞胞质丰富,核呈卵圆形,核仁清楚,但栅栏状排列不明显;低分化的呈巢索状,肿瘤胞浆嗜碱性或嗜双色性增多,细胞内空泡不易见,核浆比高,核仁突出,病理性核分裂和核碎裂易见(图4)。瘤巢周仅1例见皮脂腺痣结构,1例瘤细胞在表皮内呈Paget样播散(图5)。按WHO分级系统,本研究8例SC中:Ⅰ级有1例,Ⅱ级有2例,Ⅲ级有5例,其中2例复发病例分级均为Ⅲ级,见表2。

图2 瘤组织呈结节状(HE,×10) 图3 真皮内浸润性生长(HE,×100) 图4 见坏死及较多核分裂(HE,×200)

表2 皮脂腺癌患者随访结果
2.3 免疫组织化学 8例均表达CK、EMA、p63,AR有7例表达,Ki-67阳性率约20%~90%(复发的2例阳性率均大于70%),Vimentin除灶性表达外,大部分癌细胞不表达(图6~9),CEA均阴性。

图6 EMA阳性(Envision,×200) 图7 AR阳性(Envision,×200) 图8 Ki67高表达(Envision,×200) 图9 Vimentin阴性(Envision,×200)
3 讨论
WHO皮肤肿瘤分类中定义[1],皮脂腺癌是显示皮脂腺分化的恶性肿瘤,临床比较少见。常发生在中老年人,种族和性别分布上没有区别,平均发病年龄73岁。肉眼是无痛性黄色或粉黄色结节,表面可有溃疡。皮脂腺癌全身都可发生,临床上按解剖部位分为眼周及眼外型,眼周型皮脂腺癌约2/3发生在上眼睑,认为与睑板腺有关[2]。小于40岁发生的常被认为是以前疾病(尤其是视网膜母细胞瘤)放疗后的并发症[3],女性多见;眼外的好发部位在头颈、躯干、生殖器,大约25%的皮脂腺癌患者有Muir-Torre综合征,发病年龄较轻,眼部病变与其相关性不大[1]。本组8例中,女性患者略多于男性,平均年龄72岁,有6例位于眼睑(其中5例在右眼睑),1例在面部,1例在耳后,但6例患者上、下眼睑均为3例,没有差异,可能与样本量少有关。临床表现为单个无痛性肿块或结节,表面可有溃破,1例呈囊性,临床初诊为表皮样囊肿。病程2个月到3年不等,病灶最大径从0.3 cm~3.3 cm不等,均未查及颈部浅表淋巴结肿大。8例中有2例在半年及半年、1年后复发,均在眼睑部位。
光镜下4例有溃疡形成,肿瘤组织在表皮下方呈浸润性生长,排列成小叶或结节状,低分化的呈巢索状,小叶中央可见粉刺样坏死。癌细胞巢由两种形态细胞组成:胞质较少的嗜碱性基底样细胞,略呈栅栏状排列,主要位于周边;胞质丰富呈泡沫状或空亮的皮脂腺细胞,多位于中央。皮脂腺细胞越多,提示肿瘤分化越成熟,高分化SC细胞胞质丰富,核呈圆形或卵圆形,核仁可见,但栅栏状排列不明显;差分化SC胞质内空泡不易见,嗜碱性或嗜双色性细胞增多,核浆比高,核异型性明显,有突出的核仁,病理性核分裂和坏死易见。依据肿瘤生长方式进行组织学分级系统已经提出[1]:小叶边界清楚、大致对称的为Ⅰ级;界限清楚,但有浸润或融合的细胞巢为Ⅱ级;浸润性生长为主,或融合成片为Ⅲ级,分级与预后有关。按WHO分级系统,本研究8例SC中:Ⅰ级有1例,Ⅱ级有2例,Ⅲ级有5例,其中2例复发病例分级均为Ⅲ级。瘤巢周仅1例见皮脂腺痣结构,1例瘤细胞在表皮内呈Paget样播散,增加了临床医生手术切除干净的难度。
癌细胞免疫组化一般表达亲脂素(Adipophilin)、AR、EMA、细胞角蛋白7(CK7)、BerEP4,而CEA阴性[1],油红O或苏丹Ⅳ特殊染色可协助找到胞质空泡状的皮脂腺细胞。Yunok等[4]发现AR表达下降可能与预后不良有关,或许是眼睑SC的一个预后因素和潜在的治疗靶点。我们结果示8例均表达CK、EMA、p63,AR有7例表达,Ki-67阳性率20%~90%(复发的2例均大于70%),癌胚抗原均阴性。Bhardwaj等[5]研究显示Vimentin在66例皮脂腺癌中37(56%)例过表达,且这种过表达与淋巴结转移有显著关系,Vimentin表达水平高的患者无病生存率低。与之不同,我们免疫指标Vimentin除灶性表达外,大部分癌细胞不表达,可能与样本量少、未见淋巴结转移有关。Perforin在皮脂腺肿瘤中表达率81%,SC中也有近78%的表达,特异性和敏感性与adipophilin相似[6],而且Perforin在淋巴造血肿瘤中也会应用,所以大多数科室更容易配备。本组研究免疫组化结果符合皮脂腺癌的病理诊断,但实用且特异性的免疫指标,仍有待继续探索。
典型SC形态容易识别,但分化差时,需要与以下肿瘤鉴别:(1)皮脂腺瘤:多位于头面部、老年人居多,呈肤色或黄色的结节,与SC相似,但SC多见于眼睑,可见到溃疡。镜下皮脂腺瘤也呈分叶状,但无浸润性生长,细胞异型性不明显,坏死和核分裂很少。大多数情况易区分,但当SC低倍镜下呈一个孤立结节,边界较清楚时容易误诊为良性肿瘤,此时高倍镜下观察到细胞异型性大,核分裂增多或看到坏死有助于明确良恶性。(2)气球样恶性黑素瘤:黑素瘤肉眼上呈黑褐色斑块或结节,表面常坏死、溃疡,当瘤细胞胞浆透明或嗜酸性时会误认为皮脂腺细胞,但其常呈巢状或片状生长,异型性大,胞浆内可见色素颗粒,常有明显的核仁,且免疫组化S-100、Sox10及Melan-A阳性表达。(3)透明细胞鳞状细胞癌:主要发生在老年人曝光部位,如面部,镜下由胞浆透明的鳞状细胞巢构成,胞浆内含糖原,当分化低、糖原含量少时,与皮脂腺癌类似,但常观察到表面上皮巢不规则的向真皮生长,与浸润灶有延续性,缺乏典型空泡状皮脂腺细胞特征,必要时借助特殊染色,若油红染色阴性、PAS染色阳性,可以区分。(4)Merkel细胞癌:当低分化皮脂腺癌以嗜碱性细胞为主时,二者类似,但Merkel细胞癌没有向皮脂分化现象,免疫组化CK20及神经内分泌标记阳性能将二者区别;(5)乳腺皮脂腺癌:是形态学上具有皮肤皮脂腺分化特征的一种原发性乳腺癌,主要依据肿瘤位置深浅鉴别二者。若肿瘤位置较深,主体位于乳腺实质,除了浸润癌巢,如果有乳腺导管原位癌成分或找到和正常乳腺导管上皮移行区更能证明为乳腺原发,且免疫组化多表达ER[7]。(6)基底细胞癌:两者都在头面部好发,SC更集中在眼睑处,基底细胞癌可以向皮肤附属器分化,尤其是伴有皮脂腺分化的基底细胞癌与分化差的皮脂腺癌更难鉴别。但基底细胞癌周边细胞呈栅栏状排列,可见巢周收缩间隙或黏液样基质,且免疫组化EMA、AR阴性;皮脂腺癌中可见肿瘤细胞呈类似表皮原位癌或乳腺外Paget样播散的现象[8],正常毛囊皮脂腺单位受累或完全被肿瘤代替,而伴皮脂腺方向分化的基底细胞癌无此特点;细胞异型性和核分裂在皮脂腺癌中要更常见。
手术是治疗皮脂腺癌的普遍方式,必要时追加区域淋巴结清扫,根据肿瘤分级,还可辅助放疗或化疗[9]。眼睑和眼外皮脂腺癌有30%~40%局部复发危险,20%~25%远处转移危险,70%患者诊断后存活超过5年。我们8例患者进行了手术切除,均未行术后辅助治疗,有2例(25%)复发:1例在初次手术后半年,另1例在半年及一年后复发,可能因肿瘤位于眼睑部位,手术难以彻底清扫有关;6例无复发,目前均在随访中。手术安全切除是治疗重点,国际公认的术中Mohs方法可以最大限度保留正常组织,但对手术医生和设施要求极高,在我国应用较少。国内主要是扩大切除病变组织送检或者肉眼上评估安全范围,甚至临床诊断为良性肿瘤而不送病理,都会增加其复发率。
目前对皮脂腺癌研究,主要集中在发病机制上,包括(1)遗传因素:主要包括TP53、RB1、ZNF750、PCDH15、微卫星不稳定(MSI)等基因突变[10-12],引起癌基因激活、抑癌基因失活。鉴于SC患者与内脏恶性肿瘤(主要是MSI的4个主要基因突变造成)的密切关系,对于年轻患者,我们需建议患者行胃肠镜及其他检查,以早期排除Muir-Torre综合征[13]。(2)表观遗传因素:不仅有miRNA和LncRNA等非编码RNA调节转录后基因表达[14],还包含抑癌基因的DNA甲基化导致转录活性的丧失(如CDKN2A和CDH1),从而参与肿瘤发生的分子机制[15]。(3)病毒感染:人乳头瘤病毒和EVB病毒感染是SC重要的发病危险因素[16,17]。(4)免疫逃逸、端粒酶、原癌基因HER2等也参与了肿瘤发生发展过程[15]。这些分子机制的研究,提供了靶向治疗新的方向,比如对转移性皮脂腺癌,已经有抗程序性死亡受体(PD-1)抑制剂治疗成功的报道[18]。总之,皮脂腺癌被认为是多种因素参与的结果,随着越来越多的分子机制进展,将有助于明确病因,早期诊断、早期治疗。
皮脂腺癌较罕见,诊断时需结合临床与病理特征,必要时辅以免疫组化,避免误诊,减少局部复发和远处转移风险。
