垂体后叶素联合子宫血流阻断在子宫肌瘤剔除术中的应用效果分析
2022-10-25王春红窦广平天津市滨海新区大港医院妇产科天津300270
王春红,窦广平(天津市滨海新区大港医院妇产科,天津 300270)
子宫肌瘤剔除术(myomectomy)是子宫肌瘤(uterine fibroids)常用治疗方式,可在保留子宫的基础上剔除病灶,促使病情转归,其疗效确切,可最大程度保留女性的生育功能[1-2]。但肌瘤血供较为丰富,术中若直接行肌瘤剔除,往往可引发大量出血,不仅增加操作难度,且易危及患者安全,对手术疗效及临床预后均具有不良影响[3]。基于此,临床止血已成为该术式重要干预措施。现阶段,子宫血流阻断术与药物注射均为妇产科常用止血方式,二者多联合应用,前者可通过手术阻断双侧子宫动脉,以此减少子宫血流[4],后者则利用注射药物,促进细胞外钙离子内流,增强子宫平滑肌收缩,达到止血目的[5]。既往注射药物多以缩宫素为主,但受到适应症等因素的限制,其止血效果不尽如人意[6]。对此,临床提出采用垂体后叶素进行替代,该药物是由催产素与加压素组成,不仅可增强子宫平滑肌作用,且可收缩小动脉,进一步减少局部出血,具有较高应用价值[7]。在此,本文选取2017年1月至2021年12月我院行子宫肌瘤剔除术治疗的60例患者资料,观察垂体后叶素联合子宫血流阻断在子宫肌瘤剔除术中的应用价值。报道如下。
1 资料与方法
1.1 一般资料 选取2017年1月至2021年12月于我院行子宫肌瘤剔除术治疗的患者60例,采用随机数字表法分为对照组和观察组各30例。对照组患者年龄33~50(41.43±4.67)岁;肿瘤数量1~10(4.24±1.25)个;肿瘤直径0.3~10(5.69±2.70)cm;壁间肌瘤27例、浆膜下肌瘤1例、黏膜下肌瘤1例、宫颈肌瘤1例。观察组患者年龄31~55(40.73±4.75)岁;肿瘤数量1~10(4.32±1.35)个;肿瘤直径0.4~9.6(5.59±2.68)cm;壁间肌瘤26例、浆膜下肌瘤1例、黏膜下肌瘤1例、宫颈肌瘤2例。两组患者年龄、肿瘤数量、肿瘤直径、肌瘤种类等一般资料比较,差异无统计学意义(P>0.05),具有可比性。本研究经我院医学伦理委员会审核批准。
1.2 纳入与排除标准 纳入标准:(1)经彩超确诊为子宫肌瘤;(2)符合子宫肌瘤剔除术手术指征;(3)临床资料完整;(4)患者均知情且自愿参加。排除标准:
(1)子宫内膜恶性病变及宫颈癌患者;(2)手术禁忌症者;(3)合并心、脑、肾等慢性疾病者;(4)存在出血性疾病及凝血功能障碍者;(5)缩宫素与垂体后叶素用药禁忌症者。
1.3 方法
1.3.1 对照组 应用缩宫素联合子宫血流阻断术处理,20 IU缩宫素(上海禾丰制药有限公司,国药准字H31020850),加入0.9%氯化钠注射液20 ml,依据术前B超定位,经腹壁穿刺针刺进子宫肌层完成注射,随后行子宫血流阻断术,于子宫峡部水平方向,左右侧阔韧带无血管区域各做一小口,贯穿置胶管止血带,对子宫动、静脉进行束扎,以阻断其供血,在此条件下进行子宫肌瘤剔除术治疗。
1.3.2 观察组 应用垂体后叶素联合子宫血流阻断术处理,6 U垂体后叶素(上海上药第一生化药业有限公司,国药准字H31022011),加入0.9%氯化钠注射液10 ml,依据术前B超定位,于子宫肌瘤基底部进行穿刺,至子宫基层且回抽无血后,注入垂体后叶素稀释液,直至瘤体发白,随后行子宫血流阻断术(方式同上),在此条件下进行子宫肌瘤剔除术治疗。
1.4 临床观察指标 (1)比较两组围术期指标:出血量、手术时间、术前血红蛋白、术后血红蛋白。(2)血压水平:收缩压、舒张压。(3)并发症:血压异常、心率异常、感染、子宫血肿。(4)近期疗效:包括子宫肌瘤剔除术治疗有效率与复发率。
1.5 疗效判定标准 显效:术后肌瘤体积缩小>50%;有效:术后肌瘤体积缩小20%~50%;无效:术后肌瘤体积缩小<20%。治疗有效率=(显效+有效)/总例数×100%。
1.6 统计学处理 数据采用SPSS 21.0统计学软件进行处理。计量资料采用(±s)表示,行t检验;计数资料采用例(百分率)表示,行χ2检验。P<0.05表示差异有统计学意义。
2 结果
2.1 两组围术期指标比较 观察组围术期出血量少于对照组,差异有统计学意义(P<0.05);两组手术时间、术前血红蛋白、术后血红蛋白比较,差异无统计学意义(P>0.05)。见表1。
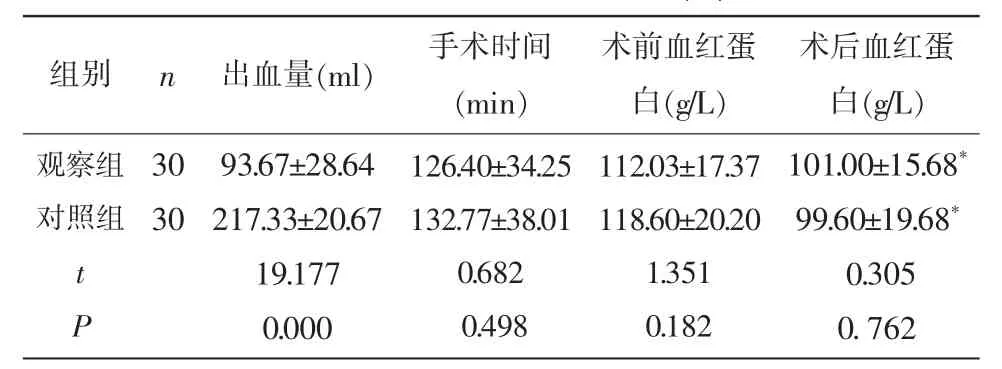
表1 两组围术期指标比较[n(%)]
2.2 两组手术前后血压水平比较 术后,两组收缩压、舒张压变化比较,差异无统计学意义(P>0.05)。表2。
表2 两组手术前后血压水平比较(±s,mmHg)

表2 两组手术前后血压水平比较(±s,mmHg)
?
2.3 两组并发症比较 观察组手术并发症发生率稍低于对照组,但差异无统计学意义(P>0.05)。见表3。
表3两组手术并发症比较[n(%)]

?
2.4 两组近期疗效比较 两组手术治疗有效率对比,差异无统计学意义(P>0.05);观察组术后复发率低于对照组,差异有统计学意义(P<0.05)。见表4。

表4 两组近期疗效比较[n(%)]
3 讨论
子宫肌瘤剔除术是妇科常见术式,其术中出血可影响手术操作,导致手术时间延长,且易造成创面缝合困难,增加术后并发症的发生风险[8]。故减少术中出血是保证子宫肌瘤剔除术临床疗效的重要方式。对此,临床多于肌瘤剔除术前行子宫血流阻断术,以阻断双侧子宫动脉,减少子宫血流,避免术中血管搏动性出血的发生,保证其手术操作的彻底性与安全性[9-10]。与此同时,药物注射一直是手术常用止血方式,其主要药物包括宫缩素与垂体后叶素。宫缩素可通过与子宫肌层缩宫素受体的结合,增加细胞内钙离子,促使子宫平滑肌收缩,达到压迫止血目的,但其药效易受到缩宫素受体表达的限制,对非妊娠子宫的止血作用有限[11-12]。垂体后叶素则是近年来新型预处理药物,提取于动物脑垂体后叶,由催产素与加压素组成,前者可促进细胞外钙离子内流,增强子宫平滑肌收缩,后者可作用于血管加压素受体,促使三磷酸肌醇生成,增加钙离子释放,对毛细血管、小动脉及冠状血管均具有良好的收缩作用,两者联合注射于子宫肌层,可同时收缩子宫平滑肌与小动脉,发挥局部止血作用[13-14]。
本次研究结果显示,观察组围术期出血量少于对照组(P<0.05);两组手术时间、术前血红蛋白、术后血红蛋白比较,差异无统计学意义(P>0.05),提示垂体后叶素联合子宫血流阻断可减少患者的手术出血量,缩短手术时间,防止术后血红蛋白的急剧下降。分析认为,垂体后叶素联合子宫血流阻断可增强止血效果,降低手术出血量,阻止血红蛋白的大量流失,且有效减少了出血对手术操作的影响[15-16]。此外,垂体后叶素可促使瘤体组织缺血苍白并突出子宫表面,为手术剥离提供了良好条件,有利于手术的顺利进行,可缩短手术时间[17-18]。本次结果中,术后两组收缩压、舒张压变化比较,差异无统计学意义(P>0.05),表明垂体后叶素联合子宫血流阻断对患者循环系统的影响较小,可避免血压异常波动,有利于患者术后恢复。分析认为,麻醉可引起血压下降,而垂体后叶素被吸收入血后,可引起小动脉的收缩,促使血压升高,有利于循环系统稳态的调节。并发症观察中,观察组手术并发症发生率稍低于对照组,但差异无统计学意义(P>0.05),提示垂体后叶素联合子宫血流阻断可降低患者的手术并发症风险,这与其良好的止血效果及血压调节作用存在直接关联。此外,两组手术治疗有效率比较,差异无统计学意义(P>0.05),观察组术后复发率低于对照组(P<0.05),表明垂体后叶素联合子宫血流阻断有利于降低患者的术后复发风险。分析原因,垂体后叶素联合子宫血流阻断的术中止血效果更为显著,保证了手术操作的彻底性,由此降低了患者的术后复发概率。
综上所述,垂体后叶素联合子宫血流阻断有助于减少子宫肌瘤剔除术患者出血量,对血压水平影响较小,可降低手术并发症风险,减少术后复发。
