重庆地区重复剖宫产术中出血危险因素分析*
2022-08-27杨沁岩张世焱周子淞张吉培李应清纪成城姚志敏
黄 立,杨沁岩,张世焱,陈 竹,周子淞,罗 玲,张吉培,刘 超,李应清,纪成城,姚志敏
(1.重庆市第七人民医院麻醉科,重庆 400054; 2.重庆市万盛经开区人民医院麻醉科,重庆400800;3.重庆市大渡口区人民医院麻醉科,重庆 400000;4.重庆市南川区人民医院麻醉科,重庆 408400;5.重庆市南川区宏仁医院麻醉科,重庆 408400;6.重庆市彭水县人民医院麻醉科,重庆 409600;7.重庆市綦江区人民医院麻醉科,重庆 401420;8.重庆市江北区中医院麻醉科,重庆 400020;9.陆军第九五八医院麻醉科,重庆 400000)
在过去几十年,世界范围内的剖宫产率明显增加[1-2]。我国剖宫产率从2008年的28.8%上升到2014年的34.9%,2018年达到36.7%[3-4]。受“二孩”政策的影响,有剖宫产史的人数进一步增加[5-6]。2021年6月国家开放了“三孩”政策,这无疑会增加重复剖宫产产妇数量。重复剖宫产会增加手术并发症[7-9]。与阴道分娩和仅一次剖宫产相比,重复剖宫产手术会导致术中出血增加等[9-11]。因此,分析重复剖宫产产妇术中出血危险因素,有助于早期识别风险,及时采取干预措施。目前,很少有研究聚焦于重复剖宫产产妇这类特殊人群术中出血相关因素的分析。本研究通过回顾性分析重复剖宫产产妇术中出血的风险因素,并根据分析结果绘制受试者工作特征(ROC)曲线,为识别高危产妇识别提供参考依据。
1 资料与方法
1.1一般资料 通过医院电子病案系统收集2014年1月至2019年12月重庆市第五人民医院、重庆市第六人民医院、重庆市第七人民医院、重庆市南川区人民医院、重庆市綦江区人民医院、重庆市巴南区人民医院等19家医院13 582例行重复剖宫产手术分娩产妇的病例资料。参考临床经验及文献[12-13]将术中出血量大于或等于500 mL的产妇划分为出血组(2 216例),其余作为未出血组(11 366例)。根据年龄划分为高龄(≥35岁)和适龄(<35岁)。纳入标准:(1)剖宫产手术次数大于或等于2次,病例资料记录完整;(2)年龄18~45岁。排除标准:(1)胎龄小于或等于28周;(2)双胎/多胎妊娠;(3)出血性疾病、严重凝血功能障碍或术前行抗凝治疗。本研究通过了所有合作单位医院伦理委员会审查。病例资料在产妇所在医院的批准下匿名收集,因此没有获得每例患者的书面知情同意。
1.2方法 基于文献报道及临床经验收集产妇相关信息,包括年龄、孕周、剖宫产次数、流产史、分娩时体重指数(BMI)、妊娠合并糖尿病、妊娠期高血压、胎膜早破、脐带绕颈、前置胎盘、植入胎盘、子宫收缩乏力、麻醉方式、巨大儿,以及术前血红蛋白、血小板、血钙水平。分娩时孕周不足37周视为早产;新生儿出生体重大于4 kg为巨大儿。纳入病例中有5例行子宫切除术的产妇,考虑病例数量较少,未将行子宫切除术作为影响因素进行分析。
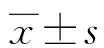
2 结 果
2.12组相关临床指标比较 2组在年龄、流产史、剖宫产次数、妊娠合并糖尿病、孕周、前置胎盘、植入胎盘、子宫收缩乏力、麻醉方式、巨大儿方面比较,差异有统计学意义(P<0.05)。见表1。

表1 2组相关临床指标比较
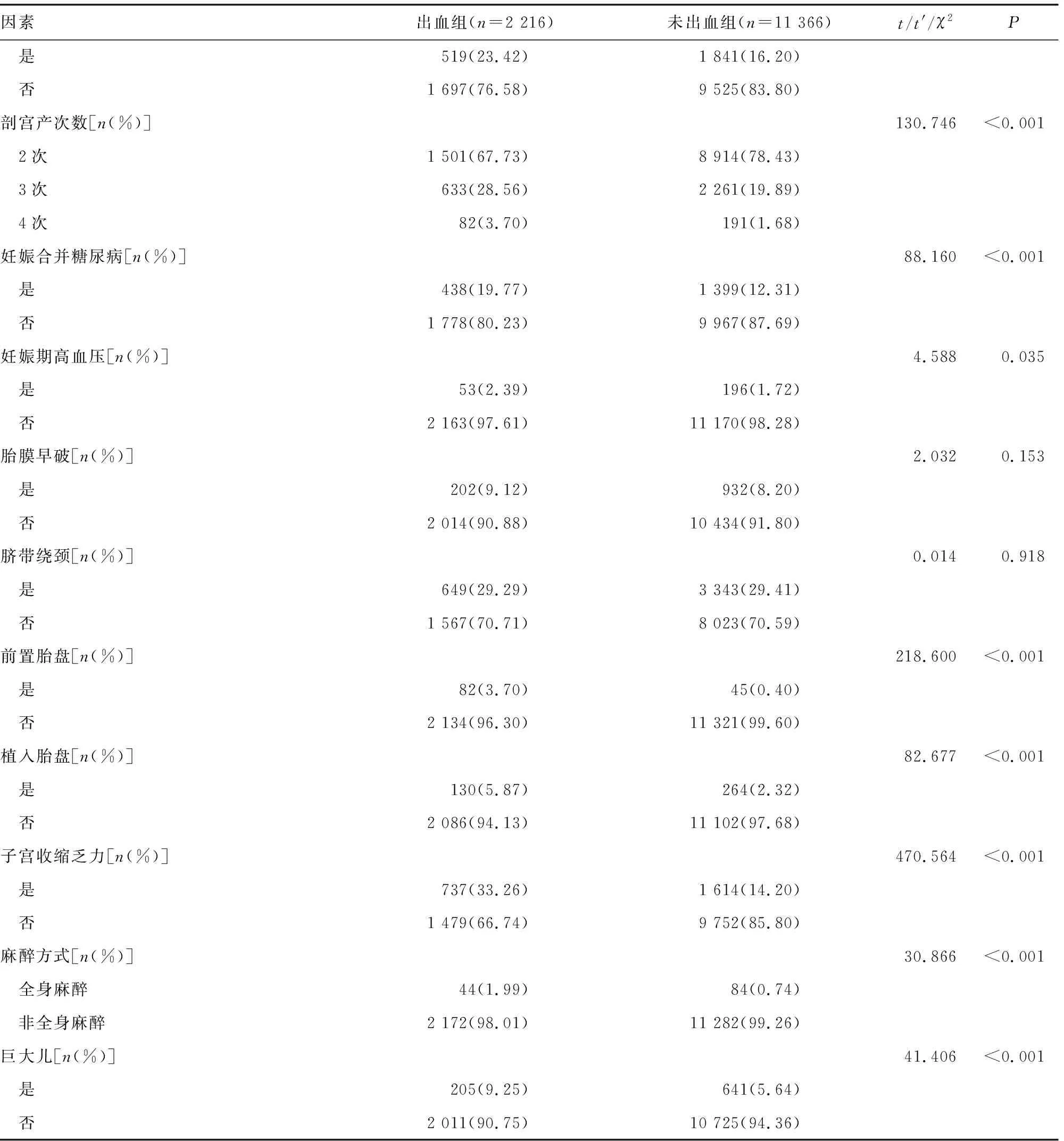
续表1 2组相关临床指标比较
2.2多因素logistic回归分析 经多重共线性诊断,上述具有统计学意义的因素间无多重共线性关系。多因素logistic分析显示,年龄、术前血红蛋白、术前血钙、流产史、剖宫产次数(>2次)、妊娠合并糖尿病、前置胎盘、全身麻醉、巨大儿、子宫收缩乏力是重复剖宫产术中出血的影响因素(P<0.05)。见表2。
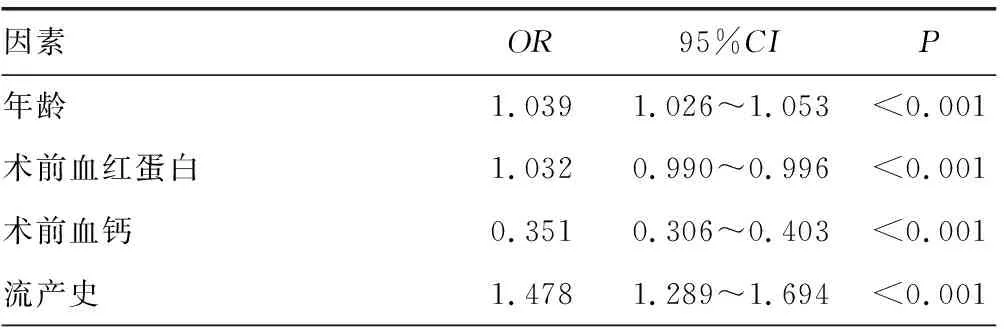
表2 多因素logistic回归分析
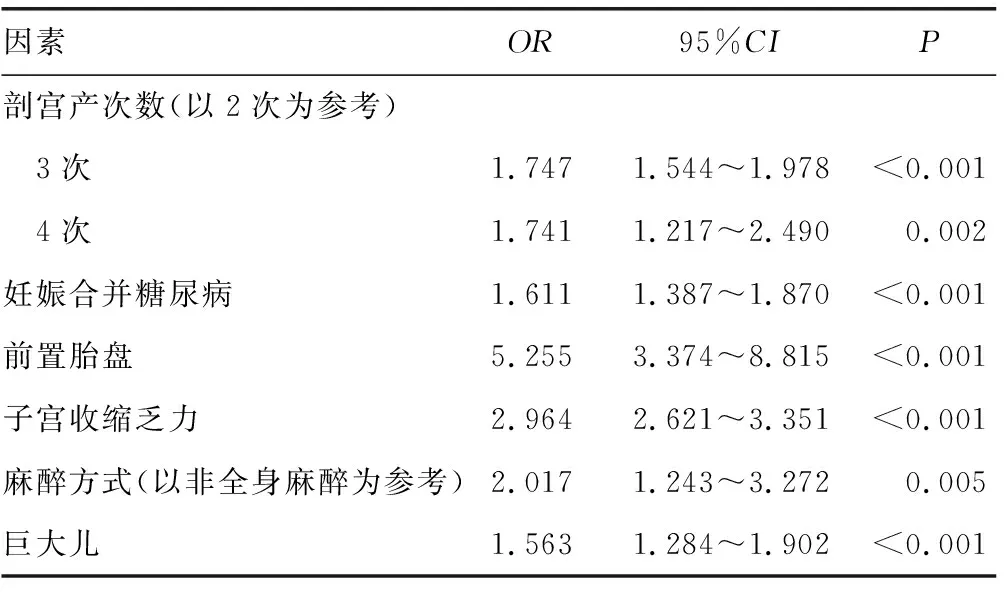
续表2 多因素logistic回归分析
2.3ROC曲线分析 ROC曲线下面积为0.717(95%CI:0.703~0.732)时,回归模型具有很好的预测价值。见图1。回归模型拟合度优度良好(P=0.095)。
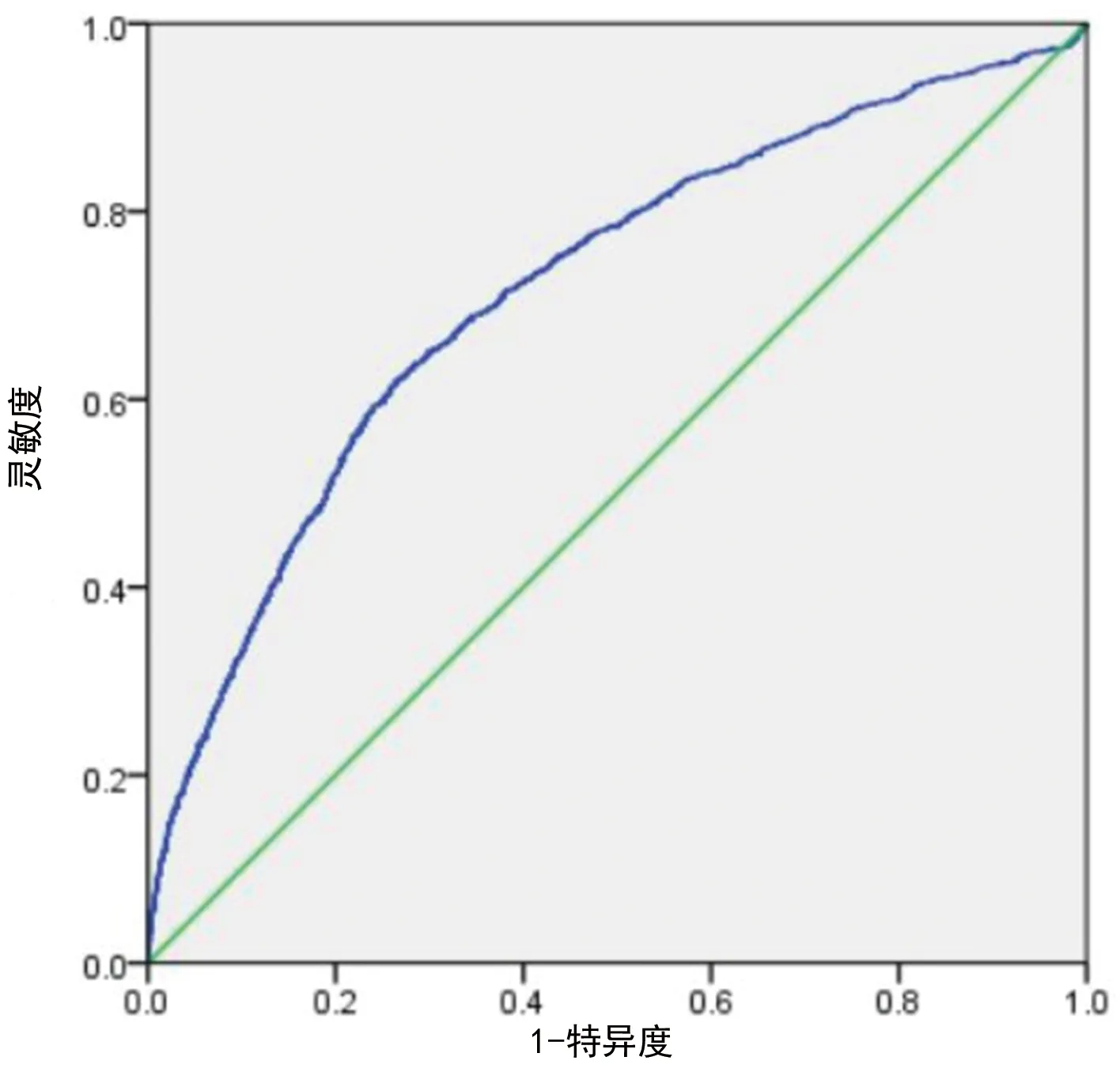
图1 ROC曲线
3 讨 论
本研究探讨了重复剖宫产产妇术中出血的危险因素。年龄是重复剖宫产术中出血的影响因素,具有一定的警示作用。由于高龄产妇身体各器官的恢复能力降低,且子宫肌纤维的弹性降低,分娩时更有可能出现子宫收缩乏力,从而导致失血增加。剖宫产次数(>2次)是重复剖宫产术中出血的影响因素,伴有既往流产史和剖宫产经历可导致子宫内膜不同程度的损伤,出现炎症,尤其是多次剖宫产形成的瘢痕子宫明显增加了胎盘相关疾病发生的可能性,产妇更易出现子宫收缩乏力,进而引发术中和产后大量出血[14]。因此,加大分娩镇痛的科普宣传及政策的配套,降低首次剖宫产率是十分必要的,尤其是在“三孩”政策背景下显得更为紧迫。
提升血红蛋白水平可降低重复剖宫产术中出血的风险,与既往文献报道结果相符[15]。妊娠期贫血是不良妊娠结局和围产期发病率的危险因素,加强对孕产妇贫血的管理对妊娠结局和胎儿都至关重要[15]。妊娠期间应持续关注产妇血红蛋白水平,并应尽快发现和纠正贫血情况。对于术前贫血的患者,应采取预防措施,如及早住院、术前准备足够的血液制品储备、预防子宫收缩乏力和严重的母体出血。钙离子作为肌肉兴奋-收缩耦合的激活剂,血钙水平降低时会影响肌肉收缩,导致子宫肌肉收缩乏力。提升血钙水平可加强宫缩,增加子宫平滑肌对缩宫素的敏感性,可有效减少出血[16]。因此,在妊娠期间,医生应嘱咐孕妇产前注意补充足够的钙,以预防剖宫产术中出血。处于妊娠期的女性,血容量增加,体内血液稀释,常会出现胰岛素不足的现象,再加上各种激素的变化,易导致妊娠合并糖尿病的发生。已有研究明确指出,妊娠合并糖尿病会增加产妇剖宫产率及产后出血、早产、巨大儿等不良妊娠结局风险[17]。本研究结果显示,妊娠合并糖尿病使重复剖宫产术中出血的风险增加了0.611倍。因此,产妇在妊娠期间应定期监测血糖水平,预防妊娠合并糖尿病,并及时进行干预和治疗,从而减少术中出血发生。
目前,用于剖宫产的全身麻醉方式主要用于具有椎管内麻醉禁忌证、椎管内麻醉失败和有大出血风险的高危产妇。AKSOY等[18]研究发现,在择期剖宫产手术中,与椎管内麻醉的产妇相比,接受全身麻醉的产妇术中出血发生率明显增高。全身麻醉在重复剖宫产术中会导致更多的失血,这可能与全身麻醉药物抑制子宫收缩有关[19],也可能是全身麻醉患者本身病情更为复杂。目前结论无法排除术前混杂因素的影响,因此麻醉方式对术中出血量的影响有必要进行进一步的探索。非全身麻醉通常比全身麻醉有更多的优势,但在临床中,麻醉的选择应根据孕妇的具体情况决定。当必须使用全身麻醉时,麻醉医生应为可能出现的临床情况做好充分的准备和计划。目前研究未发现妊娠期高血压、BMI、血小板与重复剖宫产术中出血风险增加有关。临床应该结合患者综合情况做出决策。前置胎盘和植入胎盘是术中出血的影响因素,孕妇出现前置胎盘的概率通常为0.3%~1.0%[20-22],而本研究中前置胎盘发生率为0.9%。前置胎盘是严重术中出血的重要原因。本研究中,前置胎盘影响术中出血的OR值为5.255,高于其他危险因素,提示前置胎盘是预防重复剖宫产术中出血的重要因素。因此有必要为前置胎盘可能带来的严重围手术期出血做好准备。另外,子宫收缩乏力是产后出血的常见原因。剖宫产时,对于子宫收缩乏力引起的大出血,应在按摩子宫时立即应用催产素,以获得更好的止血效果。
综上所述,年龄、术前血红蛋白、术前血钙、流产史、剖宫产次数(>2次)、妊娠合并糖尿病、前置胎盘、全身麻醉、巨大儿、子宫收缩乏力是重复剖宫产术中出血的危险因素。临床应及时监测和调整可控的风险因素,以降低术中出血发生率和不良妊娠结局。本研究基于国家生育政策的改变,以重复剖宫产术中出血为研究重点,收集了重庆市8个区县19家二甲及以上等级医院的重复剖宫产病例数据,一定程度上反映了本地区重复剖宫产术中出血的现状。本研究尚存在以下局限性:首先,纳入研究对象来自19家医院,不同医院的医疗资源水平不同可能会导致对术中失血量的判断和测量存在偏倚。但是,在标准操作下,这种相对较小的测量差异不会影响本研究结论。其次,本研究是没有不确定因素之间因果关系的回顾性研究。最后,由于设计的局限性,本研究没有收集到更多混杂因素,如孕前BMI、孕妇文化背景等。因此,有必要在未来的研究中收集更详细的信息。
