3D打印个体化导向器辅助膝关节置换术出现股骨前皮质切割的原因分析
2022-07-26王晓华姬晓佩张继晓刘新光006北京北京大学国际医院骨科53899河北衡水衡水市第八人民医院骨二科
王晓华,姬晓佩,张继晓,袁 亮,孙 彬,刘新光,张 克,杨 滨 006 北京,北京大学国际医院骨科;53899 河北 衡水,衡水市第八人民医院骨二科
人工膝关节置换术是终末期膝关节疾病的有效治疗手段,可以改善患者的疼痛和提高生活质量,其10年以上的假体生存率可达95%。初次膝关节置换翻修的主要原因为感染、无菌性松动和假体周围骨折。股骨前皮质切割是膝关节置换术后常见的并发症之一,其是指膝关节置换术中,股骨前髁截骨不良使前方皮质骨质缺损,导致股骨前髁局部的应力增加和骨质强度下降,是股骨假体周围骨折的危险因素。对于采用传统工具行膝关节置换手术出现股骨前皮质切割的原因已有很多文献报道,但对于3D打印个体化导向器辅助膝关节置换中出现股骨前皮质切割的发生情况、原因分析和解决方法尚缺乏系统研究。本研究收集北京大学国际医院2019年1月至2021年9月使用3D打印个体化导向器辅助膝关节置换中发生股骨前皮质切割的患者资料,并分析其发生原因,以期为临床提供参考。
1 资料与方法
1.1 研究对象
回顾性分析北京大学国际医院骨科2019年1月至2021年9月接受3D打印个体化导向器辅助初次膝关节置换的患者资料,对发生股骨前皮质切割病例进行分析。纳入标准:①3D打印个体化导向器辅助膝关节置换患者;②术前、术中、术后记录完整;③初次膝关节置换;④发生股骨前皮质切割。排除标准:无术中CT扫描数据。本研究共入选86例(94膝),其中出现股骨前皮质切割17例(18膝)。该院常规对在其中一间手术室的患者采用术中CT,对截骨后、安装假体前的膝关节进行三维扫描,并在术后对术中截取的骨片进行扫描。排除术中未进行三维影像采集6例,最终获得分析患者12例(12膝)。其中女性11例(91.7%),男性1例(8.3%);年龄63~76(68.4±3.6)岁,体质量指数(BMI)20.0~30.1(26.1±3.2)kg/m;左侧2例(16.7%),右侧10例(83.3%),均为内翻膝;诊断为骨关节炎10例,类风湿关节炎2例。本研究已通过北京大学国际医院生物医学伦理委员会审查[2020-036(BMR)]。
1.2 个体导向器制备
本组病例均使用爱康宜诚公司A3假体,术前规划设计由本组医师和爱康宜诚公司专门负责此工作的工程师联合设计。患者术前于平卧位行下肢全长(股骨头中心至踝关节中心)三维CT薄层扫描(Siemens,德国,SOMATOM Definition AS),保存影像为DICOM格式。工程师利用患者下肢全长CT影像数据重建下肢的三维模型,确定股骨头中心、膝关节中心、踝关节中心,然后确定股骨和胫骨力线,规划膝关节的截骨量、假体大小、假体位置,做出初始设计方案(图1)。医师参考工程师的初始设计方案,结合患者的个体特点,在等量截骨、避免股骨前皮质切割等原则下提出个体化调整方案,必要时调整矢状位股骨假体的过屈或过伸角度(当股骨远端截骨量与股骨后髁截骨量相差过大时,调整股骨假体矢状位角度,适当前移或后移股骨假体,进而使股骨远端截骨量和股骨后髁截骨量差值≤0.5 mm),确定设计方案并发送给工程师。最后采用激光快速成型打印机进行个体化导向器的3D打印制作,其材料为聚酰胺。

A:股骨冠状位图;B:股骨矢状位图图1 术前规划设计股骨侧图像
1.3 手术方法
采用椎管内麻醉或全身麻醉。患者平卧位,常规消毒铺巾,上止血带,压力260~300 mmHg,膝前正中切口,髌旁内侧入路,切除部分髌下脂肪垫,充分切除增生滑膜。使用手术规划型号的股骨髁试模与3D打印的截骨后股骨模型比对,验证术前设计方案的可行性(图2)。将3D打印个体化导向器在膝关节股骨附着区域的软组织彻底剥离,使用专用软骨刮除器去除软骨直至显露软骨下骨表面。将3D打印个体化导向器依据术前规划稳固贴附于股骨,分别用4枚螺钉固定(图3)。沿导向器前方截骨槽行股骨远端截骨,取下远端截骨片与规划的3D打印截骨片比对。于上述步骤的2枚股骨远端定位孔中置入股骨前髁金属截骨工具,行股骨前髁截骨。放置股骨髁金属截骨工具行股骨后髁、前后斜面、髁间截骨。将截骨片与规划的3D打印截骨片比对(图4)。暴露胫骨近端,去除胫骨导向器附着区域的软组织和软骨,稳定贴附导向器后行胫骨截骨。修整增生骨赘,切除残存半月板,进行必要的软组织松解,安装试模,复位,测量下肢力线和旋转对线等情况,良好后取出试模,应用术中CT扫描留存数据。冲洗创面,涂抹骨水泥,安装假体和衬垫,修整髌骨,不置换髌骨。放置引流后逐层关闭切口,无菌敷料覆盖加压包扎。

图2 术前规划型号的股骨髁试模(A)与3D打印的截骨后股骨模型(B)比对

图3 固定3D打印个体化导向器于股骨远端
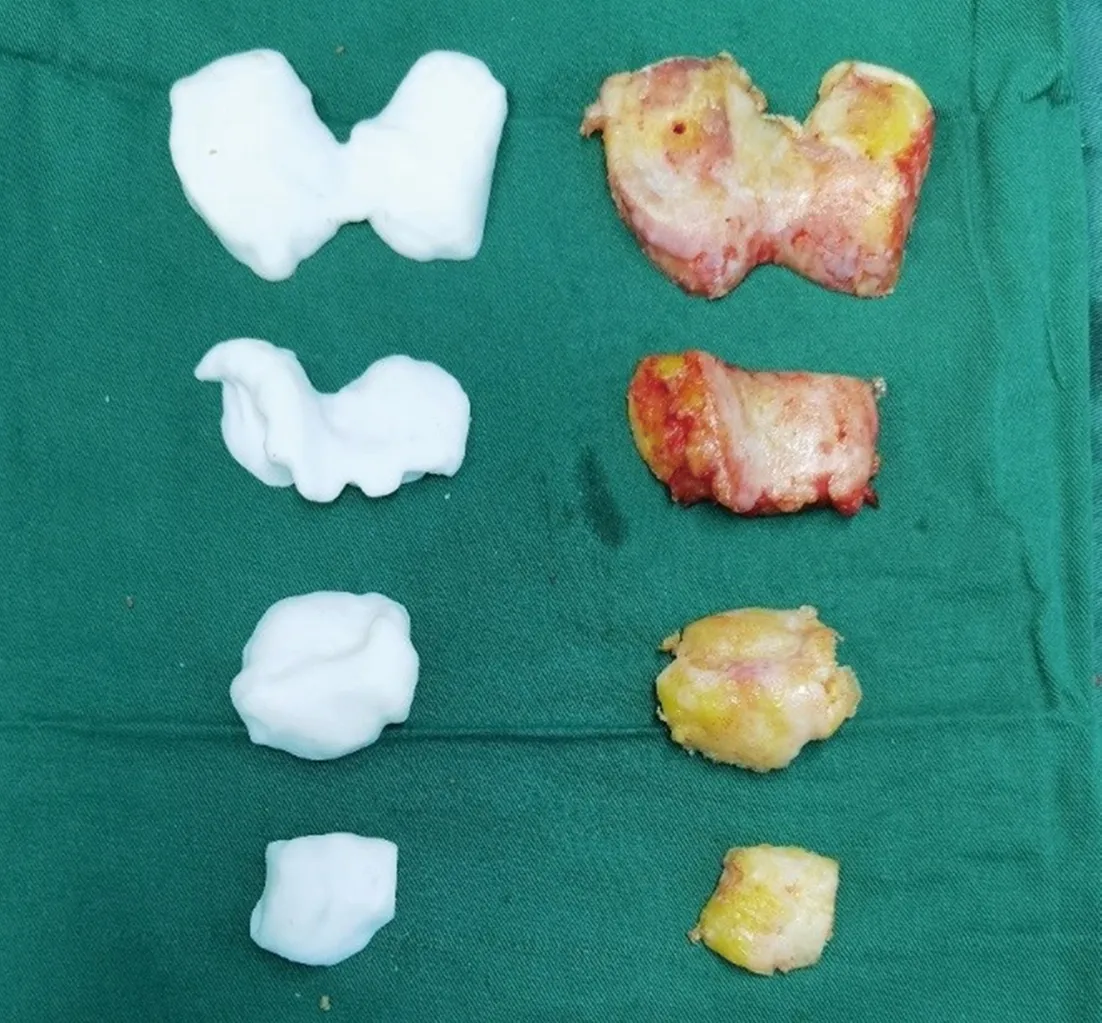
图4 术中截骨骨片与术前设计截骨骨片对比
1.4 术后处理
术后常规消肿、镇痛、预防感染、抗凝等治疗,术后24 h拔除引流管,在康复师指导下进行术后功能锻炼。术后即刻进行术中情况记录,包括术中假体型号、术中观察是否存在股骨前皮质切割等。对于术中出现严重股骨前皮质切割的患者术后避免过度伸直位压力。
1.5 数据采集和处理
术前记录患者的性别、年龄、身高、体质量、BMI、手术侧别、诊断、力线。术中观察股骨前皮质是否切割并记录。采集术中三维CT扫描的患者膝关节截骨完成后的影像和所截取骨片的影像。收集股骨假体设计型号、股骨假体术中使用型号、术前设计股骨假体矢状位安放角度。采用Mimics® 19.0 (Materialise NV, Belgium)软件对CT数据进行建模,测量股骨前皮质切割深度(图5)、截骨片的厚度(图6)。采用Rapidform 2006 software(Inus Technology, Seoul, Korea)将术中CT扫描所重建的膝关节模型与术前设计的截骨模型进行配准比对。

A:当股骨前皮质最远端切线和股骨前髁截骨面平行时即两线之间的距离;B:当股骨前皮质最远端切线和股骨前髁截骨面不平行时,即前髁截骨面与假体相邻的点和前皮质延长线之间的距离图5 股骨前皮质切割深度测量

A:股骨前髁截骨片厚度测量;B:股骨远端外髁截骨片厚度测量;C:股骨远端内髁截骨片厚度测量;D:股骨后内髁截骨片厚度测量;E:股骨后外髁截骨片厚度测量图6 术中所截骨片厚度的测量
1.6 股骨前皮质切割发生原因分析
采用描述性分析方法,分析3D打印个体化导向器辅助膝关节置换中出现股骨前皮质切割的原因并计算百分比。本组患者均由1名副主任医师及2名高年资主治医师采用共同商讨的方式进行分析。
测量股骨前皮质切割深度并采用GUJARATHI等报道的方法分级。Ⅰ级:侵犯股骨前皮质外表;Ⅱ级:侵犯股骨前皮质全层;Ⅲ级:侵犯股骨髓腔≤25%(从股骨前皮质内表到髓腔中心);Ⅳ级:侵犯股骨髓腔>25%~50%。
分析方法和步骤:第一步,判断股骨术中实际截骨方位与术前设计的差异,依据术中三维CT扫描所重建的膝关节模型与术前设计的截骨模型进行配准比对,并参照术中截骨片的厚度与术前设计截骨厚度的差值分析,如股骨前髁截骨过多,后内髁与后外髁截骨均一减少,考虑股骨个体化导向器偏后放置原因;如股骨前髁截骨过多,后内髁实际截骨量与设计截骨量的差值显著大于后外髁实际截骨量与设计截骨量的差值,则考虑存在股骨个体化导向器旋转放置异常。
第二步,根据手术记录分析假体型号差异,将术中三维CT扫描所重建的膝关节模型与术前设计的截骨模型进行配准比对,并参照术中截骨片的厚度与术前设计截骨厚度的差值,如发现股骨前髁和后髁截骨量均增加,但出现股骨前皮质切割,考虑术中减小假体型号所致。
第三步,分析是否与术前股骨假体设计方位有关,综合考量术中三维CT扫描所重建的膝关节模型与术前设计的截骨模型进行配准比对结果,并参照术中截骨片的厚度与术前设计截骨厚度的差值,如发现股骨截骨与设计基本一致,假体型号与术前设计一致,但出现股骨前皮质切割,结合术中记录情况,考虑为术前过伸位设计、摆锯走行距离过长、超出设计前髁截骨范围所致。以上均可解释本组患者出现股骨前皮质切割原因,目前暂未发现其他确切原因。
2 结果
2.1 股骨前皮质切割发生情况
本组患者膝关节连续性出现股骨前皮质切割发生率为19.1%(18/94)。5例(6膝)因术中未扫描CT排除,最终纳入12例(12膝)患者资料进行原因分析。其中诊断骨关节炎10例(83.3%),类风湿关节炎2例(16.7%);左侧2例(16.7%),右侧10例(83.3%),均为内翻膝。
2.2 股骨前皮质切割的分级
股骨前皮质切割深度分为4级:Ⅰ级5例,Ⅱ级3例,Ⅲ级2例,Ⅳ级2例。12例患者常规门诊复查过程中均未出现假体周围骨折。
2.3 股骨前皮质切割发生原因分类
发生股骨前皮质切割的原因分为3类(表1):第Ⅰ类原因为股骨个体化导向器位置异常10例,占83.3%;第Ⅱ类原因为股骨假体型号减小2例,术中三维CT扫描所重建的膝关节模型与术前设计的截骨模型进行配准比对发现股骨前髁和后髁截骨量均增加,但出现股骨前皮质切割,考虑假体型号减小所致(图7),占16.7%;第Ⅲ类原因为股骨假体过伸位设计1例,术中三维CT扫描所重建的膝关节模型与术前设计的截骨模型进行配准比对发现股骨截骨与设计基本一致,假体型号与术前设计一致,但出现股骨前皮质切割,考虑为术前过伸位设计,摆锯走行距离过长,超出设计前髁截骨范围所致(图8),占8.3%。其中股骨个体化导向器位置可再细分为:①股骨个体化导向器偏后放置(Ⅰa),术中三维CT扫描所重建的膝关节模型与术前设计的截骨模型进行配准比对发现股骨前髁截骨过多,后内髁与后外髁截骨均一减少(图9);②股骨个体化导向器旋转放置异常(Ⅰb),术中三维CT扫描所重建的膝关节模型与术前设计的截骨模型进行配准比对发现股骨前髁出现截骨过多,后内髁实际截骨量与设计截骨量的差值显著大于后外髁实际截骨量与设计截骨量的差值(图10)。
表1 3D打印个体化导向器辅助膝关节置换中出现股骨前皮质切割的原因分析
股骨型号截骨量差值(术后重建测量厚度-设计厚度)/mm病例股骨屈曲角度(设计)notch厚度(CT测量)/mm髓腔中心线距离/mm分级考虑股骨前皮质切割原因设计实际股骨远端内侧股骨远端外侧股骨后内髁股骨后外髁股骨前髁101.916.11Ⅱ3.53.50.260.14-0.39-1.040.9Ⅰa+Ⅰb250.9614.31Ⅰ3.53-1.51-1.190.60.422.07Ⅱ3-1.52.1815.42Ⅱ3.53.5-0.330.290.390.531.79Ⅲ401.913.89Ⅱ2.530.330.41-3.74-3.51-2.1Ⅰa504.5812.55Ⅳ1.51.5-1.68-2.1NANA8.46Ⅰa+Ⅰb601.6719.68Ⅰ44NANANANANAⅠa+Ⅰb7-1.52.1516.73Ⅲ441.770.79-1.95-0.883.34Ⅰa+Ⅰb801.915.85Ⅲ330.540.150.98-0.661.64Ⅰb941.1214.18Ⅰ33.50.390.070.56-1.032.61Ⅰb1003.9713.21Ⅳ32.5-0.54-1.40.83-0.640.31Ⅰb+Ⅱ11-31.8516.56Ⅰ330.290.572.110.230.17Ⅰb1201.3115.14Ⅰ330.371.71.971.172.55Ⅰb

A:术中三维CT重建模型;B:术中三维CT重建模型与术前规划三维规划截骨模型配准;C:术中三维CT重建模型与术前规划三维规划截骨模型配准后透视模式;图中红色为术中三维CT重建模型,绿色为术前规划三维模型图7 减小假体型号典型病例

A:术中三维CT重建模型;B:术中三维CT重建模型与术前规划三维规划截骨模型配准;图中绿色为术中三维CT重建模型,红色为术前规划三维模型图8 术前过伸设计典型病例
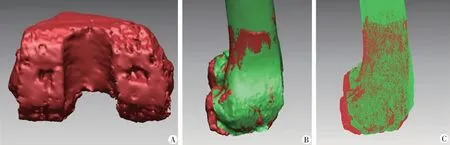
A:术中三维CT重建模型;B:术中三维CT重建模型与术前规划三维规划截骨模型配准;C:术中三维CT重建模型与术前规划三维规划截骨模型配准后透视模式;图中红色为术中三维CT重建模型,绿色为术前规划三维模型图9 个体化导向器偏后典型病例
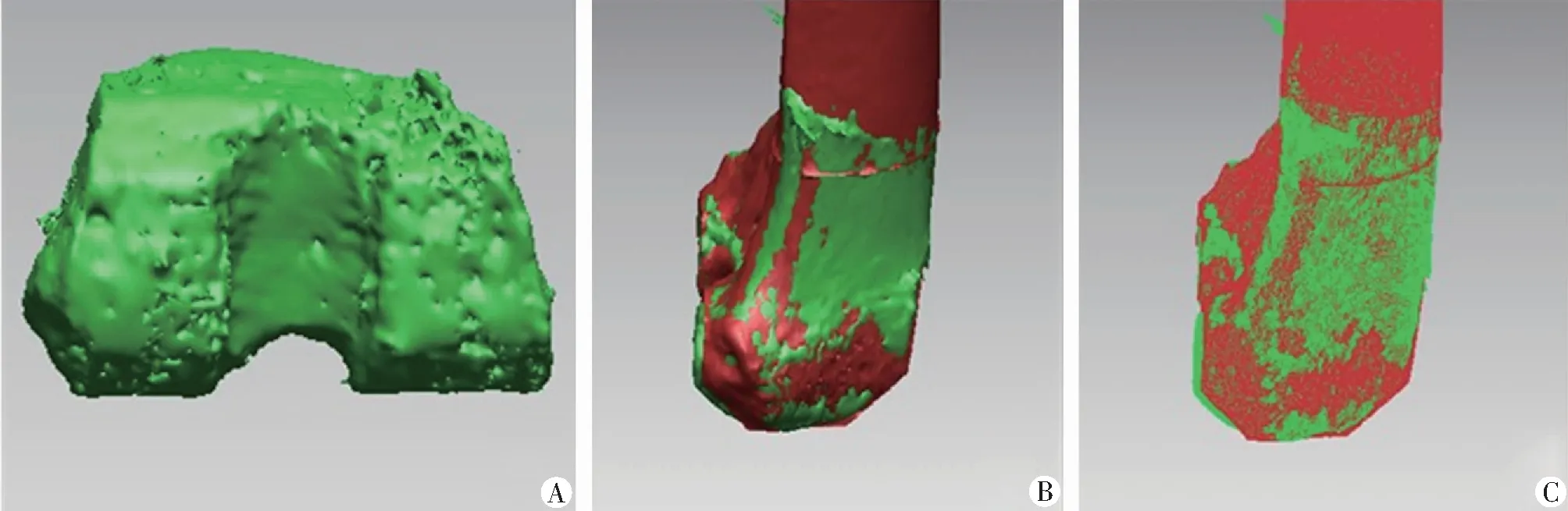
A:术中三维CT重建模型;B:术中三维CT重建模型与术前规划三维规划截骨模型配准;C:术中三维CT重建模型与术前规划三维规划截骨模型配准后透视模式;图中绿色为术中三维CT重建模型,红色为术前规划三维模型图10 个体化导向器外旋典型病例
3 讨论
膝关节置换术是骨科最常见的手术,可以有效改善膝关节骨关节炎和类风湿关节炎等疾病导致的疼痛和功能障碍,提高生活质量,并且拥有较好的长期随访结果。然而,部分患者会出现膝关节置换失败,导致负担加重并影响功能。研究报道,假体周围骨折是失败的重要原因之一,股骨前皮质切割是股骨假体周围骨折的危险因素。股骨前皮质切割导致局部应力集中增加,降低弯曲和扭转强度,这些因素可能会增加假体周围骨折的风险。当股骨前皮质切割深度≥3 mm时,股骨远端的力学特性将明显改变,导致局部应力增加,使患者发生膝关节置换术后髁上骨折的风险更高。
在全膝关节置换术截骨过程中,当股骨前皮质受到侵犯时就会发生股骨切割。造成这种情况的原因有多种,包括股骨假体的旋转不良(过度内旋导致前内侧皮质切割、过度外旋导致前外侧皮质切割)、不正确的股骨假体型号、股骨髓内定位杆位置偏后、截骨错误、使用后参考系统等。与传统膝关节置换相比,计算机导航膝关节置换将增加股骨前皮质切割的发生率。因导航依据股骨矢状位力线确定股骨假体方位,所以股骨前弓是导致股骨前皮质切迹的危险因素。类似的,当矢状位股骨远端前偏角度(distal femoral sagittal anterior angle,DFSAA)>30°时,使用3D打印个体化导向器辅助膝关节置换中股骨前皮质切割发生率显著增加。因此,在导航膝关节置换和3D打印个体化导向器辅助膝关节置换中,适度调整股骨假体屈曲安放角度有助于减少股骨前皮质切割的发生,且可以获得更加平衡的屈伸间隙。基于此,本课题组对3D打印个体化导向器辅助膝关节置换的流程和设计进行了改进:①在与工程师沟通设计制造3D打印个体化导向器的过程中,由医师主导,工程师提供初始设计方案,医师最终确定设计;②术前拥有设计图像和相关参数,能够明确看到股骨假体位置,避免设计问题导致股骨前皮质切割,同时遵照等量截骨原则,必要时在避免股骨前皮质切割的情况下予以调整假体矢状位屈曲角度。
本组病例中,出现股骨前皮质切割的原因可以归纳为3类:①股骨个体化导向器位置异常:导向器位置偏后、旋转异常(外旋、内旋);②股骨实际使用型号较术前设计假体型号减小;③术前股骨假体过伸位设计。
3D打印个体化导向器辅助膝关节置换具有较高的设计截骨精度和临床疗效,术中导向器准确的位置安放是实现手术设计的重要因素。异常的导向器放置将直接导致截骨错误。当导向器放置位置偏后时,股骨前髁的截骨量会增加,后髁截骨量会减少,因此有可能出现股骨前皮质切迹。当导向器放置旋转异常时,将导致后内髁与后外髁的截骨量与规划截骨量出现差异且不均等变化,股骨前髁内侧和外侧截骨量出现变化,导致股骨前髁外侧或内侧出现皮质切割现象。因此,股骨个体化导向器的正确安放是避免股骨前皮质切割的重要操作。针对此类问题,本研究建议:①术中截骨前仔细与打印的截骨模型比对,验证个体化导向器的位置是否准确,并在进行股骨前髁截骨前使用镰刀测量尺测量,必要时调整股骨前髁截骨槽避免截骨错误;②术中参考通髁线等解剖标志,并及时比对所截骨片和打印的术前设计截骨骨片,避免旋转错误。
假体型号的调整会导致股骨前髁和/或后髁的截骨增加或减少,当术中实际使用的假体型号比设计型号减小时,将会增加股骨前髁和/或后髁的截骨量,此时即可能出现股骨前方皮质切割的问题。因此,选择合适型号的股骨假体有助于降低股骨前皮质切迹的发生。对于采用3D打印个体化导向器辅助膝关节置换的病例,如术中需要减小股骨假体型号,可采用后参考和前参考相结合的方式使用传统工具手术或在屈伸间隙平衡的前提下适当调整股骨前髁截骨工具减小股骨前髁截骨厚度,避免股骨前皮质切割。
将股骨假体矢状位上置于过伸位可导致股骨前皮质切迹。本组病例中有3例患者因遵循等量截骨原则,术前规划设计为股骨假体过伸位放置且无股骨前皮质切割,其中1例患者较准确地复制了术前截骨设计却仍出现股骨前皮质切割,分析原因可能为此例患者在股骨前髁截骨过程中,术者摆锯过度切除,造成远超所需截骨范围,导致股骨前皮质切割发生。因此,结合既往文献报道和此病例情况,尽量避免股骨假体过伸位设计、术者术前详细了解每一病例的个体化导向器设计特点和术中仔细操作是避免股骨前皮质切割的有效方法。
本研究中使用的导向器的优势为充分依据患者的解剖形态个体化设计,整个医工交互过程是医师主导,最终设计方案也为医师确定,并增加了术中校准辅助工具,术前、术中对患者的解剖情况了然于胸,具有良好的前景。
综上所述,本研究得出3D打印个体化导向器辅助膝关节置换出现股骨前皮质切割的原因为股骨个体化导向器位置异常、股骨假体型号减小、术前过伸位设计。精确操作、术中验证是避免股骨个体化导向器位置异常的有效方法,选择合适的假体型号、慎重股骨假体过伸位设计可预防股骨前皮质切割的发生。但本研究为回顾性病例系列研究,尚需大样本前瞻性研究进行验证。
利益冲突声明
本文所有作者声明不存在利益冲突