儿童脑梗死临床及MRI表现
2022-07-25吕晋浩
吴 珂,吕晋浩,王 岩
(中国人民解放军总医院第一医学中心放射诊断科,北京 100853)
儿童脑梗死发病率约1.6/100 000,但致残率及致死率较高,预后不良[1];早期诊断和治疗至关重要。本研究回顾性分析14例儿童脑梗死临床及MRI资料,观察其相关特点。
1 资料与方法
1.1 一般资料 回顾性收集2014年12月—2020年9月14例于中国人民解放军总医院第一医学中心确诊的脑梗死患儿;男9例,女5例,年龄7个月~14岁,中位年龄5岁;其中超急性期梗死(<6 h)1例,急性期(6~72 h)2例,亚急性期(4~10天)7例,慢性期(≥11天)4例;病灶位于小脑幕上11例,小脑幕下3例(序号1、12、13 );其中 5例术后(先天性心脏病术后4例、脑动脉瘤栓塞术后1例),2例头部外伤,2例颅内病毒感染,1例血管肌纤维发育不良,1例非特异性血管炎,3例病因或诱因不明(表1);均首次发病并接受头部MR检查,符合《国际疾病分类》第9版脑梗死标准明确诊断。排除合并颅内占位、出血等其他病变者。
1.2 仪器与方法 采用GE Discovery MR750 3.0T MR仪,32通道头线圈。对14例均采集头部常规序列MRI及弥散加权成像(diffusion weighted imaging, DWI),对11例加行MR血管造影(MR angiography, MRA)、5例加行动脉自旋标记(arterial spin labeling, ASL)灌注成像。
常规扫描包括T2W、T1W及液体衰减反转恢复(fluid-attenuated inversion recovery, FLAIR)序列,层厚 5 mm,层间距1 mm,FOV 240 mm×240 mm,矩阵288×224。MRA:TR 20 ms,TE 2.1 ms,矩阵320×320,FOV 240 mm×240 mm,层厚1.4 mm。DWI:采用平面回波成像(echo planar imaging, EPI)序列,b值1 000 s/mm2,TR 6 000 ms,TE 68 ms,矩阵128×128,FOV 240 mm×240 mm,层厚5 mm,层间距1 mm。ASL:TR 4 865 ms,TE 10.5 ms,矩阵512×512,FOV 24 cm×24 cm,层厚4 mm,层间距1 mm,标记后延长时间(post-labeling delay, PLD)2 025 ms,扫描时间4 min 41 s。
1.3 图像分析 由2名从事神经影像学诊断的放射科主治医师共同阅片,观察病变部位、常规序列MRI、DWI表现、MRA所示受累血管及ASL灌注表现等。
2 结果
2.1 临床表现 11例小脑幕上病变主要临床表现包括肢体无力、肢体运动障碍、偏瘫、癫痫发作及头痛等,1例(序号4)先天性心脏病术后患儿神志淡漠并呼吸急促,2例(序号8、9)伴发热,1例(序号11)伴言语不利。3例病灶位于小脑幕下,2例(序号1、13)主要表现为步态不稳、肢体活动障碍、腹痛、呕吐及言语不利,1例(序号12)表现为头晕、头疼伴视物模糊。见表1。
2.2 MRI表现 6例病变累及基底核区,4例累及单或双侧脑叶,2例小脑半球、1例脑桥、1例丘脑受累。常规MRI中,14例病灶T1WI均呈稍低信号、T2WI均呈稍高信号,1例(序号14)基底核区及侧脑室旁梗死区伴出血转化;2例(序号10、11)FLAIR示病变周围脑沟内血管扩张。DWI中,13例病灶呈高信号或稍高信号,1例(序号1)呈低信号。11例MRA中,6例未见异常,5例存在异常,包括双侧椎动脉+基底动脉闭塞(序号13)、右侧椎动脉闭塞(序号1)、右侧大脑后动脉重度狭窄(序号9)、右侧大脑中动脉M1段重度狭窄(序号10)及右侧颈内动脉闭塞(序号11)各1例。5例急性及亚急性期患儿接受ASL检查,4例(序号1、7、8、12)病变均呈高灌注,1例(序号10)病变中央呈低灌注、边缘呈高灌注。见表1及图1~3。
3 讨论
儿童脑梗死常见病因包括心脏病变、病毒感染、头颈部外伤、烟雾病及血管炎等。儿童心源性脑梗死最常见,包括先天性心脏病、获得性心脏病变及医源性原因等[2]。儿童接受外科手术或心导管造影后,由于病理及生理状态改变,易发生动脉栓塞;伴发热和脱水时,更易形成静脉血栓,引发脑梗死。本组14例中,先天性心脏病术后4例,脑动脉瘤栓塞术后1例。GERSTL等[3]认为脑动脉病变是儿童脑梗死的主要原因,尤其局灶性脑动脉病变。本组2例脑外伤后出现脑梗死,原因在于小儿颅内血管纤细、血管壁弹力纤维发育不完善,外伤导致灰质与白质之间产生剪切力,易致穿支血管痉挛和/或血栓形成[4]。病毒(尤其单纯疱疹病毒)感染亦为儿童脑梗死的常见病因,病原菌直接作用于脑血管或因致病微生物引发免疫反应造成脑动脉炎而致梗死[5];而血管炎易引起受累血管闭塞或破裂。偏瘫、头痛、精神状态改变、语言障碍、意识改变和癫痫发作是儿童脑梗死常见临床表现,癫痫发作在小于6岁患儿中更为常见[6]。本组14例中,11例为小脑幕上梗死,主要临床表现为肢体无力及肢体运动障碍、偏瘫、癫痫发作、头晕、头痛,2例感染患儿伴发热,1例伴言语不利。儿童小脑幕下后循环梗死临床表现与成人相似,主要表现为共济失调、眩晕、呕吐和意识改变等非特异性症状[7];本组幕下后循环梗死主要表现为步态不稳、腹痛及呕吐。

表1 14例脑梗死患儿一般资料、临床及MRI表现
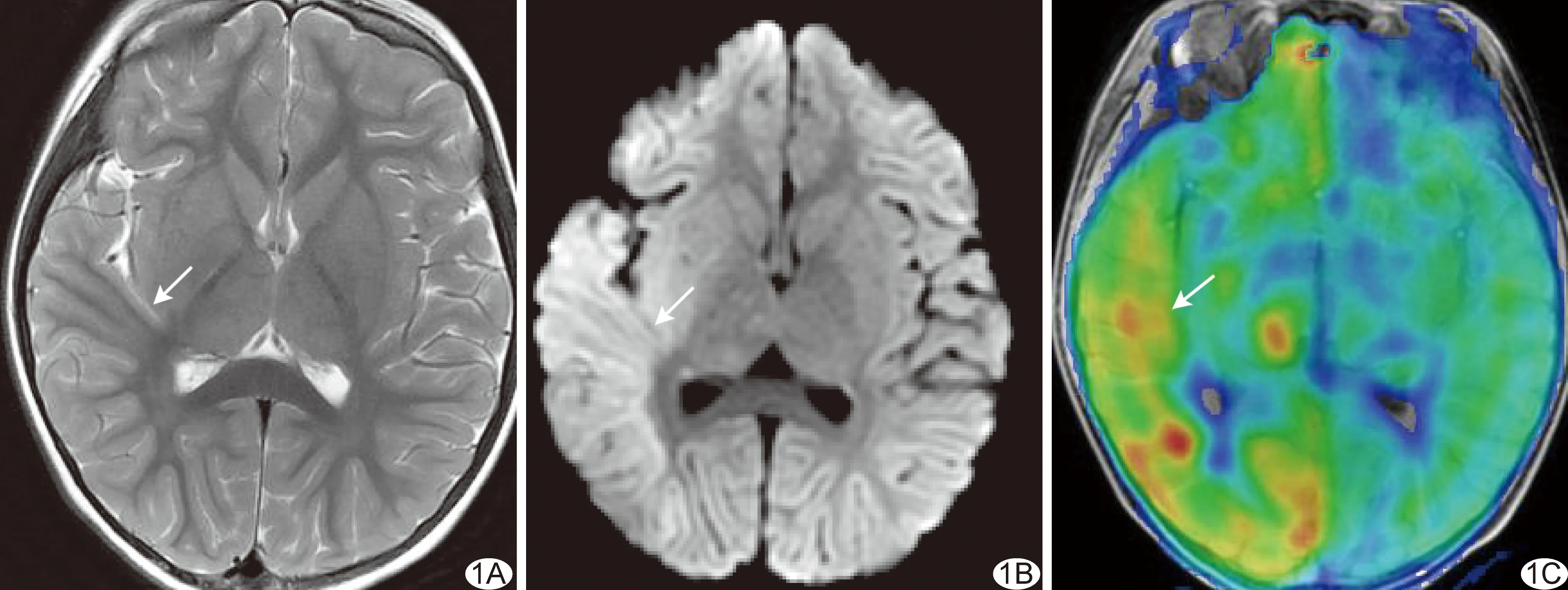
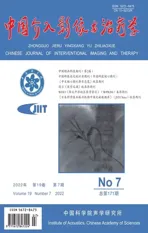
图1 序号7患儿,女,3岁,先天性房间隔缺损修补术后2天发生脑梗死 A.头部轴位T2WI示右侧大脑半球略肿胀,呈略高信号; B.DWI呈高信号; C.ASL示病变区呈高灌注 (箭示病灶)

图2 序号10患儿,男,5岁,非特异性血管炎,脑梗死 A.头部轴位FLAIR图示右侧基底核区、右侧额颞岛叶片状高信号,右侧颞叶脑沟内见扩张血管影(箭); B.MRA图示右侧大脑中动脉M1段狭窄(箭)、局部分支稀疏
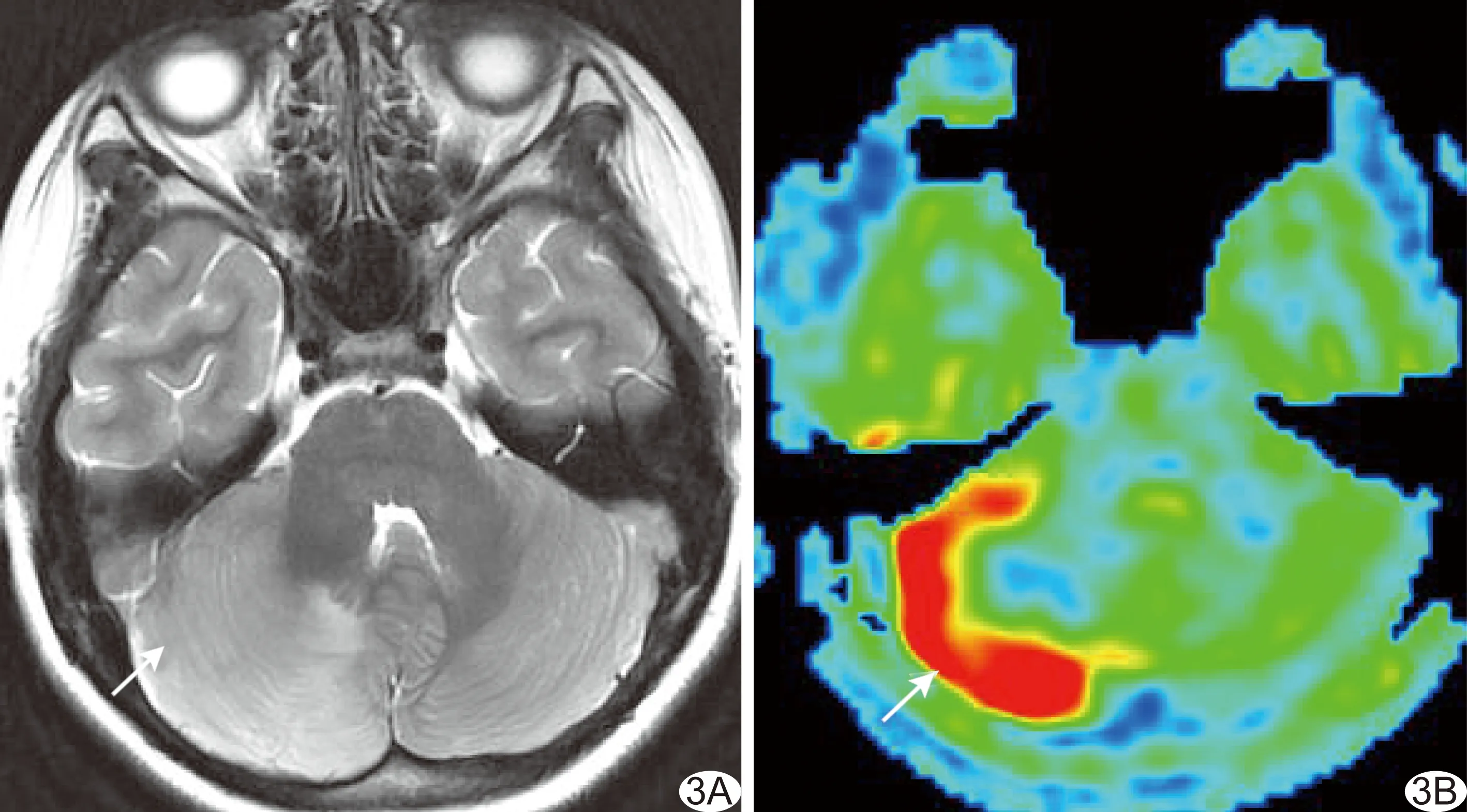
图3 序号12患儿,女,9岁,晨起无明显诱因发生脑梗死 A.头部轴位T2WI示右侧小脑半球片状稍高信号(箭); B.ASL图示病变外围呈高灌注(箭)
脑梗死病变分布部位与病因有关,心源性脑梗死常致双侧前循环或后循环梗死[8]。本组2例(序号5、6)双侧脑叶病变均见于先天性心脏病术后,2例脑外伤(序号1、2)梗死灶分别见于右侧基底核区及右侧小脑半球。基底核区深部结构穿支动脉细长、无吻合支且以直角从主干分出,脑部受到剧烈撞击易损伤穿支动脉导致梗死[9]。单纯疱疹病毒感染所致脑梗死常表现为多灶性皮层受累,常累及边缘系统和基底核区。本组2例(序号8、9)感染引起的梗死病灶分别见于单侧基底核区及中脑大脑脚、单侧基底核区及单侧脑叶皮层。
MRI为儿童脑梗死首选影像学检查方式。本组梗死病灶呈T1WI稍低信号、T2WI略高信号, 2例FLAIR示病变周围脑沟内见高信号扩张血管。FLAIR序列图像中,蛛网膜下腔局灶性、管状或蛇形高强化称为FLAIR血管高信号征(FLAIR vessel hyperintensity, FVH),见于急性脑梗死、颅内动脉狭窄或闭塞及烟雾病等,系血管内血流缓慢或紊乱表现,最常见于动脉闭塞或狭窄远端软脑膜支[10]。DWI则对超急性及急性期脑梗死敏感度较高。本组超急性期及急性期病灶DWI均呈高信号,反映血脑屏障破坏及细胞毒性水肿,提示神经元或神经胶质细胞损伤;亚急性期及慢性期病灶可见高、稍高及低信号,亚急性晚期及慢性期脑细胞崩解坏死,水分子弥散运动逐渐不受限,故DWI信号减低。
作为评价梗死灶责任血管的优势序列,MRA可显示闭塞血管及其周围侧支形成,有助于明确颅内大血管状态[11]。本组11例接受MRA,6例脑血管未见异常,5例脑动脉出现不同程度狭窄或闭塞,尤以后循环受累多见。ASL为无创容积灌注成像技术,可安全用于脑梗死患儿。本组5例急性及亚急性期梗死患儿ASL均呈高灌注,推测这是由于儿童脑血管侧支血流形成较好,脑血流自身调节及血液补偿水平较高[12],故可实现早期再灌注。
综上,儿童脑梗死临床及MRI表现具有一定特征性,有助于早期诊断。但本组样本量小,有待积累病例进一步观察。