不同术前禁食禁饮时长对剖宫产妊娠期糖尿病产妇妊娠结局的影响分析
2022-05-29郑琴林桂梅
郑琴,林桂梅
厦门市妇幼保健院手术室,福建厦门 361000
受到多种因素的影响,妊娠期糖尿病(GDM)已成为孕期常见并发症[1-3]。GDM起病后不仅影响患者的血糖,还会对妊娠、分娩等产生不良影响,增加母婴不良结局的风险[4-7]。目前研究的热点是GDM的干预治疗[8-10],而对术前禁食、禁饮策略的制订较易忽视,GDM患者如按照正常剖宫产产妇的禁食禁饮策略,术前低血糖风险增加,不利于开展剖宫产。由于术前低血糖的影响,术后易引起胰岛素抵抗,增加新生儿低血糖、感染等风险[11-13],因此合理制订术前禁食禁饮策略对GDM剖宫产产妇血糖稳定及妊娠结局有较大影响。故该研究选取2020年4月—2021年4月收治的GDM患者84例为研究对象,分析术前不同禁食禁饮策略对于母婴结局的影响。现报道如下。
1 资料与方法
1.1 一般资料
选取收治的GDM患者84例为研究对象,将其以统计学软件随机分成两组,各42例。观察组年龄21~45岁,平均(32.69±5.82)岁;孕周36~41周,平均(38.59±1.17)周;体质指数(BMI)21~30 kg/m2,平均(25.06±2.86)kg/m2。对照组年龄20~44岁,平均(32.72±5.86)岁;孕周36~41周,平均(38.49±1.20)周;BMI 20~30 kg/m2,平均(25.21±2.72)kg/m2。两组产妇一般资料对比,差异无统计学意义(P>0.05),具有可比性。该研究入选产妇均知情并由其签署知情同意书,研究均经医院医学伦理委员会批准通过。
纳入标准:①年龄20~45岁;②符合剖宫产指征,且首次剖宫产产妇;③麻醉ASA分级1~2级。
排除标准:①非GDM的糖尿病者;②合并其他严重内科疾病,如肝肾功能不全者;③多胎妊娠者;④合并严重精神疾病者;BMI>30 kg/m2者。
1.2 方法
对照组常规禁食、禁饮策略,在术前8 h禁食固体食物,术前6 h禁饮液体,并告知患者注意事项。
观察组缩短禁食、禁饮时间,在术前6 h禁食固体食物,术前2 h禁饮液体。如产妇手术时间安排在上午8∶00,则前一晚可禁食固体食物,手术日上午0∶00-2∶00可食用少量无糖饼干,上午2∶00后禁食,上午6∶00前可饮用少量白开水,并视患者血糖水平适当补充葡萄糖溶液,上午6∶00后完全禁饮,直至手术结束。
1.3 观察指标
①在术前30 min、术后1 h测定患者术后血糖水平。
②统计患者术中出血量、肛门排气时间。其中术中出血量以纱布称重法估算。
③统计产妇待产前不适感,包括口渴、乏力、焦虑。
④统计不良事件发生情况,包括恶心、呕吐、误吸、新生儿低血糖。足跟血糖<2.2 mmol/L,判定为低血糖。
1.4 统计方法
采用SPSS 22.0统计学软件进行数据分析,计量资料符合正态分布,表达方式为(±s),组间差异比较采用t检验;计数资料的表达方式为[n(%)],组间差异比较采用χ2检验,P<0.05为差异有统计学意义。
2 结果
2.1 两组患者血糖水平变化对比
术前观察组血糖水平(5.91±0.98)mmol/L,明显高于对照组的(5.12±0.88)mmol/L,差异有统计学意义(P<0.05);观察组术前、术后对比差异无统计学意义(P>0.05),对照组术前、术后对比差异有统计学意义(P<0.05)。见表1。
表1 两组患者血糖水平变化对比[(±s),mmol/L]
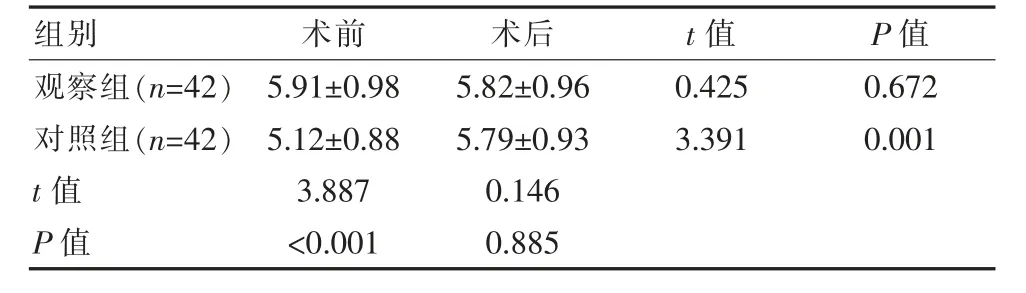
表1 两组患者血糖水平变化对比[(±s),mmol/L]
组别 术前 术后 t值 P值观察组(n=42)对照组(n=42)t值P值5.91±0.98 5.12±0.88 3.887<0.001 5.82±0.96 5.79±0.93 0.146 0.885 0.425 3.391 0.672 0.001
2.2 两组患者术中出血量、肛门排气时间对比
观察组术中出血量(275.86±109.31)mL,明显少于对照组的(331.56±121.55)mL,肛门排气时间(30.15±0.62)h,早于对照组的(31.32±0.52)h,差异有统计学意义(P<0.05)。见表2。
表2 两组患者术中出血量、肛门排气时间对比(±s)

表2 两组患者术中出血量、肛门排气时间对比(±s)
组别术中出血量(mL) 肛门排气时间(h)观察组(n=42)对照组(n=42)t值P值275.86±109.31 331.56±121.55 2.208 0.030 30.15±0.62 31.32±0.52 9.370<0.001
2.3 两组患者不良事件发生情况对比
观察组新生儿低血糖发生率为2.38%,低于对照组的14.29%,差异有统计学意义(P<0.05)。见表3。
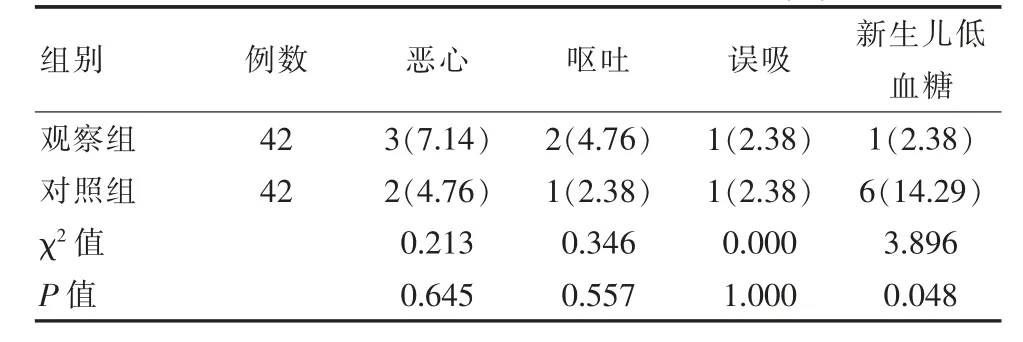
表3 两组患者不良事件发生情况对比[n(%)]
2.4 两组患者术前不适感率比较
观察组产妇术前不适感率7.14%(3/42),明显低于对照组产妇的23.81%(10/42),差异有统计学意义(P<0.05)。见表4。
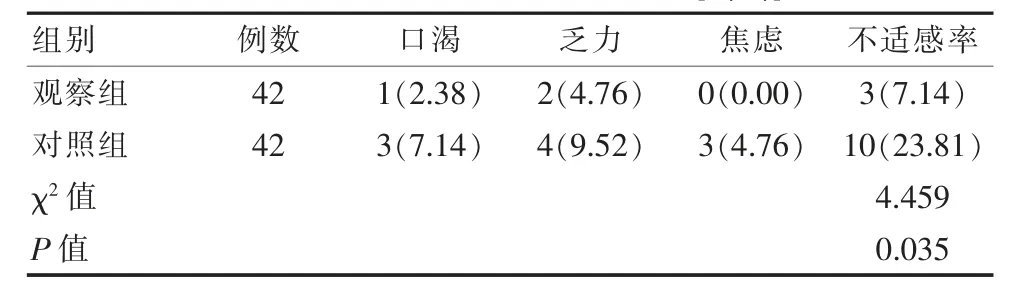
表4 两组患者术前不适感比较[n(%)]
3 讨论
鉴于GDM在临床的高发病率,近年来如何防治GDM成为临床研究的热点。在GDM中临床开展药物治疗、饮食干预、运动干预等多模式干预方法,取得较好的应用效果[14-16]。但是对于GDM剖宫产患者术前如何禁食、禁饮,以最大限度减少血糖波动及相关不良事件的发生,目前报道并不多。剖宫产术需采用麻醉,由于GDM产妇存在基础性疾病,当前采用的常规禁食、禁饮策略,术前禁食、禁饮时间相对较长,患者术前发生低血糖的风险较高[17-20]。低血糖不仅使GDM产妇产生饥饿、乏力,也会增加术后应激性溃疡的发生概率,同时也会对患者糖代谢产生影响,继而增加胰岛素抵抗,增加术后高血糖等相关并发症的风险[21-22]。美国麻醉医师协会已提出对GDM产妇可适当放宽禁食、禁饮条件[23-24]。
该次研究中,观察组采用缩短术前禁食、禁饮时长的策略,结果发现,术前观察组血糖水平(5.91±0.98)mmol/L,明显高于对照组的(5.12±0.88)mmol/L,术后两组血糖水平基本相当,但观察组变化幅度较小,这提示缩短术前禁食、禁饮时长可有效降低术前低血糖风险,减少血糖水平的波动。相关研究报道显示,产妇血糖过低,影响胎儿葡萄糖的输送,易引发新生儿低血糖[25-26]。该研究中也发现,缩短术前禁食、禁饮时长的观察组新生儿低血糖发生率为2.38%,明显低于对照组的14.29%(P<0.05)。同时,观察组术中出血量(275.86±109.31)mL,明显少于对照组的(331.56±121.55)mL,肛门排气时间(30.15±0.62)h,早于对照组的(31.32±0.52)h(P<0.05),表明缩减术前禁食、禁水时长可获得促进术后恢复的效果。对比两组患者的舒适感发现,缩短术前禁食、禁饮时长的观察组术前不适感率7.14%(3/42),低于对照组的23.81%(10/42)(P<0.05),表明采用缩短禁食、禁饮时长不仅对血糖稳定及降低不良事件有积极作用,同时还可增加产妇的舒适感。
综上所述,术前缩短禁食、禁水时长可稳定GDM剖宫产产妇的术前、术后血糖,减少术中出血量及母婴低血糖的发生,同时产妇舒适感提升。
