膀胱尿压测评训练联合个体化康复护理对脊髓损伤后神经源性膀胱患者膀胱功能的影响
2022-05-26万玲飞何明丽廖星宇
万玲飞,何明丽,廖星宇
江西省九江市第一人民医院康复科 (江西 九江 332000)
脊髓损伤后神经源性膀胱作为脊髓损伤常见的并发症,易引发尿潴留、排尿障碍等,增加尿路感染发生风险,严重时可能导致肾功能衰竭,威胁患者生命安全。既往多采用膀胱训练、间歇性导尿等方式改善脊髓损伤后神经源性膀胱患者的膀胱功能,此类方式虽具有较好的干预效果,但需准确评估膀胱功能,否则盲目治疗可能会加重病情[1]。膀胱尿压测评系统是一种一体化评估训练设备,在评估膀胱功能的同时可进行功能训练,从而促进膀胱功能恢复[2]。个体化康复护理根据患者的实际情况制定护理方案,可提高护理的针对性,提升护理质量[3]。鉴于此,本研究旨在探讨膀胱尿压测评训练联合个体化康复护理对脊髓损伤后神经源性膀胱患者膀胱功能的影响,现报道如下。
1 资料与方法
1.1 一般资料
选取2018年7月至2021年7月我院收治的97例脊髓损伤后神经源性膀胱患者,依据随机数字表法分为对照组(49例)和观察组(48例)。对照组男29例,女20例;年龄24~58岁,平均(41.34±4.63)岁;病程6~27 d,平均(16.34±2.74)d;损伤部位,颈椎18例,胸腰椎31例。观察组男30例,女18例;年龄23~59岁,平均(42.03±4.65)岁;病程5~28 d,平均(16.42±2.76)d;损伤部位,颈椎19例,胸腰椎29例。两组上述一般资料比较,差异无统计学意义(P>0.05),具有可比性。本研究的开展获得医院医学伦理委员会审核批准,且患者及家属知情同意。
纳入标准:经CT、X 线等检查,结合临床特征确诊为脊髓损伤;不完全性脊髓损伤;神经源性膀胱符合相关诊断标准[4];伴有排尿障碍、膀胱胀满等表现,且B 超检查提示残余尿量≥100 ml;认知功能、精神正常,可配合研究。排除标准:合并严重心脑血管疾病;肾功能衰竭;合并心、肝、肺等重要脏器功能异常;肿瘤、前列腺疾病等导致的尿潴留;合并尿路感染;尿道解剖异常。
1.2 方法
对照组行常规护理干预:向患者讲解疾病相关知识,遵医嘱对患者用药,疏导患者负性情绪,并指导患者进行常规膀胱功能训练,如引导尿失禁患者定时排尿、进行间歇导尿及生物反馈训练等,引导尿潴留患者定时排尿、进行肛门牵张训练等。
观察组行膀胱尿压测评训练联合个体化康复护理干预,具体如下。(1)膀胱尿压测评训练:采用膀胱尿压测定评定系统(江苏苏云医疗器材有限公司,型号:SY-PY500)评估患者膀胱安全容量、压力、最大容量及逼尿肌或括约肌协同能力等,评估时引导患者训练,经尿管向膀胱内注入0.9%氯化钠注射液500 ml,测试膀胱括约肌扩张,待膀胱压力达40 cmH2O(1 cmH2O=0.098 kPa)时,经引流管引出0.9%氯化钠注射液,促使膀胱逼尿肌收缩,训练30 min/次,1次/周。(2)个体化康复护理:结合患者膀胱尿压测定评定系统评估结果,制定个体化康复护理方案,主要分为尿失禁、尿潴留管理;尿失禁管理,遵医嘱予以患者抑制逼尿肌兴奋、调节膀胱括约肌协同障碍药物,并引导患者在特定时间排尿,如晨起、餐前30 min、睡前等,尽量控制白天排尿频率为间隔3 h/次,夜间共排尿2次,同时嘱咐并监督患者进行盆底肌、肛门括约肌训练等,训练10 s/次,每组至少20次,3组/d;尿潴留管理,告知患者及其家属每日汤、水、果汁等液体摄入量需≤2 000 ml,且在上午6~8时,液体摄入量需≤140 ml/h,晚上8时至次日上午6时,不摄入液体,并根据患者膀胱容量与残余尿量对其进行间歇性导尿,若残余尿量>300 ml,间隔6 h 导尿1次,200 ml<残余尿量≤300 ml,间隔8 h 导尿1次,100 ml ≤残余尿量<200 ml,每日仅需导尿1~2次,残余尿量<100 ml,停止导尿,同时嘱咐患者留意膀胱充盈感觉,并采取摩擦大腿、听水声等方式刺激排尿等。
两组均干预8周。
1.3 观察指标
比较两组膀胱功能、24 h 排尿指标、尿路感染发生情况。(1)膀胱功能:干预8周后,依据膀胱残余尿量评估两组膀胱功能分级,Ⅰ级,患者自觉排尿障碍症状消失,残余尿量<50 ml;Ⅱ级,排尿障碍症状减轻,残余尿量50~100 ml;Ⅲ级,排尿障碍症状改善,但残余尿量仍>100 ml;Ⅳ级,排尿障碍症状未改善或加重,残余尿量>100 ml。(2)24 h 排尿指标:干预前、干预8周后,记录两组24 h 排尿指标,主要包括排尿次数、尿量、膀胱安全容量。(3)尿路感染:记录两组干预期间尿路感染发生情况。
1.4 统计学处理
2 结果
2.1 两组膀胱功能比较
干预8周后,观察组膀胱功能分级优于对照组,差异有统计学意义(P<0.05),见表1。

表1 两组膀胱功能比较(例)
2.2 两组24 h 排尿指标比较
干预8周后,两组排尿次数均低于干预前,尿量、膀胱安全容量均高于干预前,且观察组排尿次数低于对照组,尿量、膀胱安全容量均高于对照组,差异有统计学意义(P<0.05),见表2。
表2 两组24 h 排尿指标比较(±s)
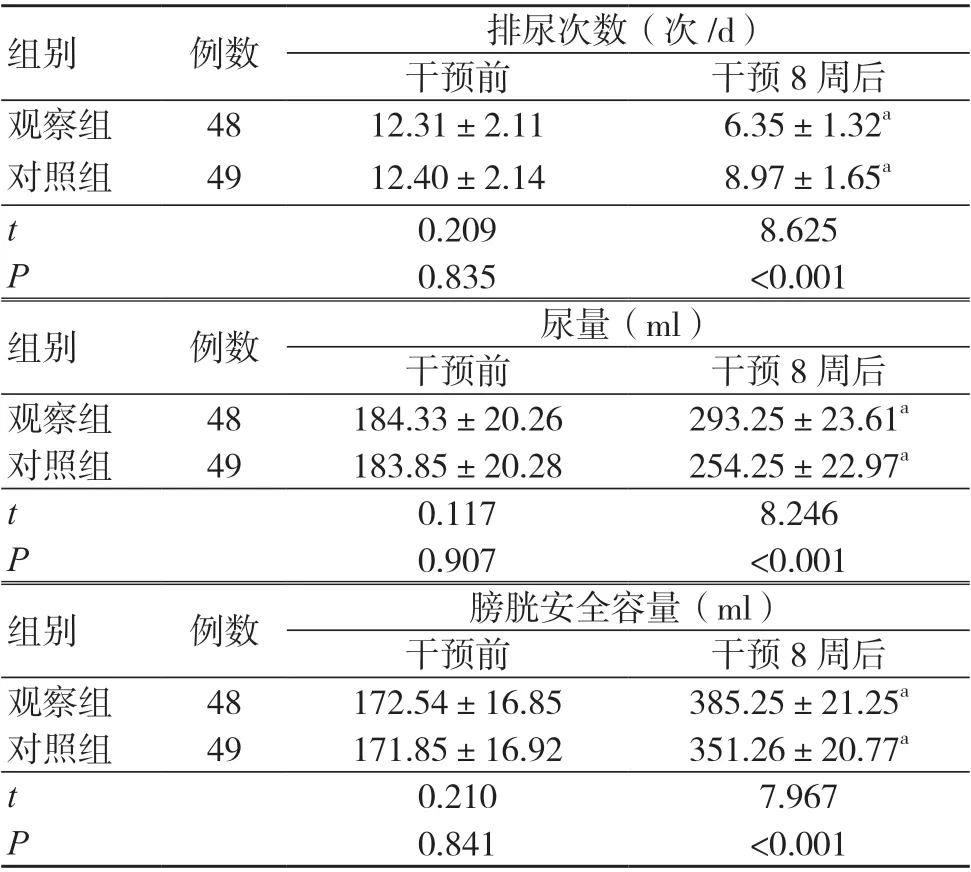
表2 两组24 h 排尿指标比较(±s)
注:与同组干预前比较,aP<0.05
组别 例数 排尿次数(次/d)干预前 干预8 周后观察组 48 12.31±2.11 6.35±1.32a对照组 49 12.40±2.14 8.97±1.65a t 0.209 8.625 P 0.835 <0.001组别 例数 尿量(ml)干预前 干预8 周后观察组 48 184.33±20.26 293.25±23.61a对照组 49 183.85±20.28 254.25±22.97a t 0.117 8.246 P 0.907 <0.001组别 例数 膀胱安全容量(ml)干预前 干预8 周后观察组 48 172.54±16.85 385.25±21.25a对照组 49 171.85±16.92 351.26±20.77a t 0.210 7.967 P 0.841 <0.001
2.3 两组尿路感染发生情况比较
观察组干预期间发生尿路感染4例,发生率为8.33%(4/48);对照组干预期间发生尿路感染15例,发生率为30.61%(15/49)。观察组干预期间尿路感染发生率低于对照组,差异有统计学意义(χ2=7.641,P=0.006)。
3 讨论
脊髓损伤后神经源性膀胱是因神经系统损伤引发的膀胱、排尿功能障碍性疾病,而患者膀胱功能异常、尿道括约肌瘫痪等可能会引发下尿路症状,导致尿失禁、尿潴留等,影响患者的生命质量。因此,应寻求有效的膀胱训练方案,以改善脊髓损伤后神经源性膀胱患者的下尿路症状。
常规护理干预通过宣教疾病相关知识、遵医用药、引导患者行膀胱功能训练等,可在一定程度上减轻脊髓损伤后神经源性膀胱患者的相关症状,但训练期间并未准确评估患者的膀胱功能,且护理方案缺乏针对性,导致应用效果有限。膀胱尿压测评训练是一种综合性训练系统,其利用压力传感器、控制单元等测定患者膀胱容量,可准确指导患者行膀胱功能训练,从而提高训练效果[5]。个体化康复护理是一种针对性护理方法,其结合患者的实际病情、临床评估结果等采取相应的护理措施,可有效提升护理质量[6]。本研究结果显示,干预8周后,观察组膀胱功能分级优于对照组,排尿次数低于对照组,尿量、膀胱安全容量均高于对照组,说明脊髓损伤后神经源性膀胱患者行膀胱尿压测评训练联合个体化康复护理可改善膀胱功能与24 h 排尿指标。分析原因在于,膀胱尿压测评系统在安全范围内对患者膀胱进行训练,可促进膀胱神经支配功能恢复,同时训练期间制定个体化康复护理方案,引导患者定时排尿、根据膀胱容量与残余尿量间歇性导尿等,可重建膀胱扩张、排空周期,从而更好地提高膀胱功能,改善24 h 排尿指标[7]。有报道指出,尿液滞留在膀胱内可导致细菌繁殖,且膀胱膨胀会损伤黏膜毛细血管,提高血管通透性,增加尿路感染风险[8]。本研究结果还显示,观察组干预期间尿路感染发生率低于对照组,说明膀胱尿压测评训练联合个体化康复护理可减少脊髓损伤后神经源性膀胱患者尿路感染的发生,这一结果可能与患者膀胱功能改善良好有关。
综上所述,脊髓损伤后神经源性膀胱患者行膀胱尿压测评训练联合个体化康复护理可提高膀胱功能,改善24 h 排尿指标,降低尿路感染发生率。
