Stanford A型主动脉夹层术后合并低氧血症的临床特征、预后及影响因素分析
2022-05-19纪沛君张诚陈丹黄卫吴庆琛
纪沛君,张诚,陈丹,黄卫,吴庆琛
重庆医科大学附属第一医院胸外科/心脏大血管外科,重庆 400016
主动脉夹层(aortic dissection,AD)是胸心外科临床最为常见的一类心血管急重症[1-2]。根据内膜破口部位及病变是否扩展至升主动脉,AD又分为Stanford A型和Stanford B型[3]。Stanford A型主动脉夹层(Stanford type A aortic dissection,TAAD)累及至升主动脉或主动脉弓,发病极其凶险,预后极差,发病2 d内病死率以每小时1%的速度增高[4],急诊手术置换夹层血管是其常规治疗方法,非手术治疗患者2周内病死率高达74.0%[5],而手术治疗后30 d内病死率仍高达9.1%~19.2%[6]。在我国,随着CT、超声心动图等辅助诊断技术的提高及临床对TAAD认知的深入,TAAD的手术率也在不断提升,但TAAD患者围手术期各种并发症严重影响患者的生活质量,甚至可危及生命[7-8]。术后低氧血症是TAAD患者围手术期最常见的并发症,延长了患者的机械通气时间、ICU住院时间及总住院时间,增加了患者围手术期感染的风险及病死率[9-10]。但对关于术后合并低氧血症的TAAD患者的临床特征及低氧血症是否增加术后的死亡风险,国内外鲜有报道。本研究收集重庆医科大学附属第一医院2017年1月-2021年3月收治的TAAD患者的临床资料,分析术后合并低氧血症患者的临床特征及低氧血症对预后的影响,探讨TAAD患者短期病死率和长期预后的相关危险因素,以期为TAAD术后低氧血症等并发症的防治提供参考。
1 资料与方法
1.1 研究对象 本研究为单中心回顾性研究。连续纳入2017年1月-2021年3月重庆医科大学附属第一医院心脏大血管外科收治的TAAD手术患者73例作为研究对象。纳入标准:(1)术前经胸部CT和(或)主动脉CT血管造影确诊;(2)发病时间<14 d;(3)所有患者均行手术治疗。排除标准:(1)恶性肿瘤、血液系统疾病、感染性疾病及自身免疫性疾病者;(2)合并其他器官严重功能障碍者;(3)术前或术中死亡者;(4)临床资料不完整无法评价者。本研究经重庆医科大学附属第一医院伦理委员会同意豁免伦理审批。
1.2 临床资料的收集 通过医院病案管理系统收集患者入院时的基线资料,包括性别、年龄、体重指数(BMI)、既往疾病史[高血压、糖尿病、冠心病、慢性阻塞性肺疾病(COPD)]、吸烟史、饮酒史、疼痛持续时间,入院时生命体征(心率、收缩压、舒张压),术前实验室检查指标[白细胞计数、血小板计数、中性粒细胞/淋巴细胞比值、谷丙转氨酶(ALT)、谷草转氨酶(AST)、白蛋白(ALB)、血清肌酐(Scr)、尿微量白蛋白(mALB)、肿瘤坏死因子-α(TNF-α)、白细胞介素-6(IL-6)、高敏C反应蛋白(hs-CRP)、D-二聚体]等。
1.3 低氧血症的定义及分组 参照2010年急性呼吸窘迫综合征柏林定义的标准[11],将患者术后48 h内最低氧合指数(PaO2/FiO2)<200 mmHg定义为低氧血症。根据术后是否合并低氧血症将患者分为合并低氧血症组和未合并低氧血症组。
1.4 随访及终点事件 住院期间和术后1、3、6、12个月及每年进行随访。短期终点事件定义为患者术后住院期间发生的死亡,包括因围手术期并发症、夹层破裂、夹层相关的器官灌注不足等全因死亡;长期终点事件定义为出院后随访期间发生的全因死亡。
1.5 指标分析 对合并低氧血症组与未合并低氧血症组患者的临床特征进行组间比较,并分析合并低氧血症对TAAD患者术后短期及长期预后的影响因素。
1.6 统计学处理 采用SPSS 22.0软件进行统计分析。符合或近似符合正态分布的计量资料以±s表示,两组间比较采用两独立样本t检验;非正态分布的计量资料以M(Q1,Q3)表示,两组间比较采用非参数秩和检验;计数资料以例(%)表示,组间比较采用χ2检验;采用logistic回归模型和Cox风险比例回归模型分析影响TAAD患者术后短期和长期预后的相关危险因素。P<0.05为差异有统计学意义。
2 结 果
2.1 两组患者的临床特征比较 73例患者中合并低氧血症36例(49.3%),未合并低氧血症37例(50.7%)。合并低氧血症组患者的年龄、BMI明显高于未合并低氧血症组,术前ALT、AST、ALB、Scr、mALB、TNF-α、IL-6、hs-CRP水平也明显高于未合并低氧血症组,差异均有统计学意义(P<0.05)(表1)。
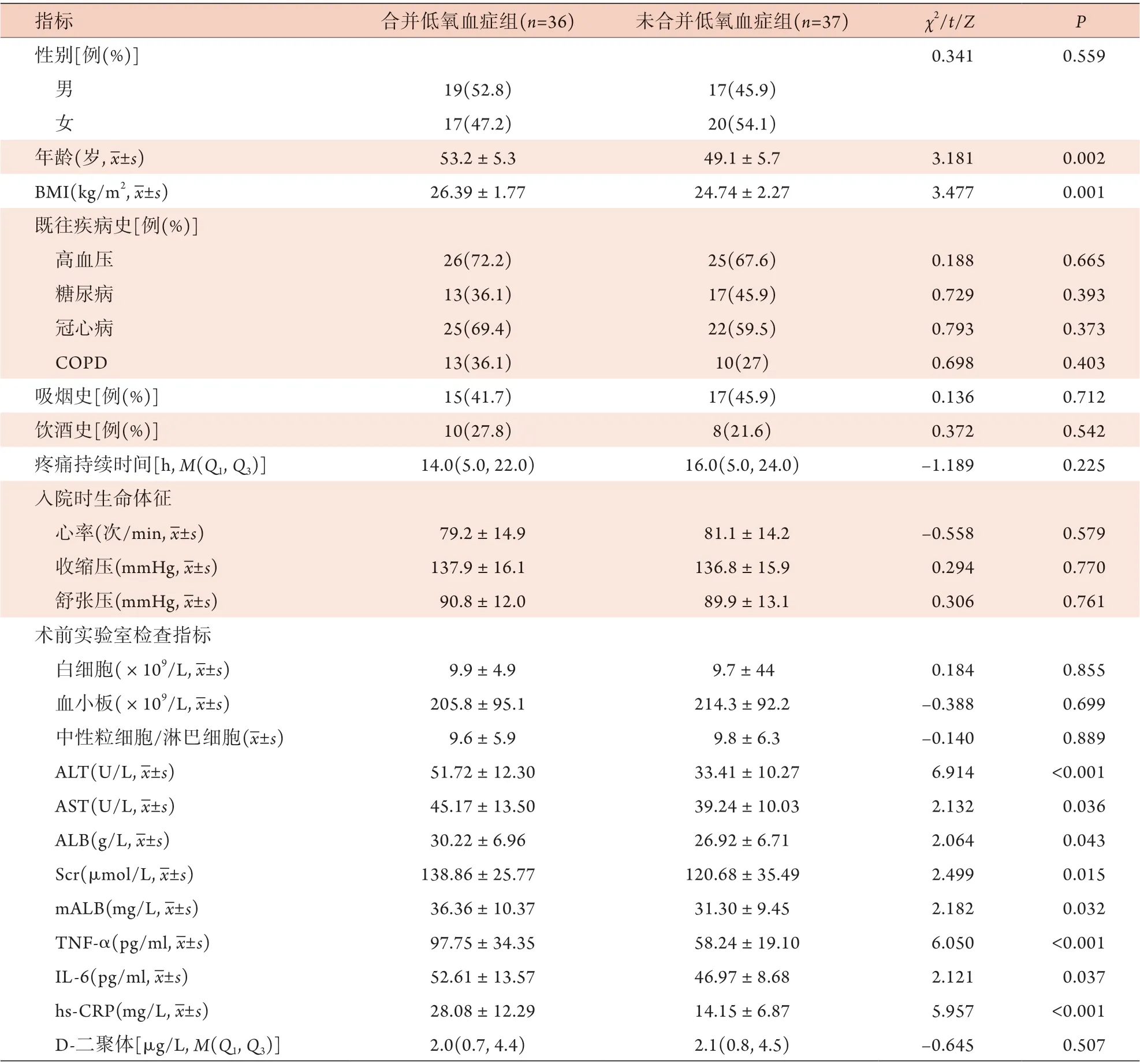
表1 合并低氧血症组与未合并低氧血症组Stanford A型主动脉夹层(TAAD)患者的临床特征比较Tab.1 Comparison of clinical characteristics between TAAD patients with and without hypoxemia
2.2 两组患者短期及长期预后比较 7 3 例围手术期发生肺部感染10例(13.7%)、脑梗死6例(8.2%)、急性心肌梗死4例(5.5%)、多器官衰竭3例(4.11%)、心力衰竭2例(2.7%)、肾衰竭1例(1.4%)。73例患者住院期间全因死亡10例,短期病死率为13.7%(10/73),其中,合并低氧血症组患者短期病死率明显高于未合并低氧血症组[22.2%(8/36)vs.5.4%(2/37),χ2=4.365,P=0.037]。术后随访3~54个月,中位随访时间24个月。随访期间有8例患者死亡,长期病死率为11.0%(8/73),合并与未合并低氧血症组患者出院后的长期病死率差异无统计学意义[13.9%(5/36)vs.8.1%(3/37),χ2=0.625,P=0.429]。
2.3 术后合并低氧血症对TAAD患者短期预后影响的多因素logistic回归分析 以TAAD患者术后短期发生全因死亡作为因变量(住院期间死亡:Y=1,存活:Y=0),以术后是否合并低氧血症作为自变量,以基线资料(年龄、BMI等)、术前实验室检查指标(ALT、AST、ALB、Scr、mALB、TNF-α、IL-6、hs-CRP等)作为协变量校正其影响,logistic回归分析结果显示,合并低氧血症、年龄和TNF-α水平是TAAD患者术后短期死亡的独立危险因素(P<0.05,表2)。
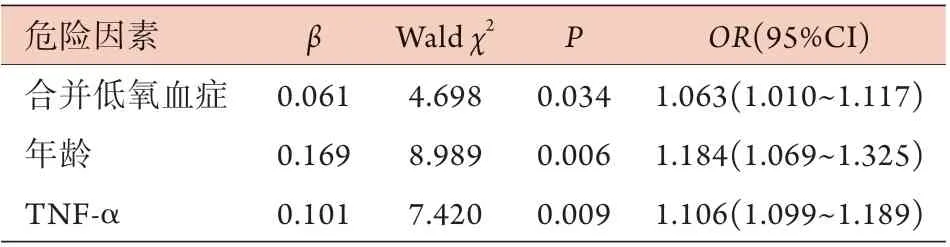
表2 低氧血症对TA AD患者短期预后影响的多因素logistic回归分析Tab.2 Multivariate logistic regression analysis of hypoxemia on short-term prognosis of patients with TAAD
2.4 术后合并低氧血症对TAAD患者长期预后的Cox风险比例回归模型分析 以TAAD患者出院后随访期间发生全死因死亡及生存时间作为因变量(随访期间死亡:Y=1,存活:Y=0),以术后是否合并低氧血症作为自变量,以基线资料(年龄、BMI等)、术前实验室检查指标(ALT、AST、ALB、Scr、mALB、TNF-α、IL-6、hs-CRP等)作为协变量校正其影响,Cox风险比例回归模型分析结果显示,年龄、hs-CRP水平是TAAD患者出院后随访期间发生死亡的独立危险因素(P<0.05),而合并低氧血症不是TAAD患者出院后随访期间发生死亡的独立危险因素(P>0.05)(表3)。
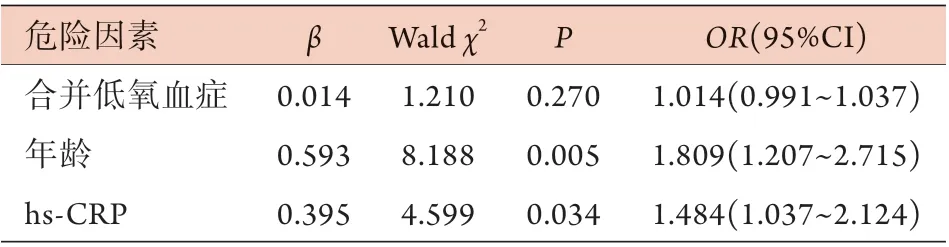
表3 低氧血症对TAAD患者长期预后影响的Cox风险比例回归模型分析Tab.3 Cox risk proportional regression analysis of hypoxemia on long-term prognosis of TAAD patients
3 讨 论
TAAD发病急、进展迅速、病情凶险,是发病24 h内病死率最高的疾病之一[12],手术是其常规和主要的治疗方式。但由于TAAD手术难度大、手术时间较长,且术中需要保持环境低温及体外循环系统的支持,术后较其他心脏手术患者更易发生低氧血症等并发症。TAAD术后并发低氧血症的机制十分复杂,人体长期处于低氧状态会进一步影响通气、换气功能,进而形成恶性循环,导致患者低氧血症难以纠正,病情加重[13]。Merkle等[14]发现,低氧血症不仅增加了TAAD患者的疾病负担和经济负担,而且还增高了其围手术期的院内病死率。因此,探索术后合并低氧血症的TAAD患者的临床特征,及其短期和长期预后的影响因素,并针对性给予预防性的干预措施,对降低患者病死率、改善患者预后具有重要的临床意义[15-16]。
Ge等[17]发现,术后合并低氧血症的AD患者病死率明显高于未合并低氧血症患者,提示低氧血症是AD主要的合并症以及术后死亡重要的危险因素。本研究中,术后合并低氧血症TAAD患者占49.3%,该发生率高于国内阜外医院报道的30.0%[18]、深圳孙逸仙心血管医院报道的42.4%[19],但低于北京安贞医院报道的56.9%[15]。本研究中合并低氧血症组患者的年龄、BMI明显高于未合并低氧血症组,且术前肝肾功能指标(ALT、AST、ALB、Scr、mALB)、炎性因子指标(TNF-α、IL-6、hs-CRP)水平也明显高于未合并低氧血症组,提示高龄、肥胖、肝功能指标、肾功能指标与TAAD术后低氧血症的发生密切相关[20]。而炎性因子表达水平降低可减少TAAD患者的并发症发生风险,原因可能是炎性因子参与人体重要的生理活动,其水平下降可对TAAD患者起到一定的保护作用[21]。
研究发现,低氧血症是AD患者术后死亡的重要危险因素[22]。本研究也发现,术后合并低氧血症的TAAD患者住院病死率明显高于未合并低氧血症者,差异有统计学意义。长期随访发现,合并低氧血症患者的病死率也高于未合并低氧血症患者,但差异尚无统计学意义。本研究进一步对短期预后和长期预后行多因素logistic回归分析和Cox风险比例回归模型分析,结果均显示,在校正年龄、ALT、TNF-α及hs-CRP等因素的影响后,合并低氧血症是TAAD患者术后短期死亡的独立危险因素,但并非其长期死亡的独立危险因素。在患者发生AD后,机体会产生炎症反应,进而损伤肺泡表面的活性物质,引起低氧血症[23-24]。同时,合并低氧血症患者的呼吸机使用及ICU入住时间均明显增加或延长,这些因素均可影响患者围手术期的短期预后[25]。因此,临床上当TAAD患者术后出现低氧血症时,应采用常规氧疗、高流量储氧面罩吸氧,并加强术后监护及肺部护理等对症支持治疗措施,以降低低氧血症患者的术后病死率[15]。本研究Cox回归模型分析显示低氧血症不是患者长期预后的独立危险因素,可能与样本量较少有关,73例患者术后随访期间死亡仅8例,在行危险因素分析时,因样本量不足可影响多因素分析的检验效能,从而很难得出阳性结果。
综上所述,低氧血症作为TAAD术后最常见且危重的并发症,对患者的短期及长期预后均有影响。术后合并低氧血症的TAAD患者存在年龄大、BMI高,肝肾功能指标和炎性因子水平高等临床特点,且其短期病死率高于未合并低氧血症者。未来仍需进一步行多中心、大样本、前瞻性的队列研究来证实低氧血症对TAAD长期预后的影响。
