探索功能独立评分在术前评估不稳定型转子间骨折预后中的价值
2022-04-27刘江杜俊炜徐征宇姜姚毕郑刚
最新的人口统计显示,现阶段我国人口年龄分布发生明显老龄化偏移,以黑龙江为例,在过去10 年里 60 岁及以上人群所占比例明显增加,其它年龄段比例下降或略有增高。笔者所在地属于高寒地区,其髋部脆性骨折的发病率高于其它地区
。在我国 65 岁以上的人群中,髋部骨折占全身骨折的 23.7%
,在老年髋部骨折中转子间骨折又占到了 60%~70%,1 年内病死率高达 15%~20%
,其中以不稳定型转子间骨折的治疗更具争议
,其不仅使患者投入了大量时间和经济,同样与国家医保费用相关,预计到 2040 年,我国用于髋部骨折的治疗费用将高达 2400 亿元
,故探索髋部骨折中不稳定型转子间骨折的治疗效果很有意义。而对于老年不稳定型转子间骨折至关重要的是术前识别具有术后功能结果不良和致命因素的高风险患者,通过早期识别,给予高危患者合理的治疗方案和必要的术前干预,提高手术成功率,避免二次手术。在既往的研究中,已有几项因素被认为与术后功能不良和病死率升高独立相关,例如共病情况
、认知功能障碍
、美国麻醉医师协会 ( American Society of Anesthesiologists,ASA ) 分级等。但笔者发现,这些因素缺少对于患者伤前整体生活功能状态的评估,有时患者虽没有合并明显的基础疾病,但体质虚弱、生活状态差,这在以往的术前评估指标中难以发现,也就是说伤前老年人生活状态对老年转子间骨折预后和病死率的影响尚不清楚。
经笔者大量查阅相关评估指标,综合对比各类评分发现,常规的评分仅单纯地对日常功能进行评估,而功能独立评分 ( functional independence measure,FIM ) 不仅包括日常生活独立能力评估,还包括精神生活 ( 社会交往能力 ) 的评估,能更全面准确地判断老年人的自理能力和生活状态。因此本研究回顾性分析 2018 年 1 月至 2019 年 12 月,我科行手术治疗的 93 例股骨转子间骨折患者的临床资料,探索伤前 FIM 对高龄转子间骨折患者病死率和预后功能的影响。
资料与方法
一、纳入标准与排除标准
1. 纳入标准:( 1 ) 年龄 ≥ 70 岁;( 2 ) 由非暴力原因导致的股骨转子间骨折;( 3 ) 分型为不稳定型( 改良的 Evans Ⅲ、Ⅳ、Ⅴ 型 ) 股骨转子间骨折;( 4 ) 随访资料完整。
2. 排除标准:( 1 ) 肿瘤、感染、病理性骨折;( 2 ) 合并股骨头坏死或严重骨关节炎;( 3 ) 合并有严重基础疾病如脑梗死等影响活动和预期寿命的疾病;( 4 ) 因各种原因最终选择非手术治疗。
由五组不同球面镜反射率画出的光强腔长曲线可知,当球面镜反射率R1较小时,曲线趋于平坦,变化幅度较小,不能看到明显的波形,不适用于检测系统;当反射率过高时,曲线趋于平顶,虽然在一定范围内有较高的斜率,但范围较小,使得检测系统的工作范围太小,也不适用于检测系统.因而,选用反射率R1=0.5的球面镜最为合适.
二、一般资料
1. 术前相关指标:包括患者年龄、性别,根据FIM 评分评估伤前生活独立程度,满分 126 分,126分代表完全独立,90~125 分代表生活可以独立或有条件的独立,18~89 分代表生活无法独立需要不同程度的依赖。
三、手术方法
防旋股骨近端髓内钉 ( proximal femoral nail antirotation,PFNA ):患者仰卧于标准骨科手术床上,麻醉成功后常规碘酒消毒、酒精脱碘 3 遍,术区铺无菌单,双足放于垫有软垫的足架上,会阴部放置对抗牵引柱,骨盆置于水平位,内收躯干和右下肢,同时屈曲、外展健侧下肢。牵引复位骨折,C 型臂 X 线机下见骨折复位良好,常规消毒铺巾。起自股骨大转子尖的近端做一斜形皮肤切口,并向近侧及后侧延伸,长约 4 cm,切开皮下、阔筋膜张肌,由股骨大转子外侧旋入导针,C 型臂 X 线机下证实导针位于股骨髓腔内,使用空心钻扩髓,推入钛合金髓内钉,透视下确认深度合适。在近端瞄准器导引下旋入螺纹导针,调整前倾角。满意后测深。钻孔并旋入螺旋刀片。远端锁入锁钉锁定刀片,安置尾帽,C 型臂 X 线机下见骨折复位良好,内固定物位置满意,冲洗伤口,查无活动性出血,清点纱布器械无误,逐层缝合伤口。
全髋关节置换术:患者麻醉满意后,取左侧卧位,术区常规碘酒、酒精消毒,铺无菌巾。取后外入路切口向远端延伸。依次切开皮肤、皮下组织,见皮下大量淤血,下方纵形切开阔筋膜张肌,显露后外侧关节囊及股骨近端骨折处,切开关节囊见股骨近端骨折,自大转子至股骨颈基底部,断端移位明显。小转子截骨后取头器取下头颈部,直视下复位股骨近端骨折,以钛缆捆扎固定。切除臼盂唇,修整臼缘,以由小到大臼锉磨除软骨,使用髋臼锉磨锉后可见软骨下骨点状出血。盐水冲洗后选取适当的直径生物型臼杯牢固压配。安装高交联聚乙烯内衬。股骨上端开髓,以由小到大型号扩髓器逐渐扩髓,当扩至适当型号股骨试模时,闻及打击音改变,遂选取适当型号人工股骨柄,近端骨质缺损处骨水泥填充,加强固定,反复冲创,选取人工股骨头插紧在股骨柄上。将人工关节复位,见松紧适度,各方向活动自如,无脱位倾向,脉冲彻底冲洗后,仔细止血,术区放置负压引流管,原位修复缝合关节,将外旋肌缝合固定在臀小肌根部,抗生素缝线逐层闭创,可吸收鱼骨缝线皮内缝合后粘贴切口保证对合,无菌敷贴贴合,术中注意避免损伤了坐骨神经。
四、随访指标
本组共纳入 93 例,其中男 35 例,女 58 例;年龄 70~97 岁,平均 ( 79.2±8.1 ) 岁。均为单侧发病,所有患者均符合手术指征,35 例进行关节置换,58 例进行内固定治疗。FIM 评分 48~118 分,平均 ( 92.1±18.3 ) 分,得分 ≥ 90 分的患者共 46 例( 高 FIM 组 ),得分 < 90 分的患者共 47 例 ( 低 FIM组 ),所有患者的手术方式为随机选择,人工关节置换采用全髋关节置换,内固定采用防旋股骨近端髓内钉,其余方式不在本研究范围内。所有手术由手术技术和手术理念相同的同科室两位主任医师主刀完成。
3. 术后相关指标:记录术后 6 个月、12 个月的髋关节 Harris 评分,包括疼痛和运动两个方面,共9 个项目,满分 100 分。记录坠积性肺炎、压疮、切口愈合不良、切口低蛋白渗出、深部感染、人工关节脱位、内植物移位、贫血、术后谵妄、短暂性脑缺血发作 ( transient ischemic attack,TIA )、心力衰竭、消化道出血、泌尿系感染等髋部骨折常见并发症。伤前即存在的病史在随访过程中再次出现的不纳入本次并发症的统计范围内。记录术后 6 个月、12 个月时的病死率。
在表3的数据中,没有语言图式,但并不表明它不重要。造成这个结果的原因主要是两个:首先,老师们对于语言图式的重视让学生每天都沉浸在语言图式的“海洋”中,加上题海战术,学生在这方面的整体水平其实是持平的;其次,固有观念的影响,民族地区学生很多来自乡镇和农村,例如此次我们的抽样调查的有效问卷中就有345人来自乡镇。受到教育资源、学习环境、家庭教育因素等多方面的共同影响,此部分学生对于英语阅读的学习单纯的重视词汇和语法,每天都在枯燥的死记硬背中磨灭了自己对于英语的兴趣,其中一部分人甚至以偏科为代价放弃了英语学科,这种现象在民族地区的城市学校也是大比例存在的。
2. 手术相关指标:包括患者麻醉方式、手术方式、手术时间、术中出血量、输血量、下床时间、住院天数。
五、统计学处理

为了让阿花赏识我,为了能走进阿花的内心,我对阿花隐瞒了金融危机的这个重要信息,期望有那么一天,阿花会惊喜地发现,我是多么地富有卓越远见,在大风大浪前处惊不变,沉着应对。期望有那么一天,阿花会主动地把头靠在我的肩上,说阿坤,明天我要嫁给你啦!
结 果
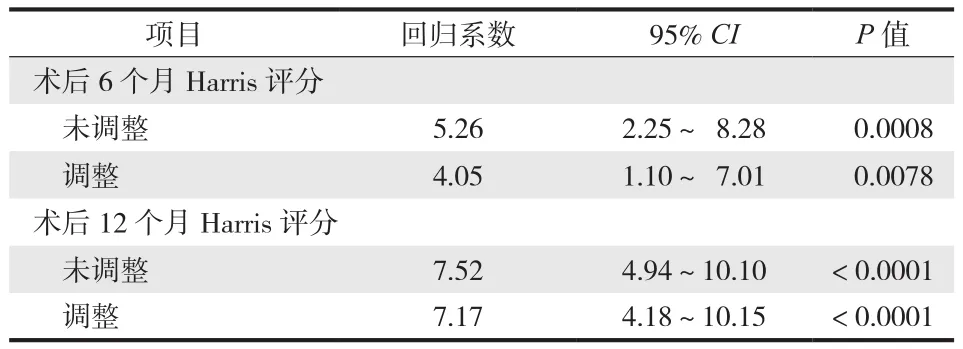
一、伤前 FIM 评分与 Harris 评分相关性研究
先进行 FIM 高低分组的单因素线性回归分析,在单因素线性回归分析的基础上继续调整患者其它可能的影响因素,确定 FIM 高低分组可能的影响,结果见表 1。提示伤前 FIM 评分是术后 6 个月、12 个月 Harris 评分高低的独立影响因素。
不仅是中国,当前全球车市都在减速。今年9月份,美国、欧洲、日本的汽车销量也均为负增长,在亚洲具有代表意义的日韩两国,汽车销售也同样乏力,销量同比分别下降2.0%和17.2%。因此,对于中国车市的数据波动,不妨多一份淡定,相关企业与其呼吁政策刺激,不如自身练好“过冬”本领。
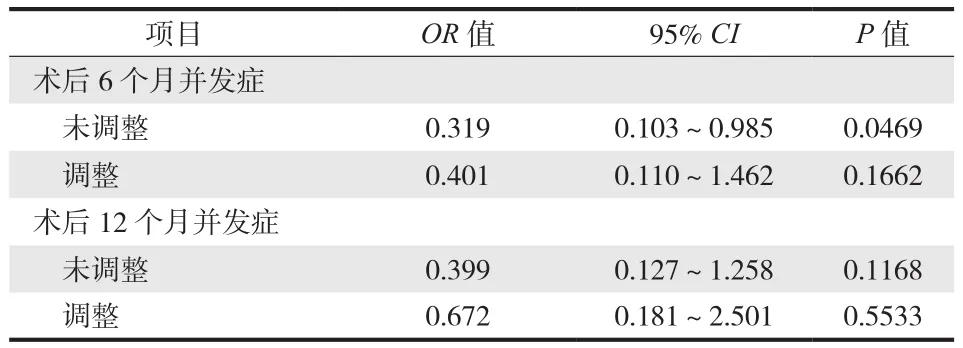
二、伤前 FIM 评分与并发症相关性研究
先进行 FIM 高低分组的单因素 Logistic 回归分析,在单因素 Logistic 回归分析的基础上继续调整患者其它可能的影响因素,确定 FIM 高低分组可能的影响,结果见表 2。提示伤前 FIM 评分是术后 6 个月内出现并发症的可能影响因素。
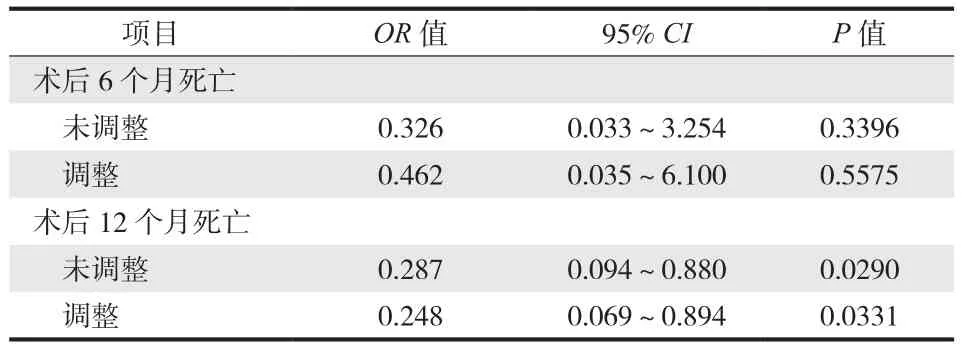
三、伤前 FIM 评分与病死率相关性研究
低 FIM 组患者的恢复能力相对较弱,笔者在统计数据过程中发现,低 FIM 患者的髋关节功能评分主要在行动的辅助、距离、上下楼梯、活动角度这4 个方面评分更低,虽然没有进行专门的数据统计分析,但趋势十分明显,分析其原因主要是力量不足、身体协调性差,难以遵医嘱进行有效的康复训练。在随访过程中笔者发现,低 FIM 组的患者对术后功能期望值更低,手术更多的是为了解决疼痛。这使得无论从能力还是期望上都限制了其达到正常的康复标准。所以在手术技术一致的前提下,低 FIM组的患者应防止围术期并发症给髋关节功能带来影响,这要求临床医师掌握髋部骨折围术期并发症的诊断和治疗,这点将在下面的讨论中进行分析。
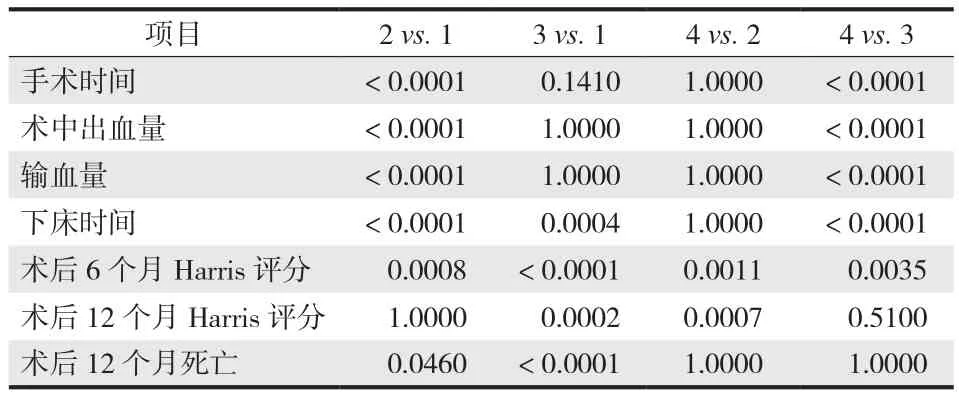
四、基于 FIM 高低和术式划分为 4 组的临床特征比较
基于高 FIM 组与低 FIM 组按照不同手术方式( 关节置换、内固定 ) 进一步划分,共分为 4 组:高FIM 关节置换组、高 FIM 内固定组、低 FIM 关节置换组、低 FIM 内固定组。比较 4 组之间患者的临床指标,结果见表 4。提示年龄、性别、麻醉方式、住院天数、术后 6 个月和 12 个月并发症、术后 6 个月病死率在 4 组之间差异无统计学意义 (
> 0.05 )。而手术时间、术中出血量、输血量、下床时间、术后 6 个月和 12 个月 Harris 评分、术后 12 个月病死率差异有统计学意义 (
< 0.05 ) 。

从术后 Harris 评分的随访结果看,伤前 FIM 评分是术后 6 个月和 12 个月 Harris 评分的独立影响因素,也即由于两者呈明显相关性,所以可以在入院前通过 FIM 评分对患者术后髋关节功能做出预测,这在老年转子间骨折的治疗中具有重要的意义,根据预测出的不同结果,有针对性地对患者进行术后髋关节康复指导:高 FIM 组患者的恢复能力强,进行关节置换的患者术后更倾向指导早期下床,训练髋部力量以获得更好的术后功能;进行内固定的患者由于术后卧床时间稍长于前者,应做好术后几天内的护理工作,如变化体位防止肺炎、拍背祛痰、及时检查并按摩身体防止压疮、床上功能锻炼等。正因为高 FIM 组对于术后髋关节功能预期高,在围术期应做好指导和营养支持,这类患者是最能体现手术技术成功与否的一类人群,关节置换的患者尽量实现“forgotten hip”,内固定患者由于手术时间段创伤小,且保留了自身股骨头,将手术带来的损伤降至最低,所以是术后功能最佳的、能够提高医师手术成功率的一类患者。
上海自贸试验区是国内最早成立的自贸试验区。2017年3月国务院批复的《全面深化中国(上海)自由贸易试验区改革开放方案》中指出,上海自贸试验区要创新合作发展模式,并于2020年成为服务“一带一路”建设、推动市场主体走出去的桥头堡。
讨 论
一、对本研究结果的讨论
1. 随访 Harris 评分的讨论:髋部骨折术后患者的髋关节 Harris 评分主要受限于行走时间与距离、日常生活动作、活动角度几方面,而 FIM 评分仅有“上下楼梯”一项重合,也就是说经过 FIM 评分分组后依然可以通过 Harris 评分评估髋关节功能。
进一步对 4 组间手术时间、术中出血量、输血量、下床时间、术后 6 个月和 12 个月 Harris 评分、术后 12 个月病死率进行两两比较。采用 Bonferroni法校正
值。组间比较 6 次,检验水准为 0.05 / 6 =0.0083,
< 0.0083 为组间差异有统计学意义,结果见表 5。
先进行 FIM 高低分组的单因素 Logistic 回归分析,在单因素 Logistic 回归分析的基础上继续调整患者其它可能的影响因素,确定 FIM 高低分组可能的影响,结果见表 3。提示伤前 FIM 评分是术后 12 个月内病死率的独立影响因素。
通过模拟提高注水压力来研究注水指示曲线的变化情况(图2),通过对曲线形状的特征和曲线斜率的变化分析可以了解油层吸水能力及其变化。
2. 对并发症的讨论:经早期预试验统计后,本研究涉及的最主要最常见并发症包括呼吸、循环、消化、神经 4 个主要系统并发症以及围术期切口和骨折后并发症几大方面。
本组 93 例随访 6 个月内共有 18 例 ( 19.3% )出现并发症,共计事件 29 件,高 FIM 组发生并发症共 5 例 ( 10.8% ),发生并发症事件 7 件 ( 24.1% );低FIM 组发生并发症共 13 例 ( 27.6% ),发生并发症事件 22 件 ( 79.5% )。从统计结果可以看出,伤前 FIM评分是单因素回归分析的术后 6 个月内并发症发生率的影响因素,也即伤前 FIM 评分越高术后 6 个月内发生并发症的可能性越小。但因为术后并发症所受因素很多,所以在进行多因素回归分析中并没有统计学意义。
本组 93 例随访 12 个月时,共计 16 例 ( 17.2% )出现并发症,共计事件 37 件,高 FIM 组发生并发症共 5 例 ( 10.8% ),共计并发症事件 11 件 ( 29.7% );低 FIM 组发生并发症共 9 例 ( 19.1% ),共计事件 26件 ( 70.2% ),虽然高 FIM 组与低 FIM 组并发症人数、事件发生率有明显差异,但经过单因素、多因素分析伤前 FIM 分组对于 12 个月内并发症的发生并没有意义,原因可能与后面提到的 1 年内病死率有关,由于低 FIM 组病死率明显较高,致使低 FIM组在 12 个月随访时影响了 1 年内并发症的纳入和统计,使得组间差异不显著。
3. 对病死率的讨论:根据统计结果显示,伤前FIM 评分是单因素、多因素回归分析下的 1 年内病死率的独立影响因素,虽然在术后 6 个月随访时两组差异无统计学意义,但随着康复进程和身体条件的不同,在术后 1 年内病死率也明显不同,伤前生活功能更好的高 FIM 组病死率将明显低于伤前功能较差的低 FIM 组。这与 FIM 评分高低所潜在的虚弱体质有关,高 FIM 组的 1 年病死率为 10.8%,而低 FIM组患者的 1 年内病死率高达 29.7%,所有患者整体病死率 20.3%,基本符合既往的研究
。而在随访6 个月时,高 FIM 组与低 FIM 组的病死率差异无统计学意义,也就是说 FIM 对于远期的预测更敏感,低 FIM 组患者合并或潜在的疾病使得骨折和手术创伤对患者的打击更大,经过长期随访来看,死亡发生率更高,以往临床上通过年龄、基础疾病等相关因素判断预后
,经过本研究证实后可以增加“伤前功能独立评分”一项来判断 1 年内病死率风险。
4. 4 组的结果讨论:按照不同手术方式,将高FIM 组和低 FIM 组各自再分为关节置换组和内固定组,在随访 6 个月时的 Harris 评分比较:高 FIM 组关节置换 > 高 FIM 组内固定,高 FIM 组关节置换 >低 FIM 组关节置换,高 FIM 组内固定 > 低 FIM 组内固定,低 FIM 组关节置换 > 低 FIM 组内固定。
具体来说其中几项具有重要意义,首先,高FIM 组关节置换 > 高 FIM 组内固定,这两组患者仅在手术方式上存在差异,可以分析出两种术式对于伤前生活功能良好的患者来说,早期 ( 术后 6 个月 ) 内关节置换的髋关节功能更优,而后面将要提到的术后 12 个月 ( 长期 ) 随访时两者则无差异,说明关节置换可以在手术早期提供更好的髋关节功能,因为患者更早地投入到康复当中;而随着时间推移,内固定患者的功能逐渐提高,使得两者在术后 1 年随访时已无明显差异;对于高 FIM 组关节置换评分 > 低 FIM 组关节置换评分,不难看出对于一样的手术方式,伤前 FIM 评分的高低确实影响了髋关节 Harris 评分,这点印证了之前的 FIM 评分与术后功能相关性研究,对于指导术后康复具有一定的意义。同理,高 FIM 组内固定 > 低 FIM 组内固定也说明了伤前功能独立能力对手术疗效的影响。对于低 FIM 组关节置换 > 低 FIM 组内固定,通过统计分析发现伤前功能独立能力差的患者,进行关节置换的功能将优于内固定,分析其原因可能是关节置换卧床时间更短,由此带来的其它影响髋关节功能的因素更少,虽然关节置换手术对患者的创伤更大,但只要患者平稳地度过围术期并开始功能康复训练,那么关节置换的优势则显现出来
,其术后6 个月的髋关节功能则可能高于内固定的患者,但同样在随访 12 个月时两者差异已无统计学意义,加之前面的结果也说明了关节置换和内固定从长期来看功能结果并没有太大差异。而且近些年随着手术技术的提高,内固定治疗的下床康复时间越来越提前,其负重练习时间与关节置换几乎相同,使老年髋部骨折的术后功能显著提高
,甚至可能在前6 个月的功能评估与关节置换无异,笔者将积累足够多能早期下床康复的内固定患者,在未来进一步研究此类内固定治疗与关节置换在老年髋部骨折中的效果比较。另外,本研究为了控制单一变量,关节置换组只纳入了全髋关节置换患者,而实际上半髋关节置换更能减少关节置换手术时间和手术创伤,因此笔者也将继续收集半髋关节置换病例进行研究。
在随访 12 个月时进行比较:高 FIM 组关节置换 > 低 FIM 组关节置换,高 FIM 组内固定 > 低 FIM组内固定,高 FIM 组内固定 > 低 FIM 组关节置换,高 FIM 组关节置换 > 低 FIM 组内固定。前两组试验与之前的结果一致:无论短期结果还是长期结果,伤前 FIM 评分越高其髋关节 Harris 评分越高。对于后两组对比结果也印证了从远期功能来看,手术方式与预后功能没有明显相关性,而伤前 FIM 评分则可能是判断预后功能的独立影响因素。而在术后6 个月 Harris 评分呈明显差异的高 FIM 组关节置换与高 FIM 组内固定、低 FIM 组关节置换与低 FIM 组内固定在术后 12 个月时差异已无统计学意义,说明手术方式的差别而带来的效果差异随着随访时间的延长而逐渐消失。对于术后 12 个月病死率的统计中可以看到,低 FIM 组内固定组的病死率最高,高于低 FIM 组关节置换,说明在面对伤前功能独立性较差的患者时,选择关节置换能降低远期病死率,而术后髋关节功能又没有明显差异,所以这种情况更推荐使用关节置换。分析其原因可能与关节置换术后的即刻下床行走锻炼有关,因为卧床对于老年人的影响十分巨大
。
另外在围术期其它相关指标的统计分析中发现,无论 FIM 评分高低,相同的手术方式在手术时间、出血量、输血量、术后下床时间、住院天数上差异无统计学意义,说明手术技术对患者的影响与患者本身身体状态无关。也排除了不同 FIM 评分组的相同手术方式下的其它影响因素,保证组间对比更加准确。
二、FIM 评分预测指标的有效性及优势
目前国内外学者对于适当的院内管理和术后康复可以显著改善患者的髋部功能已达成共识。而为了确保手术资源的合理分配,在入院阶段对患者进行适当的分类是非常有必要的。在先前的评分中,有的评分问题多过程复杂,难以在临床中推广,而大部分评分忽略了患者的精神生活,其实识别和评价沟通认知问题的能力与活动能力同等重要,因为这些问题可能与身体其它系统功能限制有关,在规划康复方案时必须予以考虑。而 FIM 是近几年才被广泛接受的量表,用于测量接受康复治疗患者的功能能力,不仅包括对生活功能的评价,也包括对社会交往能力的评估
。FIM 评分可以衡量患者的护理负担,在患者入院时、患者住院期间定期以及出院时随访进行评分,可以很清晰明确地判断患者基础生活状态,被逐渐应用于评估患者的基础身体状况。而通过本研究也发现,以往将关节置换与内固定的治疗效果对比其实是缺乏逻辑的,不同功能状态下的老年人可能适合不同的手术方式,而不是一概而论地遵循治疗指南。
1.2.4 避免术中低体温。低体温得到控制,可减少由于低温对于血管系统、凝血机制的影响,从而降低DVT的发生。手术前应预热手术室10~20 min,手术室的温度保持在22-25℃,相对湿度在50%~60%,从而减少围手术期体温过低风险。同时,术前可可使用调节循环水毯、复温毯等设备、输入的液体在温箱内加温至37℃、膀胱冲洗液则以40℃为宜等措施以降低DVT的发生。
FIM 最早于 1984 年由美国康复医学大会和美国物理医学和康复学会开发的一个研讨会提出设计的,它将被用作医疗康复统一数据系统 ( the uniform data system,UDS ) 中的一个通用评估工具
。它的开发不仅是为了对自理活动和行动能力,而且对沟通和认知功能提供更全面的评估,这点在其它功能评分上鲜有体现,FIM 评分范围是 18~126 分,包括 18 个项目:13 个运动项目 ( 生活自理和运动 ) 和5 个认知项目 ( 交流和认知 ),每个项目都用 7 分制评分,运动和认知分数分开计算。由于 FIM 评分采取 7 个严重级别评价,对每个组成部分的能力进行了更准确的评估,所以 FIM 评分的敏感性更高。使用客观测量而不是患者自述对患者进行评分是很重要的,因为后者的评价更模糊,结果群体功能差异较小,无法体现出术前功能状态的差异。
分别提取真菌、放线菌基因组DNA,真菌通用引物为ITS1(5’-TCCGTAGGTGAACCTGCGG-3’)和ITS4(5’-TCCTCCGCTTATTGATATGC-3’),放线菌特异性引物S-C-Act-235-a-S-20(5’-CGCGGCC- TATCAGCTTGTTG-3’)和S-C-Act-878-a-A-19(5’- CCGTACTCCCCAGGCGGGG-3’),将真菌菌株基因序列以及放线菌基因序列进行PCR电泳及测序,将真菌、放线菌测序结果分别与GenBank中己知菌株相应序列比对。
总之,对于任何一位老年患者,髋部骨折都是严重事件,对患者及其家人都有持续的影响。对患者状况进行有效和快速的评估可以优化康复资源和恢复,经过验证的量表是以更科学的方式对患者的手术、医疗和术后康复管理进行评估的工具。这些量表只是辅助的评估工具,不能取代专科检查对疾病的评估,但这些工具比患者自述更准确。临床经验和这些量表的结合可能有助于更好地判断预后和指导恰当的术式选择。
[1]Prior JC, Langsetmo L, Lentle BC, et al. Ten-year incident osteoporosis-related fractures in the population-based Canadian Multicentre Osteoporosis Study - comparing site and agespecific risks in women and men[J]. Bone, 2015, 71:237-243.DOI: 10.1016/j.bone.2014.10.026.
[2]张英泽. 成人髋部骨折指南解读[J]. 中华外科杂志, 2015,53(1):57-62. DOI: 10.3760/cma.j.issn.0529-5815.2015.01.014.
[3]Liu L, Sun Y, Wang L, et al. Total hip arthroplasty for intertrochanteric fracture fixation failure[J]. Eur J Med Res,2019, 24(1):39. DOI: 10.1186/s40001-019-0398-1.
[4]Tang P, Hu F, Shen J, et al. Proximal femoral nail antirotation versus hemiarthroplasty: a study for the treatment of intertrochanteric fractures[J]. Injury, 2012, 43(6):876-881.DOI: 10.1016/j.injury.2011.11.008.
[5]李智勇, 张奇, 陈伟, 等. 难复位性股骨颈骨折的概念提出与治疗[J]. 中华创伤骨科杂志, 2011, 13(11):1020-1023. DOI:10.3760/cma.j.issn.1671-7600.2011.11.005.
[6]Reuling EM, Sierevelt IN, van den Bekerom MP, et al.Predictors of functional outcome following femoral neck fractures treated with an arthroplasty: limitations of the Harris hip score[J]. Arch Orthop Trauma Surg, 2012, 132(2):249-256.DOI: 10.1007/s00402-011-1424-0.
[7]Kim SM, Moon YW, Lim SJ, et al. Prediction of survival,second fracture, and functional recovery following the first hip fracture surgery in elderly patients[J]. Bone, 2012, 50(6):1343-1350. DOI: 10.1016/j.bone.2012.02.633.
[8]Nie B, Wu D, Yang Z, et al. Comparison of intramedullary fixation and arthroplasty for the treatment of intertrochanteric hip fractures in the elderly: a meta-analysis[J]. Medicine (Baltimore),2017, 96(27):e7446. DOI: 10.1097/MD.0000000000007446.
[9]Liu L, Sun Y, Wang L, et al. Total hip arthroplasty for intertrochanteric fracture fixation failure[J]. Eur J Med Res,2019, 24(1):39. DOI: 10.1186/s40001-019-0398-1.
[10]Gialanella B, Prometti P, Monguzzi V, et al. Determinants of functional outcome in hip fracture: the role of comorbidity[J].Aging Clin Exp Res, 2018, 30(6):643-650. DOI: 10.1007/s40520-017-0812-x.
[11]Tidermark J, Ponzer S, Svensson O, et al. Internal fixation compared with total hip replacement for displaced femoral neck fractures in the elderly. A randomised, controlled trial[J]. J Bone Joint Surg Br, 2003, 85(3):380-388. DOI:10.1302/0301-620x.85b3.13609.
[12]王小波, 李雪飞, 白晓彬. 股骨近端防旋髓内钉治疗老年股骨转子间骨折的临床疗效观察[J]. 中华老年骨科与康复电子杂志, 2018, 4(3). DOI: 10.3877/cma.j.issn.2096-0263.2018.03.007.
[13]Pérez-Zepeda MU, Sgaravatti A, Dent E. Sarcopenia and posthospital outcomes in older adults: a longitudinal study[J].Arch Gerontol Geriatr, 2017, 69:105-109. DOI: 10.1016/j.archger.2016.10.013.
[14]Jeremic A, Radosavljevic N, Nikolic D, et al. Prediction functional independence measure in hip fracture patients[J].Annu Int Conf IEEE Eng Med Biol Soc, 2013, 2013:6421-6424.DOI: 10.1109/EMBC.2013.6611024.
[15]Ring H, Feder M, Schwartz J, et al. Functional measures of first-stroke rehabilitation inpatients: usefulness of the functional independence measure total score with a clinical rationale[J].Arch Phys Med Rehabil, 1997, 78(6):630-635. DOI: 10.1016/s0003-9993(97)90429-9.
