超声造影联合超声引导下穿刺活检诊断乳腺癌前哨淋巴结转移的Meta分析
2022-03-08裴生新彭玉兰
裴生新 张 中 张 竞 彭玉兰
前哨淋巴结(sentinel lymph node,SLN)是乳腺癌转移的第一站淋巴结,乳腺肿瘤病情进展特点决定了淋巴结转移时几乎不会发生越级转移,故SLN的病理组织状态即可反馈整个腋窝淋巴结转移情况。超声引导下SLN穿刺活检可降低传统淋巴结清扫后并发症发生率,为乳腺癌患者提供生物学信息[1]。2017版《乳腺癌诊治指南与规范》指出,SLN活检反馈的淋巴结生物病理信息可精准评估腋窝淋巴结病理状态,结果为阴性的乳腺癌患者可不行腋窝淋巴清扫术;而保乳治疗者(1~2枚SLN转移)也具备不行腋窝淋巴结清扫术的条件。超声造影可获得对比增强影像征象以提高诊断准确率,能精准捕获病灶内微观血流灌注信号,研究[2-13]表明,超声造影联合超声引导下穿刺活检可准确诊断乳腺肿瘤及淋巴结转移。本研究应用Meta分析评价超声造影联合超声引导下穿刺活检诊断乳腺癌SLN转移的临床价值,旨在为其诊断和治疗提供循证学依据。
资料与方法
一、检索策略
计算机检索中国知网(CNKI)、万方、中国生物医学文献数据库(CBM)、维普(VIP)、龙源期刊、医学库、国研数据库、PubMed、Embase、Cochrane图书馆、NEJM医学期刊,检索时间均为建库至2021年6月30日。英文检索词包括breastcancer、contrast-enhanced ultrasound、sentinel lymph nodemetastasis、needlebiopsy、sentinel lymph node biopsy等。中文检索词包括超声造影、乳腺穿刺、穿刺活检、穿刺细胞学检查、乳腺癌、SLN转移。本Meta分析遵循系统回顾和Meta评分的首选报告项目(PRISMA)指南。
二、纳入及排除标准
1.纳入标准:①研究目的均为经乳晕周围(3、6、9、12点)皮下注射超声造影剂联合超声引导下穿刺活检诊断乳腺癌SLN转移的相关文献;②乳腺癌SLN转移均以病理结果诊断为“金标准”;③可间接或直接获取真阳性、假阳性、真阴性、假阴性等数据;④样本量≥30例。
2.排除标准:①研究对象无“金标准”校验;②重要数据不完整或不清楚;③无法获得全文;④综述、个案分析、会议摘要等;⑤重复性发表。
三、筛选文献与数据提取
由2名研究者独立对文献进行评估和提取。提取信息包括研究设计类型、诊断金标准、准确率、敏感性、特异性、样本量、第一作者及发表年份、发表国家、年龄特征等。如意见不同,则商议或由第3人评估。
四、文献质量评价
采用QUADAS-2量表评价纳入文献质量,具体包括金标准、待评价试验、病例选择、病例流程和进展情况。上述部分均需完成偏倚风险评价。按照各部分纳入的相关标志性问题确定“是”、“否”、“不确定”,将偏倚风险等级评定为“低”、“高”、“不确定”。若同一部分的标志性问题答案均为“是”则评定为低偏倚风险,若其中有一项为“否”则评定为高偏倚风险。文献中未提供详细的内容以致难以评价,此类文献仅在研究报道数据不充足的情况下才可使用。
五、统计学处理
应用RevMan 5.2,Stata 15.0、Meta-Disc 1.4统计软件,绘制各项研究受试者工作特征(ROC)曲线图并计算诊断敏感性的Spearman相关系数验证阈值效应。ROC曲线呈现“肩臂形状”或r>0.7,P<0.05则为阈值效应存在;若无阈值效应则合并效应量分析,异质性分析行I2检验,I2>50%、P<0.10采用随机效应模型汇总;反之,则采用固定效应模型。计算合并敏感性、特异性、准确率、诊断比值比、阳性预测值、阴性预测值及其95%可信区间(CI),绘制森林图。P<0.05为差异有统计学意义。
结 果
一、文献检索结果
初步检索到中文相关文献13 629篇,英文相关文献1648篇,经逐层筛选,最终纳入12篇文献,其中6篇中文文献[2-7],6篇英文文献[8-13],共1645例乳腺癌患者。所纳入的文献均无较高风险因素存在,入选文献质量较高。文献的质量评价结果见表1,风险评估情况见图1。同时采用Galbraith图检验12篇文献的异质性,其中异质性相对较低、分布于可信区间回归直线内部的文献[3-8]6篇,其余文献存在较大异质性,位于回归直线外。见图2。
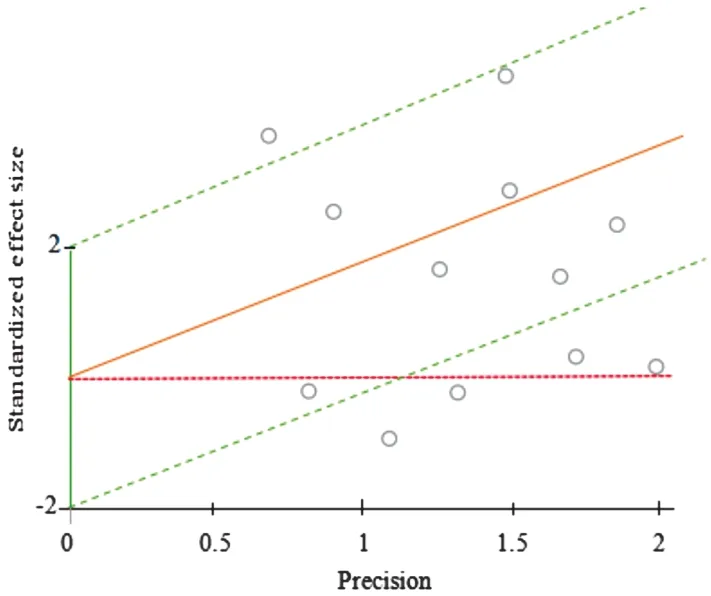
图2 12篇纳入文献的Galbraith图
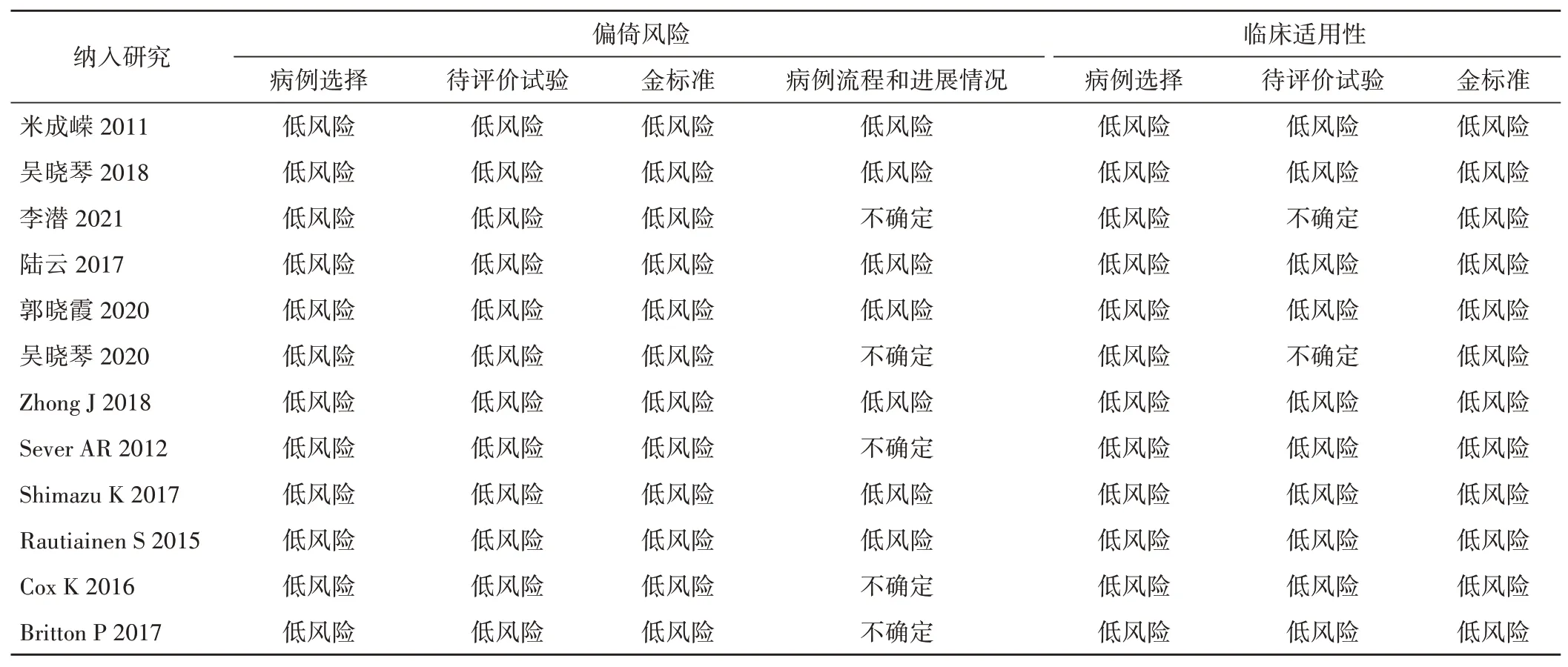
表1 纳入文献的QUADAS-2评价量表
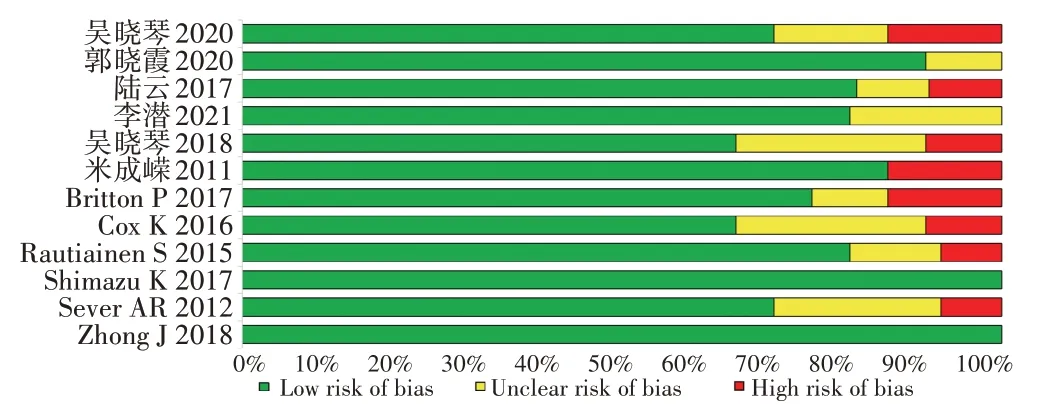
图1 12篇纳入文献的风险偏倚图
二、异质性分析
纳入12篇文献的ROC曲线散点图表现为非“肩臂形状”结构,敏感性对数与假阳性率对数的Spearman相关系数为0.396(P=0.837),提示无阈值效应。见图3。各项研究合并特异性、准确率、诊断比值比、阳性预测值、阴性预测值均不存在明显异质性(I2=0、13.3%、0、0、0,P=0.681、0.048、0.583、0.639、0.895),采用固定效应模型进行统计分析;合并敏感性存在明显异质性(I2=72.5%,P=0.000),采用随机效应模型进行统计分析。
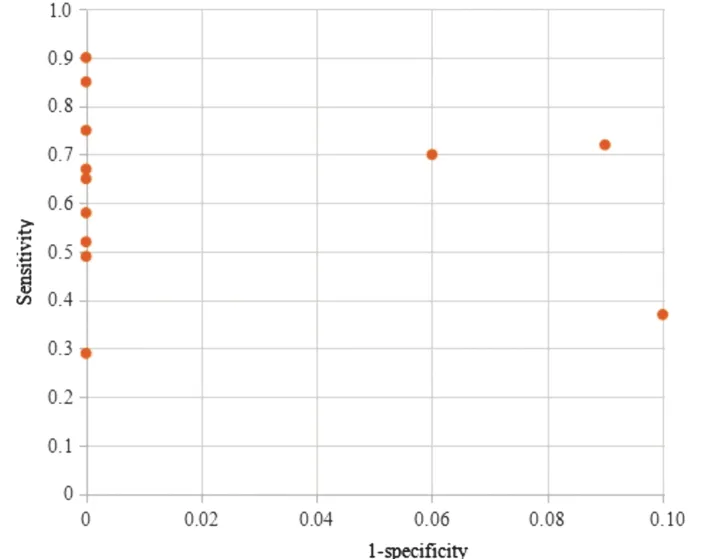
图3 12篇纳入文献的ROC曲线散点图
三、Meta分析结果
1.超声造影联合超声引导下穿刺活检诊断乳腺癌SLN转移的合并敏感性、特异性、准确率、诊断比值比、阳性预测值、阴性预测值分别为0.68(95%CI:0.55~0.80)、1.00(95%CI:0.99~1.00)、0.90(95%CI:0.68~0.95)、258.29(95%CI:97.82~721.58)、1.00(95%CI:0.98~1.00)、0.93(95%CI:0.87~0.98)。见图4~9。
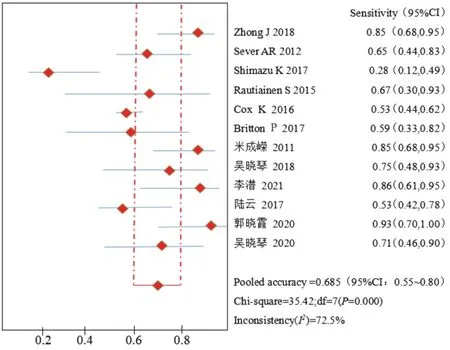
图4 合并敏感性森林图
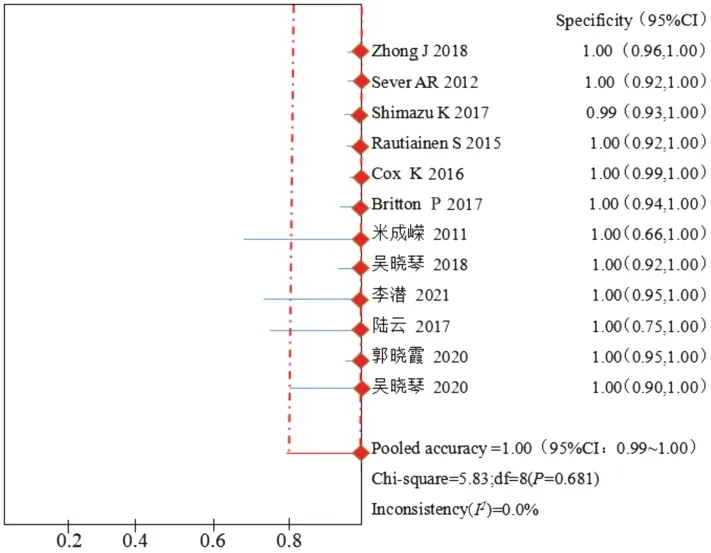
图5 合并特异性森林图
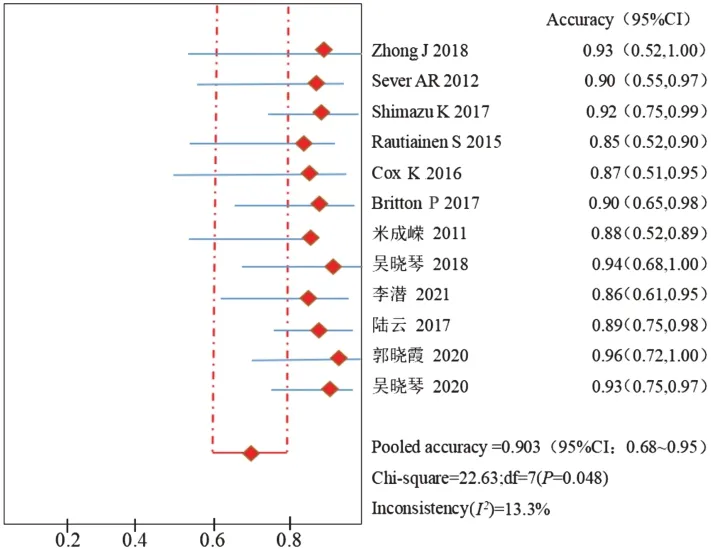
图6 合并准确率森林图

图7 合并诊断比值比森林图
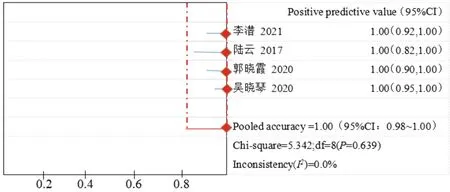
图8 合并阳性预测值森林图
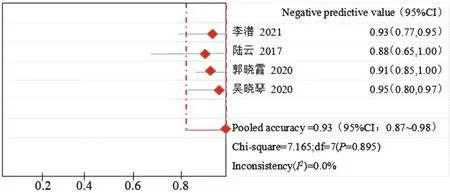
图9 合并阴性预测值森林图
2.逐一剔除单个研究行敏感性分析,当剔除位于回归直线外异质性较大的Shimazu等[10]研究后,合并敏感性由0.68增加至0.72,I²值由72.5%降低至15.2%,其余指标无明显变化。
讨 论
近年乳腺癌的发病率不断增加,死亡率仅次于肺癌,医学界尚无有效防治方法。早期乳腺癌患者可选择保乳术或全乳切除术治疗,术后结合放化疗、内分泌治疗、生物分子靶向治疗等;合并淋巴结转移的患者还需行淋巴清扫术。淋巴结转移直接影响新发乳腺癌患者的疗效、远期生存及复发,同时对术后新辅助化疗有指导意义。临床通过监测SLN状态即可获得腋窝淋巴结生物信息,避免淋巴清扫术对机体造成的损伤。SLN活检是评估乳腺癌腋窝淋巴结转移的一线诊断方案,但其也是有创操作,且无法在术前精准定位和评估SLN性质,存在假阴性,可能会导致二次手术治疗。超声造影联合超声引导下穿刺活检在判断早期乳腺癌SLN转移中具有较高的临床应用价值。通过经乳晕周围注射超声造影剂检出SLN后再行超声引导下穿刺活检可提高精准度,亦能降低患者机体损伤[14],Nielsen Moody等[15]经Meta分析发现,超声造影联合超声引导下穿刺活检诊断乳腺癌SLN转移的敏感性较低(0.54),特异性极高(1.00)。本研究在此基础上重新筛选文献,结果显示合并敏感性、特异性、准确率、诊断比值比、阳性预测值、阴性预测值分别为0.68(95%CI:0.55~0.80)、1.00(95%CI:0.99~1.00)、0.90(95%CI:0.68~0.95)、258.29(95%CI:97.82~721.58)、1.00(95%CI:0.98~1.00)、0.93(95%CI:0.87~0.98)。提示该检查方法诊断乳腺癌SLN转移具有较高的特异性和准确率;但敏感性较低,与以往文献[15]报道一致,分析可能与造影剂的注射量及单点注射量差异、各病例腋窝淋巴结转移病灶大小及观察者对造影图像观察的差异性等有关。本研究较以往研究[15-16]增加了合并阳性预测值和阴性预测值,结果显示分别为1.00、0.93,提示超声造影联合超声引导下穿刺活检对乳腺癌SLN转移预判高,通过阳性预测和阴性预测结果,对阳性者实施腋窝淋巴结清扫,阴性者可综合检查确诊后再行清扫术。阴性预测值稍低可能是穿刺取得组织残缺,影响诊断所致;另外,当发生微转移或独立转移时,也可能导致采集标本欠精确。
本研究经Galbraith图显示纳入文献存在异质性,为进一步探索异质性来源行敏感性分析,逐一剔除单个研究后,敏感性在0.66~0.72,当剔除位于回归直线外异质性较大的Shimazu等[10]研究后,合并敏感性由0.68增加至0.72,I2值由72.5%降至15.2%。
本研究的局限性:①研究对象来自芬兰、日本、英国、中国等,无法避免语种和地域造成的影响;②纳入研究对象例数差别较大(42~555例),且研究对象选取标准不同;③各项研究设备型号不一、造影剂不一;④大部分研究未明确图像分析人员的诊断水平。
综上所述,超声造影联合超声引导下穿刺活检对诊断乳腺癌SLN转移有一定的临床价值。
