不同特征早孕女性行无痛人流与常规人流的临床效果比较
2022-02-15顾丽芳丁晓颖
郑 妹,顾丽芳,丁晓颖
上海市浦东新区妇幼保健院:1.计划生育科;2.医教科,上海 201299
人工流产(简称人流)是对避孕失败的一种补救手段,是通过人工的方式使孕周小于13周末的早孕女性终止妊娠[1]。近年来我国人流数量大,每年约900万例,占世界同期人流数的13%~20%[2]。上海市浦东新区是一个外来流动人口众多的地区,妊娠期女性经济水平、生育状况、年龄分层等结构复杂,不同妊娠期女性人流方式的选择及如何保障人流手术的安全性已成为当前研究的热点。尽管常规人流方式在终止妊娠方面的效果突出,但是患者在手术过程会有严重的不适感,而无痛人流以其无痛性和安全性等优势易于被患者接受。常规人流和无痛人流的临床效果有较大差别[3],为了进一步探索两种人流方式的临床效果,本研究选择2018年1—6月于本院行人工流产的早孕女性为研究对象,比较无痛人流与常规人流的临床应用效果,现将结果报道如下。
1 资料与方法
1.1一般资料 选取2018年1—6月于本院计划生育科门诊自愿要求终止妊娠的早孕女性共1 002例为研究对象。将其中行静脉麻醉下无痛人流的495例早孕女性纳入观察组,平均年龄(30.7±6.0)岁;高危孕妇67例,非高危孕妇428例;停经天数<50 d的有233例,≥50 d的有262例。将行常规人流的507例早孕女性纳入对照组,平均年龄(30.3±5.8)岁;高危孕妇100例,非高危孕妇407例;停经天数<50 d的有253例,≥50 d的有254例。纳入标准[4]:(1)研究对象均经尿妊娠试验和B超检查证实为宫内妊娠;(2)意识清楚,可进行正常语言沟通者。排除标准:(1)合并高血压、糖尿病、肾病、子宫肌瘤、子宫腺肌瘤、宫颈息肉者,双胎妊娠者;(2)合并严重心脑血管疾病、神经系统疾病者;(3)病历资料不全者;(4)存在手术禁忌证者。本研究通过本院医学伦理委员会审核批准,所有研究对象均签署知情同意书。
1.2方法
1.2.1常规人流 对照组行常规的负压吸宫术,手术过程中均不采用任何镇痛措施。具体过程如下:排空膀胱,取膀胱截石位,常规消毒外阴、阴道;根据子宫的大小及位置,采用探针探测子宫的深度,采用宫颈扩张棒对宫颈进行扩张,置入吸引管,并连接负压吸引器,负压控制在400~500 mm Hg进行吸宫,第一次未吸尽者再次调整负压至300 mm Hg左右进行吸宫,然后以小刮匙刮宫壁1周;检查吸出绒毛是否完整。
1.2.2无痛人流 观察组在对照组的基础上给予静脉麻醉镇痛,过程如下:术前禁水禁食4~6 h,排空膀胱后进入手术室,术前由麻醉医师予以芬太尼0.1 mg和丙泊酚150 mg进行静脉麻醉[3];研究对象意识消失后开始手术,维持麻醉至手术结束,并持续给氧保留自主呼吸,必要时采用面罩辅助呼吸;出现苏醒倾向时追加原用药量的三分之一,以维持适当的麻醉深度。
1.3观察指标 两组研究对象术后确认吸出组织物的量;记录术中出血量、术后2周内出血天数;测量术后2周子宫内膜厚度。
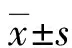
2 结 果
2.1两组早孕女性的基本临床特征比较 两组年龄、文化程度、户籍所在地、剖宫产史、活产史、流产史、本次妊娠是否为产后1年内的情况比较,差异无统计学意义(P>0.05);两组婚姻状况、是否为高危妊娠及停经天数比较,差异有统计学意义(P<0.05),见表1。

表1 基本临床特征在两组间比较
2.2两组术中及术后相关指标比较 两组吸出组织物的量、术中出血量、术后2周内出血天数、术后2周子宫内膜厚度比较,差异均无统计学意义(P>0.05),见表2。

表2 两组术中及术后相关指标比较
2.3两组术中及术后相关指标分层分析 分层分析发现,停经天数<50 d的观察组与对照组女性吸出组织物的量比较,差异有统计学意义(P<0.05),见表3。

表3 两组术中及术后相关指标分层分析
2.4不同年龄段女性选择常规人流与无痛人流的比例比较 <20岁及≥40岁女性选择常规人流的比例明显高于无痛人流,差异有统计学意义(P<0.05);而其他年龄段选择常规人流与无痛人流的比例比较,差异无统计学意义(P>0.05),见图1。

图1 不同年龄段女性选择常规人流与无痛人流的比例比较

续表3 两组术中及术后相关指标分层分析
2.5不同年龄段已婚与未婚女性选择无痛人流的比例比较 本研究纳入的<20岁女性均未婚,≥40岁女性均已婚,故不进行比较。25~<30岁、30~<35岁、35~<40岁年龄段未婚女性选择无痛人流的比例较已婚女性高,差异有统计学意义(P<0.05),见图2。
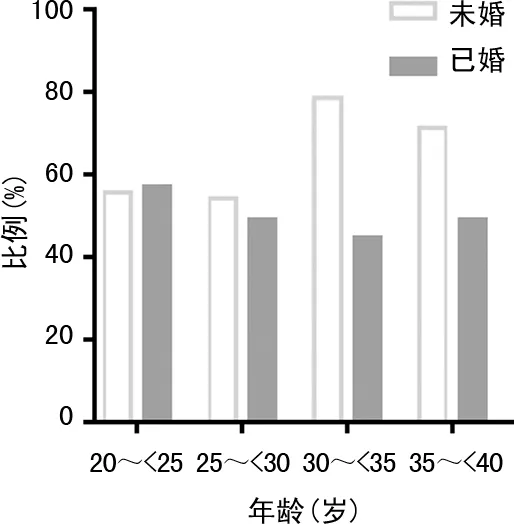
图2 不同年龄段已婚与未婚女性选择无痛人流的比例比较
3 讨 论
人流作为一种有创手术,可能会造成人流综合征、月经失调、子宫穿孔、宫颈裂伤、术后感染等并发症,不仅影响女性生殖健康,还对其心理造成伤害[5-8]。据统计,2017年我国人流数达963万人次,占同年全国计划生育手术的50.6%,并有不断增长趋势[9]。
对于有终止妊娠需求的早孕女性在以往进行手术时并未联合镇痛措施,而随着医疗水平的不断提高,无痛人流由于具有术中疼痛较轻、术后恢复快等优势被越来越多的女性所接受。但前期研究发现,无痛人流也会因麻醉药物对交感神经的抑制作用造成迷走神经紧张,产生一定的肌松作用,尤其是对子宫平滑肌的肌松作用最为明显,进而降低子宫的收缩性,可能引起术中出血量增多、需再次清宫等问题[10-11]。在本研究中,两组术中吸出组织物的量、术中出血量、术后2周内出血天数、术后2周子宫内膜厚度比较,差异均无统计学意义(P>0.05),提示芬太尼和丙泊酚静脉麻醉镇痛并不会增加术后宫腔内容物残留、出血时间延长的风险。通过分层分析发现,停经天数<50 d的观察组女性吸出组织物的量高于对照组(P<0.05),提示孕期较短的女性,选择无痛人流术后胚胎及相关组织物排出更干净,考虑可能是镇痛产生的肌松效果更便于手术操作,使负压吸宫术的效果更佳,这与韩英梅[12]的研究结果一致。
尽管无痛人流安全有效,但是目前国内外关于人流手术镇痛麻醉选择率的报道较少,2018年美国相关研究报道约21%的早孕女性选择静脉麻醉或全身麻醉下行人流手术[13]。本研究结果显示,所纳入研究对象中,实施无痛人流的有495例,占49.4%,且在<20岁及≥40岁的早孕女性中,选择常规人流的比例高于无痛人流(P<0.05)。考虑到<20岁的女性大多经济不独立,因此更偏好于选择价格较低的常规人流,而≥40岁的女性多已有过孕产史,对人流的恐惧较小,因此更倾向于选择常规人流。此外,25~<30岁、30~<35岁、35~<40岁年龄段未婚女性选择无痛人流的比例较已婚女性高(P<0.05),分析原因是未婚女性多为意外怀孕,既往多无生育史,易产生恐惧、焦虑等心理,从而多选用无痛人流的方式终止妊娠[14-15]。
综上所述,当停经天数<50 d时,无痛人流能更大程度地避免胚胎及其他妊娠组织的残留。不同临床特征的早孕女性对人流方式的选择存在差异,无痛人流有效且安全,应加强宣传,让广大育龄期女性正确认识无痛人流。
