PTX-3、CysC及IL-27检测对脓毒症患者病情诊断及预后价值研究
2022-02-10蔡宏彩恩施州土家族苗族自治州中心医院重症医学科恩施445000
蔡宏彩 (恩施州土家族苗族自治州中心医院重症医学科,恩施 445000)
脓毒症指的是一种由感染诱发的机体免疫功能紊乱从而导致机体器官功能损害性疾病。根据国外相关调查数据显示,脓毒症发病人数呈现逐年递增趋势,不仅严重影响患者生存质量,降低患者寿命期限,同时给患者家庭和社会带来沉重的经济压力和精神负担[1]。目前,我国临床研究揭示,脓毒症致死率几乎与心脏病相当,为重症医学监护室的主要疾病类型之一[2-3]。脓毒症的发生、发展过程繁琐,涉及因素复杂,总体而言,与机体早期感染病原体激活免疫系统诱发炎症因子大量释放导致系列炎症反应,同时损害线粒体、微血管以及激活凝血系统,致使患者出现器官性功能障碍有关。迄今,临床医学工作者不断尝试各种治疗手段以实现脓毒症的治疗,主要包括液体复苏、血液透析以及抗生素应用等。虽然脓毒症相关治疗手段不断先进化且起到一定疗效,但流行病学研究发现,截至目前,脓毒症存活的患者中大部分存在认知功能障碍[4]。鉴于脓毒症高发病率、相关临床症状严重、致死性强以及治疗费用昂贵等劣势,脓毒症发生、发展相关标志分子的研究与确立迫在眉睫。本研究对恩施州土家族苗族自治州中心医院2014年3月至2019年12月收治的100例脓毒症患者临床资料进行回顾性分析,旨在探讨血清穿透素-3(pentraxin-3,PTX-3)、胱抑素C(Cystatin C,CysC)及IL-27水平及其与脓毒症患者病情程度、心肌损伤及预后的相关性。
1 资料与方法
1.1 资料
1.1.1 一般资料 回顾性分析2014年3月至2019年12月于恩施州土家族苗族自治州中心医院接受诊疗的100例脓毒症患者的临床资料,根据治疗前病情严重程度分为常规组(一般脓毒症)、严重组(严重脓毒症)、休克组(脓毒症休克),依次为38、40、22例[5]。纳入标准:①符合脓毒症诊断标准[6];②年龄22~80岁;③临床病历资料齐全;④无合并其他危及生命的急症。排除标准:①合并严重肝病、自身免疫等免疫系统疾病;②妊娠期或哺乳期妇女;③入院前心跳发生骤停者或者入院24 h内死亡者。
1.1.2 仪器与试剂 MB-530酶标分析仪、日立7170型全自动生化分析仪、PTX-3试剂盒购自美国R&D公司;IL-27试剂盒购自南京建成生物科技有限公司;OLYMPUS AU640生化分析仪、CysC检测试剂购自北京利得曼生化股份有限公司;肌酸激酶同工酶(CK-MB)和肌钙蛋白Ⅰ(cTnⅠ)ELISA检测试剂盒购自美国Market公司。
1.2 方法
1.2.1 治疗方法 主要包括积极液体复苏、早期抗感染、给予血管活性药物和器官支持等对症治疗预防各种并发症等。其中预防并发症措施主要包括机械通气、镇痛镇静、血糖控制以及肾脏替代等治疗。
1.2.2 血清PTX-3、CysC及IL-27浓度检测 治疗前及治疗3 d时取所有患者空腹静脉血5 ml,将其置于抗凝管中,1 000 r/min离心10 min分离血浆,取上层血清采用ELISA检测患者血清PTX-3、CysC及IL-27。
1.2.3 心肌损伤生物标志物检测 按照1.2.2方法,采集患者治疗前及治疗3 d时空腹静脉血,采用ELISA法检测患者血清中CK-MB和cTnⅠ水平变化情况。
1.2.4 预后指标分析 主要包括ICU住院时间、机械通气时间及28 d后存活情况。
1.3 统计学方法 采用统计学软件SPSS22.0对研究数据进行分析和处理,计量资料采用±s表示,多组间比较采用方差分析,组间两两比较采用LSD-t检验法;计数资料采用率(%)描述,组间对比采用χ2检验;采用Spearman相关性分析法分析各变量之间的相关性;采用COX回归分析预后的影响因素,以P<0.05表示差异有统计学意义。
2 结果
2.1 三组患者基本资料及预后比较 常规组、严重组、休克组性别、年龄、体质量指数(BMI)比较差异无统计学意义(P>0.05),而急性心理学与慢性健康状况评分Ⅱ[7](APACHE Ⅱ)依次明显升高,ICU住院时间、机械通气时间依次明显延长,且三组间比较差异均有统计学意义(均P<0.05),三组28 d病死率比较差异无统计学意义(P>0.05)。见表1。
表1 三组患者基本资料及预后比较[±s,n(%)]Tab.1 Comparison of basic data and prognosis of three groups of patients [±s, n(%)]
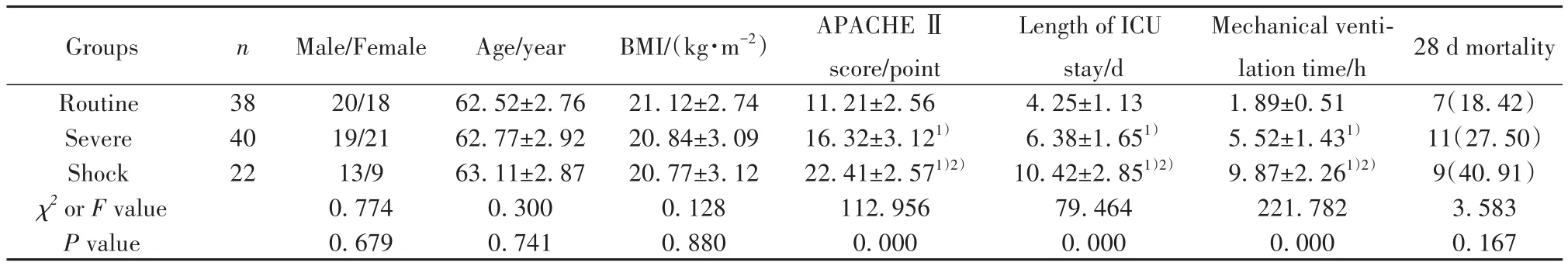
表1 三组患者基本资料及预后比较[±s,n(%)]Tab.1 Comparison of basic data and prognosis of three groups of patients [±s, n(%)]
Note:Compared with routine group, 1) P<0.05; compared with severe group, 2) P<0.05.
Groups Routine Severe Shock χ2 or F value P value n 38 40 22 Male/Female 20/18 19/21 13/9 0.774 0.679 Age/year 62.52±2.76 62.77±2.92 63.11±2.87 0.300 0.741 BMI/(kg·m-2)21.12±2.74 20.84±3.09 20.77±3.12 0.128 0.880 APACHE Ⅱscore/point 11.21±2.56 16.32±3.121)22.41±2.571)2)112.956 0.000 Length of ICU stay/d 4.25±1.13 6.38±1.651)10.42±2.851)2)79.464 0.000 Mechanical ventilation time/h 1.89±0.51 5.52±1.431)9.87±2.261)2)221.782 0.000 28 d mortality 7(18.42)11(27.50)9(40.91)3.583 0.167
2.2 三组患者PTX-3、CysC及IL-27水平比较 治疗前及治疗3 d后,三组患者PTX-3、CysC、IL-27及SOFA评分水平由低至高均依次为常规组、严重组、休克组,且三组间比较差异均有统计学意义(均P<0.05),见表2。
表2 三组患者PTX-3、CysC及IL-27水平比较(±s)Tab.2 Comparison of PTX-3, CysC and IL-27 levels in three groups of patients (±s)
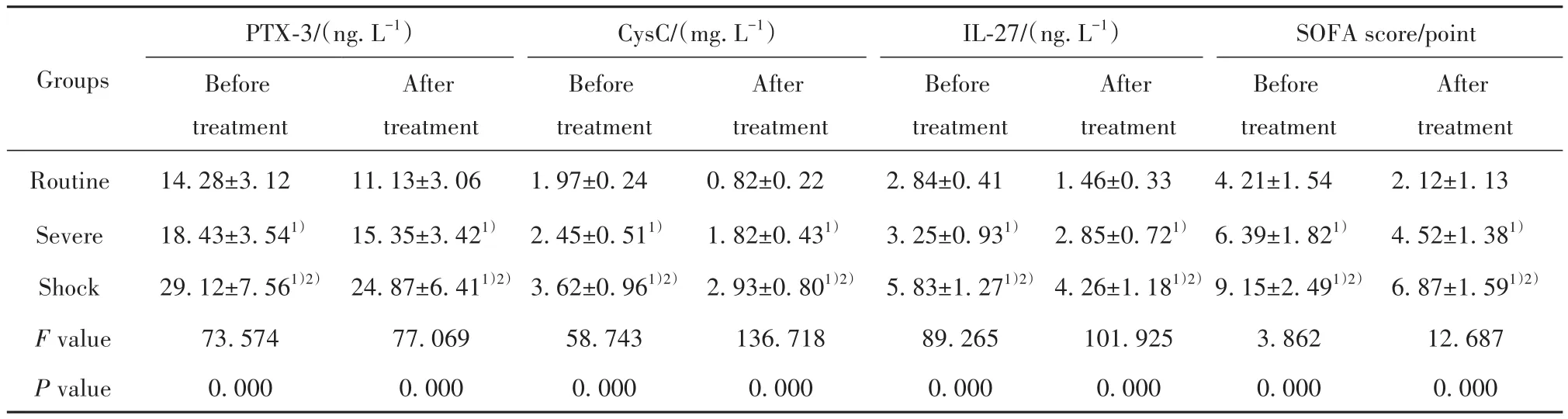
表2 三组患者PTX-3、CysC及IL-27水平比较(±s)Tab.2 Comparison of PTX-3, CysC and IL-27 levels in three groups of patients (±s)
Note:Compared with routine group, 1) P<0.05, compared with severe group, 2) P<0.05.
Groups Routine Severe Shock F value P value PTX-3/(ng.L-1)Before treatment 14.28±3.12 18.43±3.541)29.12±7.561)2)73.574 0.000 After treatment 11.13±3.06 15.35±3.421)24.87±6.411)2)77.069 0.000 CysC/(mg.L-1)Before treatment 1.97±0.24 2.45±0.511)3.62±0.961)2)58.743 0.000 After treatment 0.82±0.22 1.82±0.431)2.93±0.801)2)136.718 0.000 IL-27/(ng.L-1)Before treatment 2.84±0.41 3.25±0.931)5.83±1.271)2)89.265 0.000 After treatment 1.46±0.33 2.85±0.721)4.26±1.181)2)101.925 0.000 SOFA score/point Before treatment 4.21±1.54 6.39±1.821)9.15±2.491)2)3.862 0.000 After treatment 2.12±1.13 4.52±1.381)6.87±1.591)2)12.687 0.000
2.3 三组患者心肌损伤指标比较 治疗前及治疗3 d后,三组患者cTnⅠ、CK-MB水平由低至高均依次为常规组、严重组、休克组,且三组间比较差异均有统计学意义(均P<0.05),见表3。
表3 三组患者心肌损伤指标比较(±s)Tab.3 Comparison of myocardial injury markers among three groups of patients (±s)
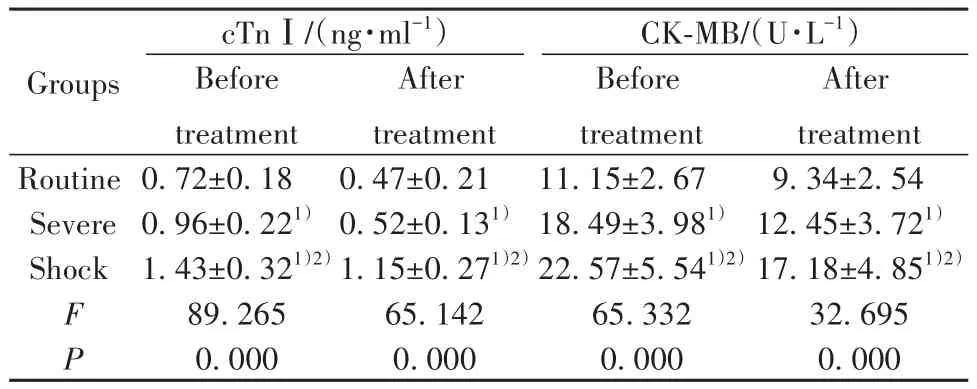
表3 三组患者心肌损伤指标比较(±s)Tab.3 Comparison of myocardial injury markers among three groups of patients (±s)
Note:Compared with routine group, 1) P<0.05; compared with severe group, 2)P<0.05.
Groups Routine Severe Shock F P cTnⅠ/(ng·ml-1)Before treatment 0.72±0.18 0.96±0.221)1.43±0.321)2)89.265 0.000 After treatment 0.47±0.21 0.52±0.131)1.15±0.271)2)65.142 0.000 CK-MB/(U·L-1)Before treatment 11.15±2.67 18.49±3.981)22.57±5.541)2)65.332 0.000 After treatment 9.34±2.54 12.45±3.721)17.18±4.851)2)32.695 0.000
2.4 血清PTX-3、CysC及IL-27水平与心肌损伤及预后的相关性分析 Spearman相关性分析显示,治疗前血清PTX-3、CysC、IL-27水平及SOFA评分与cTnⅠ、CK-MB水平均呈正相关(均P<0.05);以28 d死亡情况为因变量,以APACHE Ⅱ得分、ICU住院时间、机械通气时间及治疗前血清cTnⅠ、CK-MB、PTX-3、CysC、IL-27水平与SOFA评分为自变量,进行COX多因素回归分析,显示上述指标均是脓毒症患者预后不良的危险因素(P<0.05)。见表4、表5。
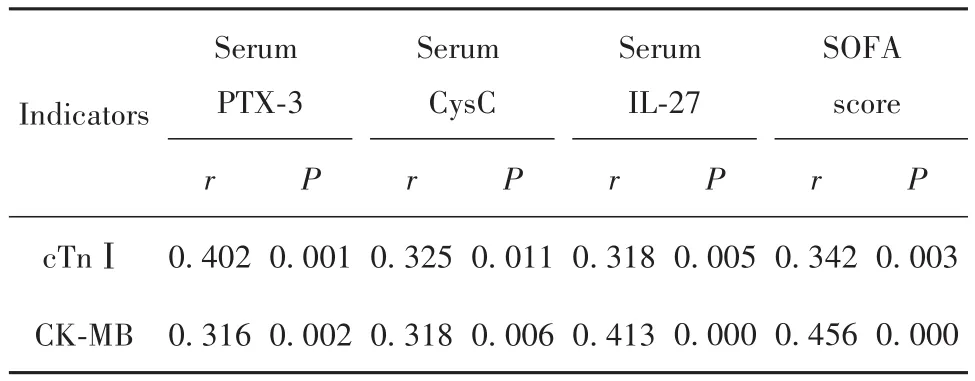
表4 血清PTX-3、CysC及IL-27水平与心肌损伤、预后指标的相关性分析Tab.4 Correlation analysis of serum PTX-3, CysC and IL-27 levels with myocardial injury and prognostic indicators
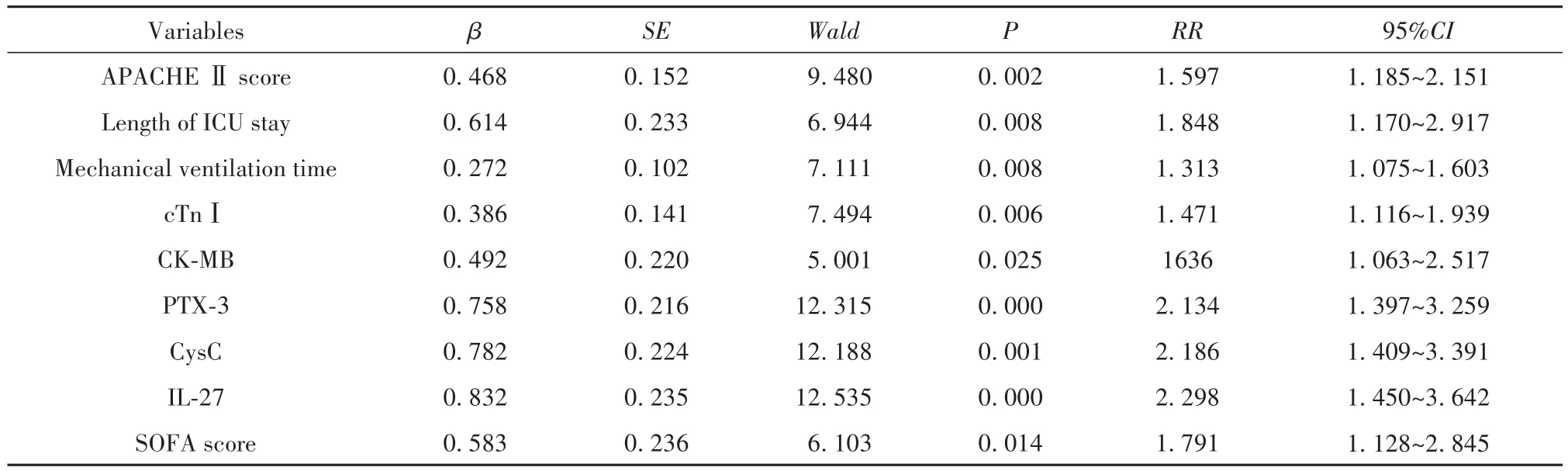
表5 28 d死亡的COX多因素分析Tab.5 Multivariate COX analysis of 28 d death
3 讨论
临床调查和相关实验研究揭示,脓毒症为一种多由创伤性感染诱发的疾病,其致病微生物包括细菌、真菌、病毒以及寄生虫等,其最典型的临床表现为持续发热、寒战、心慌气短、呼吸紧促、精神状态改变等[8]。根据脓毒症病情进展或者临床症状严重程度,脓毒症可分为三种类型:一般脓毒症、严重脓毒症、脓毒性休克,其中脓毒性休克作为最严重的类型,其病死率相对较高,患者出现循环障碍和代谢功能紊乱[9]。流行病理学研究发现,大部分脓毒症患者后期会出现全身炎症反应,其中重度创伤患者或者感染严重患者会发生脓毒血症,甚至死亡[10]。另有研究揭示,脓毒症往往会引发心脏、肾、肝、肺等多种重要器官功能性损害,诸如心肌损伤、急性肾损伤、肺水肿等各种并发症[11]。基于此,亟需寻找有效的检测指标以便早期诊断脓毒症,评估心肌损伤严重程度及预后。
脓毒症患者微循环水平血流分布异常于氧供需矛盾,严重影响患者心脏灌注与氧合,导致心脏等多器官缺氧性损伤。cTnⅠ、CK-MB是医学界广泛使用的心肌损伤生物标志分子。本研究发现,随着病情的加重,三组患者治疗前后cTnⅠ、CK-MB水平均显著升高,这表明随着患者病情加重,心肌损伤并发症发病风险相应增高。既往研究揭示,约50%的脓毒症患者后期会出现心肌损伤,如病情进一步演变为感染性休克,则致死率相关较高[12]。PTX-3是一类高度保守的正五聚体模式识别受体,为穿透素家族成员之一,主要参与调控机体的固有免疫反应、炎症反应、血管重塑以及细胞凋亡等各种生物学过程。相关研究证实,PTX-3是一种急性时相蛋白,可以有效地反映机体局部炎症反应,其灵敏度、特异度相对CRP较高[13]。另有文献报道,PTX-3与脓毒症病情变化趋势有关,可以有效提示脓毒症疾病预后[14]。本研究结果显示,随着病情的加重,三组患者治疗前后血清PTX-3水平依次显著升高,且治疗前血清PTX-3水平与cTnⅠ、CK-MB水平均呈正相关,这提示PTX-3水平与脓毒症病情严重程度关系密切,高水平表达提示重度脓毒症发病风险,且与心肌损伤有关,推测可能原因在于PTX-3可通过影响炎症反应、血管重塑而加重心肌细胞损伤。CysC是一种半胱氨酸蛋白酶抑制剂,由机体内有核细胞产生,可以帮助机体避免不必要的内源性或外源性蛋白分子水解,主要参与调控细胞内外两侧蛋白分子的水解。CysC是临床上普遍认可的衡量肾小球滤过率以及评估肾损伤的重要生物标志分子。有文献报道,CysC水平过高与重症医学感染科住院患者的心血管相关并发事件紧密相关[15]。本研究发现,随着病情的加重,三组患者治疗前后血清CysC水平依次显著升高,且治疗前血清CysC水平与cTnⅠ、CK-MB水平均呈正相关,这提示CysC水平与脓毒症病情严重程度关系密切,可以提示患者病情的进展状况,还可反映患者心肌损伤,原因可能在于CysC可反映急性肾损伤,本研究脓毒性休克组患者中CysC水平高表达提示可能并发急性肾损伤,而脓毒症患者发生急性肾损伤可加重肾脏缺血及血流动力学紊乱,诱发心肌损伤。作为一种由抗原呈递细胞分泌的细胞因子,IL-27同时具有促进炎症反应和抑制机体炎症反应双重生物学活性,主要参与调控机体抗感染性相关生物学过程[16]。本研究发现,随着病情的加重,三组患者治疗前后血清IL-27水平依次显著升高,且治疗前血清IL-27水平与cTnⅠ、CK-MB水平均呈正相关,这提示IL-27水平与脓毒症患者的病情进展及心肌损伤有关,可能原因在于脓毒症发病迅速、病情凶险,过度的炎症反应更可能导致多器官损伤甚至衰竭,包括心肌损伤[17]。相关研究发现,IL-27与多种炎症反应、自身免疫性疾病相关,诸如风湿性关节炎、哮喘等[18]。既往研究结果表明,SOFA评分可警示脓毒症患者病情严重程度及预后,广泛应用于ICU危重患者预后评估中,但与心肌损伤及预后相关性的分析研究少有,本研究结果显示,SOFA评分与cTnⅠ、CK-MB水平均呈显著正相关,且SOFA评分越高,患者预后较差,因此SOFA评分为脓毒症患者预后的不良影响因素,进一步证实SOFA评分为评估脓毒症的有效手段。此外,本研究COX多因素分析显示除了APACHE Ⅱ得分、ICU住院时间、机械通气时间常规指标外,治疗前血清cTnⅠ、CK-MB、PTX-3、CysC、IL-27水平及SOFA评分与28 d病死率密切相关,这进一步直接验证PTX-3、CysC及IL-27水平变化趋势与脓毒症预后有关,建议密切监测此类患者PTX-3、CysC及IL-27水平的变化,但影响脓毒症患者心肌功能的具体机制尚需进一步探究。
综上所述,血清PTX-3、CysC及IL-2变化趋势与脓毒症病情程度、心肌损伤紧密相关,还可用于评估预后,但对于病情复杂的脓毒症患者而言,PTX-3、CysC及IL-2水平变化还可能受到其他因素的影响,因此相关结论仍需扩大样本量及更严谨的研究进一步证实。