生物功能性修复系统应用于下颌低平牙槽嵴的修复效果初探
2022-01-10周文富
王 栋 张 红 周文富
(1.镇江市口腔医院,镇江 212002;2.南京大学医学院附属口腔医院,南京市口腔医院,南京 210000)
随着人口老龄化的加剧,临床上将面对越来越多低平的牙槽嵴,尤其是下颌低平牙槽嵴一直是临床修复的难点,容易出现固位不良、咀嚼效率低等问题,患者治疗后的满意度也较低。由于传统全口义齿修复缺乏客观、系统及标准化的流程,年轻医生不容易掌握,修复效果也往往令人不甚满意,患者常常会报怨固位不佳、咀嚼不利等,虽然种植全口义齿可以明显改善修复效果,但第四次全国口腔流行病学调查报告指出:由于费用问题、患者全身健康状况、对手术的惧怕心理以及后期维护等种种原因,相对于种植修复而言,活动义齿修复仍是大多数患者的首选修复方式[1],做一副符合功能和美学的全口义齿是每个无牙颌患者和医生共同的愿望。生物功能性修复系统[2](biofunctional prosthetic system,BPS)由义获嘉维瓦登特(Ivoclar vivadent)公司出品,遵循生物功能原则,充分利用患者口腔解剖条件来进行义齿的制作。它有一整套标准的模式化操作步骤,包括取模、咬合记录、排牙、聚合、完成和交付,每一步都有明确的执行程序,使全口义齿的修复更加系统化、程序化,便于年轻医师掌握。本研究选择10 例下颌牙槽嵴低平的无牙颌患者,分别采用BPS 和传统方法进行修复,拟初步探讨两种方法对修复效果的影响。
1 材料和方法
1.1 研究对象
在镇江市口腔医院牌湾分院门诊就诊的无牙颌患者10 例,其中男性5 例,女性5 例,年龄68~ 85 岁,平均年龄73 岁,入选标准:(1)本项目中选择的无牙颌病例下颌牙槽嵴的吸收程度均属于III 类(Atwood 和 Gawood 分类法:小刃状牙槽嵴,即牙槽嵴高度中度降低、宽度重度变 窄[3]经检查患者口颌系统基本正常,口内黏膜无严重破损,唾液量无明显异常,无口干症;(2)双侧颞颌关节无弹响疼痛,开口度正常,无偏斜;(3)经问诊,能正常对话交流,精神好,愿意配合本研究,依从性好,能按时复诊回访,并签署知情同意书。排除标准:(1)有明显反颌、对刃颌;(2)存在系带过短,明显骨突等影响义齿固位稳定功能的组织结构;(3)不具备自主行为能力和表达能力。
1.2 主要材料和仪器
硅橡胶(Ivoclar Vivadent,列支列士敦),Accu-Dent 托盘(Ivoclar Vivadent,列支列士敦),正中托盘(Ivoclar Vivadent,列支列士敦),哥特式弓描记板(Ivoclar Vivadent,列支列士敦),UTS 3D 面弓(Ivoclar Vivadent,列支列士敦),722 型分光光度仪(佑科仪器,中国),固位值测力计(艾德堡,中国)
1.3 两种制作全口义齿的方法
传统方法:首先用藻酸盐材料制取初模,根据初模制作个别托盘,用硅橡胶材料制取终模,医生做被动肌功能整塑,充分避让系带。制作蜡堤,卷舌后舔法确定颌位关系并转移到架上,交由技师制作,返回试戴后注塑完成。
BPS 法:首先采用藻酸盐材料用Accu-Dent托盘制取上颌和下颌初模,正中托盘和手调型印泥硅橡胶取得初步的垂直距离,面弓转移至架,技师制作个别托盘并安装哥特式弓,制取闭口式终印模,通过主动肌功能整塑得到边缘封闭,息止颌位法最终确定垂直距离,哥特式弓描记法确定水平颌位关系,咬合记录硅橡胶固定并面弓转移,硅橡胶印模用Cavicide 消毒液消毒后交给技师[4],排牙试戴后注塑完成(见图1)。
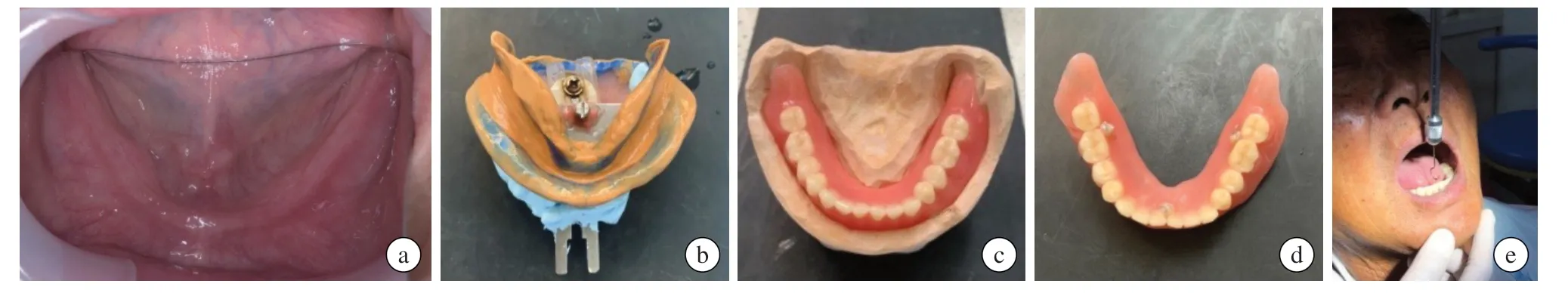
图1 典型病例照片
1.4 固位力值测定
在修复后1、3、6 个月分别记录一次。首先确定加力位置,分别位于下颌中切牙近中舌侧基托和两侧第一磨牙远中舌侧基托处,然后在每个加力位置上用复合树脂制作与平面垂直方向和斜向上60°方向的标记,将3 个不锈钢小环分别嵌入树脂标记上,光照固化后形成3 个加力点;本实验中使用的固位力测试仪能保留基托脱位时瞬即最大值,便于记录。分别测试这3 个加力点的垂直方向以及斜上方60°的脱位力值[5],每个点重复3 次,取均值记录。
1.5 咀嚼效率测定 [12]
采用722 型分光光度仪对戴牙后1、3、6 个月的咀嚼效率进行测定,嘱患者在直立有靠背椅子上静坐,秤取5 g 去皮烘培花生米放入口内咀嚼40 次不吞咽,用准备好的量杯收集口内所有的花生碎屑,并用蒸馏水稀释至1 000 mL,搅拌1 min后静置2 min,用吸管吸取上1/3 的悬浊液滴于比色皿中,设定分光光度仪上波长为590 nm,读取光度值,重复3 次取平均值。
1.6 患者满意度评分
随机选用传统全口义齿和BPS 全口义齿的戴牙顺序,两种义齿戴用1 个月后采用视觉模拟评分法(Visual Analogue Scales,VAS)分别对美观、舒适度、固位力及咀嚼能力进行评分,0 分代表无所谓满意不满意,10 分代表非常满意,调查内容见表1,分为满意(8~ 10分)、一般(6~ < 8分)和不满意(< 6分),满意率=(评分≥6 分的人数)/总人数×100%[6],根据患者的使用情况和满意程度,由患者自行选择今后要使用何种全口义齿,并记录选择该义齿的原因。

表1 全口义齿满意度调查内容
1.7 统计学分析
采用SPSS 21.0 软件统计分析本研究数据,对两种全口义齿同一时期的数据采用配对t检验方法,检验统计量为t统计量,若t统计量的P>0.05,说明差异没有统计学意义 ;反之,具有统计学意义;对于同种全口义齿不同时期的数据进行单因素方差分析,检验统计量为F 统计量,若F统计量P<0.05,说明差异具有统计学意义。
2 结果
由表2、表3 可知,在修复后1、3、6 个月,BPS 全口义齿垂直方向和斜向上60°下颌义齿固位力均高于传统全口义齿,差异具有统计学意义(P<0.05);两种全口义齿吸光度值作比较(见表4),在各个检测时期,BPS组吸光度值保持稳定,均高于传统全口义齿(P<0.05),传统全口义齿在3 个月和6 个月后吸光度值有所回升,与同时期的BPS 全口义齿的检测值无统计学差异(P>0.05);问卷调查显示(见表5),BPS组的主观满意度明显高于传统组;6 个月后,10 例患者均选用BPS全口义齿作为今后正常使用的义齿,10 位患者均表示BPS 全口义齿更舒适,不容易脱落。
表2 两组戴牙后垂直方向固位力值比较()
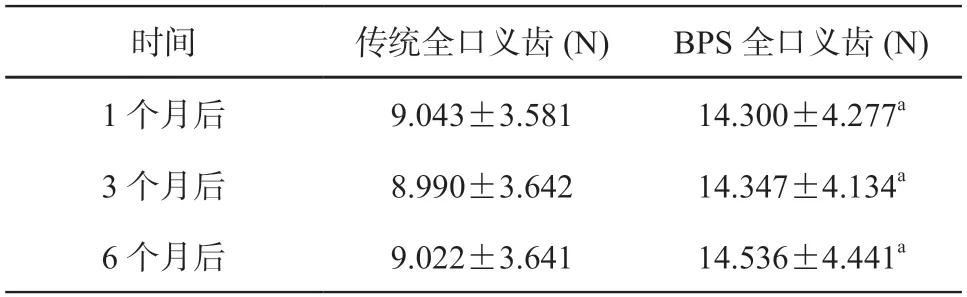
表2 两组戴牙后垂直方向固位力值比较()
注:a 与传统义齿比较,P<0.05。
表3 两组戴牙后斜向上60°固位力值比较()
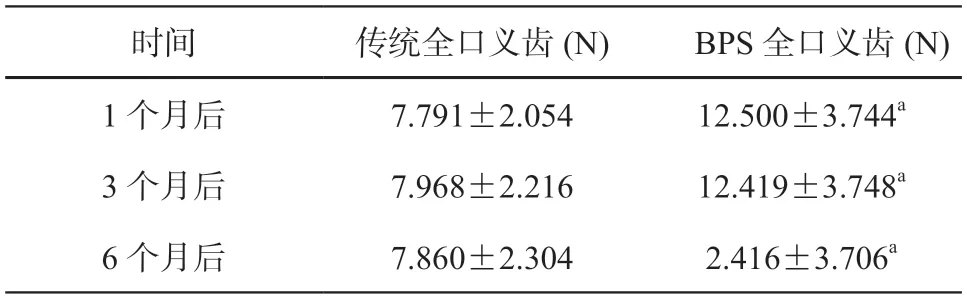
表3 两组戴牙后斜向上60°固位力值比较()
注:a 与传统全口义齿比较,P<0.05。
表4 两组戴牙后的吸光度值比较()
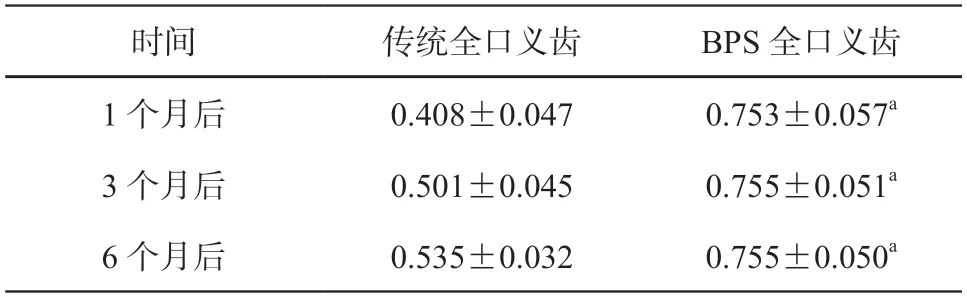
表4 两组戴牙后的吸光度值比较()
注:a 与传统全口义齿比较,P<0.05,n=10。
表5 两组戴牙后满意度评分比较(,分)

表5 两组戴牙后满意度评分比较(,分)
注:与传统全口义齿相比,*P<0.05。
3 讨论
牙槽嵴的吸收伴随无牙颌患者终身进行,随着缺牙时间的增加,牙槽嵴吸收呈小刃状甚至达到基骨水平,极大地影响全口义齿的固位和稳定,增加了全口义齿修复的难度。虽然种植修复可以大大提高此类患者的临床修复效果,但由于各种主客观条件的限制,大部分无牙颌患者仍然会选择活动式全口义齿进行修复[7]。本研究针对该类人群将传统全口义齿和BPS全口义齿应用在同一患者,从固位力、咀嚼效率和患者满意度3个方面进行分析,评价两种修复方式的临床应用效果。
按照Atwod分类,本研究中选取3类无牙颌患者,即剩余牙槽嵴吸收呈小刃状,此类患者牙槽嵴承托区范围显著缩小,常伴有系带附着水平低,接近牙槽嵴顶或与之平齐等情况,要想最大程度利用口腔现有条件,关键在于能获得精确的印模和良好的边缘封闭[8],这是全口义齿固位的基础。BPS全口义齿按照菜单式[9]的步骤,采用Accu-Dent托盘获得无压力的初印模,初印模确认的要点是达到解剖结构清晰,边缘完整,在此基础上制作个别托盘,结合患者主动闭口式肌功能整塑[10]制取终印模,能最大程度模拟患者在功能运动时的口内状况,印模边缘的形态和位置与功能运动中前庭沟的粘膜反折处基本一致,避免了边缘过长或者过短造成黏膜压痛或者固位不全,达到良好的边缘封闭效果[11]。在下颌牙槽嵴严重吸收的患者中,牙槽嵴变得低平,个别托盘放入具有流动性的硅橡胶材料后容易使印模在口内滑动,故在印模制取中要始终将托盘控制在正确的位置,直至固化;另外,在低平牙槽嵴中可动性粘膜增加,张嘴时颊侧黏膜向上移动,舌体后缩,很难获得很好的吸附力,所以有必要通过印模来提高固位,在取印模之前,先教会患者如何配合做好功能运动,再通过吞咽动作获得磨牙后垫的形态和舌后缩时舌下区的状态,由此可更好地反映低平牙槽嵴牙槽粘膜在功能运动中的可让程度,有助于义齿的固位。而传统义齿取模是由医生主导进行被动式的肌功能修整,边缘的形态完全取决于医生的经验和手法,难以获得准确的边缘形态,并且每个医生制取的印模边缘的形态都可能有所不同,特别是年轻医生需要通过大量的临床练习才能掌握,往往因修复效果不佳而倍受挫败。本研究比较了同一患者两种全口义齿的固位力,结果表明BPS全口义齿的固位力值更高(P<0.05)。
在精确印模的基础上,准确的颌位关系有利于咀嚼肌群和颞下颌关节的协调,是全口义齿成功与否的最关键因素。传统义齿采用直接咬合法来获取水平颌位关系,这需要医生的丰富经验和患者良好的配合来完成。BPS是通过哥特式弓描记法来获得上下颌之间的水平颌位关系的。与传统方法不同的是,BPS在首次就诊取初印模时可借助系统中专用的正中颌托盘获得患者初步的垂直距离,可以很方便地安装哥特式弓,节约了椅旁时间和患者就诊次数,哥特式弓法是通过患者做前伸后退、左右侧方运动时,描记针在描记板上绘制的图形可以客观地观察到下颌后退程度,提高了对水平颌位关系记录的准确性。本研究结果显示,两种全口义齿吸光度值在各个检测时期,BPS组吸光度值保持稳定,均高于传统全口义齿(P<0.05),传统全口义齿在3个月和6个月后吸光度值有所回升,与第1个月相比,差异具有统计学意义,但仍低于同时期的BPS全口义齿检测值,并具有统计学意义(P<0.05);本研究中所有病例选择哥特式顶点前大约1 mm即接近肌力闭合道终点的位置建,有研究表明,在此位置建,两侧肌肉咀嚼力平衡、肌肉和关节达到协调,咀嚼效率较高[12],并且患者可以更早地适应新义齿。而传统义齿采用直接咬合法建,最终确定的位置应位于正中关系位的前方1~ 3 mm,靠近升下颌肌群肌力闭合道的终点,能产生较大力,但由于直接咬合法因咀嚼习惯、肌肉紧张程度以及体位、环境的差异具有随机性[13],肌力不稳定,两侧同名肌收缩不对称,可能对咀嚼肌和关节造成病理性的损害,同时加快局部牙槽嵴的吸收,另一方面传统义齿的固位力不佳,影响义齿稳定,这些对咀嚼效率影响较大;而在使用一段时间后,因关节肌肉对义齿有很强的适应能力,患者可以很好地控制义齿,在口内的固位稳定性增加,从而咀嚼效率也有所提升。
在生理-心理-社会医学模式中,患者的评价是医疗服务质量评价的依据[14]。本研究显示,BPS全口义齿在患者满意度调查中舒适度、固位力、咀嚼能力均高于传统全口义齿,哥特式弓联合面弓转移出上颌平面相对髁突的位置,由此获得的颌位关系准确性更高,能让患者更快地适应,增加患者使用的信心[15]。还有BPS制作的理念与传统义齿大为不同,BPS每一步操作更具规范化、标准化,它强调义齿制作的生物功能性与系统合作性[16],只要掌握了原理和精细化、标准化的步骤,能提高无牙颌患者的修复效果,即使没有全口义齿修复经验的医生也能取出很好的印模并转移出正确客观的颌位关系交给技师制作,弥补了传统全口义齿大多数依靠操作者经验和主观判断,难以传授的不足,技师也可以客观的根据模型准确制作,增进医技沟通,优化医技合作。
4 结论
BPS能简单高效地完成全口义齿修复,在下颌低平无牙颌全口义齿修复中,能更好地利用患者口内的生理条件,准确地转移上下颌之间的位置关系,制作的全口义齿在咀嚼效率、固位力等方面均高于传统全口义齿,并能保持稳定的修复效果,易于被患者接受,值得在临床上推广应用。
