大弹簧圈技术与传统方式栓塞治疗颈内动脉-后交通动脉瘤临床效果对比分析
2021-10-28陈昱云李亚捷
曾 平,谷 震,陈 红,陈昱云,李亚捷,王 磊,吴 键,陈 旭
作者单位:671000 云南 大理大学临床医学院(曾 平);云南省第二人民医院神经外科(谷 震、陈 红、陈昱云、李亚捷、王 磊、吴 键、陈 旭)
颈内动脉-后交通动脉瘤作为第二常见颅内动脉瘤,与其他颅内动脉瘤相比更易破裂出血[1-2]。血管内介入治疗逐步成为主要治疗方式[3-4]。弹簧圈栓塞治疗动脉瘤,第1 枚“成篮”弹簧圈直径选择尤其重要,传统方式一般选择与动脉瘤直径一致或小于动脉瘤直径弹簧圈[5],但治疗费用及动脉瘤复发率高,且不适用于宽颈动脉瘤[6]。随着介入技术发展,球囊、支架辅助弹簧圈栓塞及分流技术等治疗已取得良好临床效果,但治疗费用进一步增加[7-9]。因此,降低动脉瘤复发率及手术费用是血管内介入治疗动脉瘤的趋势。大弹簧圈技术栓塞治疗指第1 枚弹簧圈直径是动脉瘤最大径的1.4~1.5 倍[10],但不超过其最小径的2 倍。本研究对比分析大弹簧圈技术与传统方式栓塞治疗颈内动脉-后交通动脉瘤的临床效果,以期对颅内动脉瘤血管内介入治疗有一定指导意义。
1 材料与方法
1.1 研究对象
收集2018年6月至2020年6月云南省第二人民医院采用弹簧圈栓塞治疗的68 例颈内动脉-后交通动脉瘤患者临床资料。纳入标准:①CTA 或DSA 确诊为颈内动脉-后交通动脉瘤,且瘤体最大径≥2.5 mm;②Hunt-Hess 分级Ⅳ级及以下;③临床和随访资料完整;④同意参与本研究并签署知情同意书。排除标准:①伴有颅内其他部位动脉瘤或脑血管畸形;②多发性颈内动脉-后交通动脉瘤;③有重要器官严重疾病。根据手术方法不同,将患者分为实验组和对照组,每组各34 例。实验组男12 例,女22 例,大弹簧圈技术行单纯弹簧圈或支架辅助弹簧圈栓塞治疗;对照组男15 例,女19 例,传统方式行单纯弹簧圈或支架辅助弹簧圈栓塞治疗。本研究已获得医院伦理委员会批准。
1.2 手术方法
术前患者均完善动脉瘤特征评估。未破裂宽颈动脉瘤患者术前3 d 口服阿司匹林片(100 mg/d)和氯吡格雷片(75 mg/d)。全身麻醉成功后,予以肝素化,Seldinger 技术穿刺股动脉,行全脑血管造影和三维重建,选取清晰展示填塞动脉瘤体的角度,路图和微导丝辅助下将塑形好的微导管送入瘤体,微导管头端位于瘤体内距瘤颈约1/3 处;根据动脉瘤大小、瘤颈情况选用弹簧圈,对宽颈动脉瘤必要时采用支架辅助栓塞,其中实验组第1 枚弹簧圈直径是动脉瘤最大径1.4~1.5 倍,但不超过动脉瘤最小径2 倍,对照组第1 枚弹簧圈直径等于或小于动脉瘤最大径;每枚弹簧圈栓塞后即刻造影观察瘤体显影情况,尽可能致密填塞动脉瘤,直至瘤体不显影或不能再填入弹簧圈。
破裂宽颈动脉瘤患者支架释放前4~5 min 及术后1 d 静脉推注替罗非班注射液。所有支架辅助弹簧圈栓塞患者术后口服氯吡格雷片(75 mg/d),3 个月后停药,口服阿司匹林片(100 mg/d),6 个月后随访复查脑血管造影后酌情停药。
1.3 观察指标
记录两组患者一般临床资料,包括性别、年龄、基础疾病(高血压、糖尿病、高血脂)、吸烟史、饮酒史、Hunt-Hess 分级、宽颈动脉瘤数、动脉瘤大小(对于形状不规则动脉瘤,如由母囊及子囊构成的分叶状动脉瘤,只测量母囊大小)、弹簧圈用量、弹簧圈费用、弹簧圈填塞密度、Raymond-Roy 分级以及手术并发症。假设弹簧圈团形态为类圆柱体,动脉瘤形态为球体,弹簧圈填塞密度=100%×(弹簧圈总体积/瘤腔体积),弹簧圈总体积=π×(弹簧圈直径/2)2×弹簧圈长度×弹簧圈数量,瘤腔体积=2/3×π×长×宽×高。
出院时采用Glasgow 预后量表(GOS)评分(4~5 分,恢复良好;1~3 分,恢复不良)评估术后恢复情况,术后6 个月随访GOS 评分(4~5 分,预后良好;1~3 分,预后不良)评估预后情况。
1.4 统计学方法
2 结果
实验组与对照组一般临床资料比较,差异无统计学意义(P>0.05),见表1~3;术后即刻Raymond-Roy分级、弹簧圈填塞密度、弹簧圈用量及其费用比较,实验组均优于对照组(P<0.05),见表4、5;支架辅助弹簧圈栓塞治疗例数、手术并发症比较,差异无统计学意义(P>0.05),见表4、6。
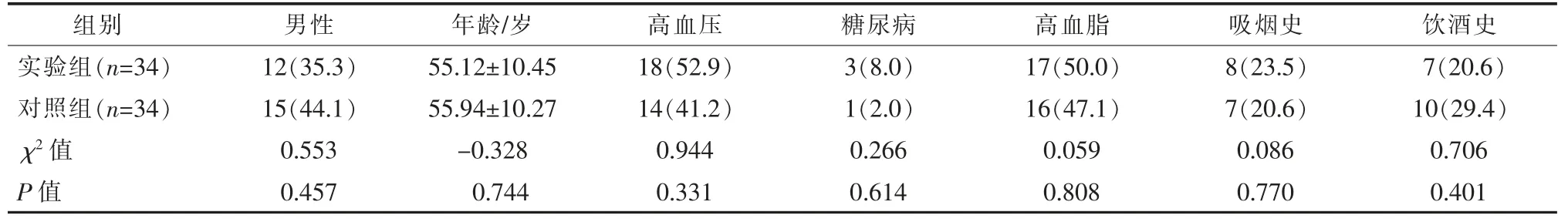
表1 两组患者一般情况比较 n(%)
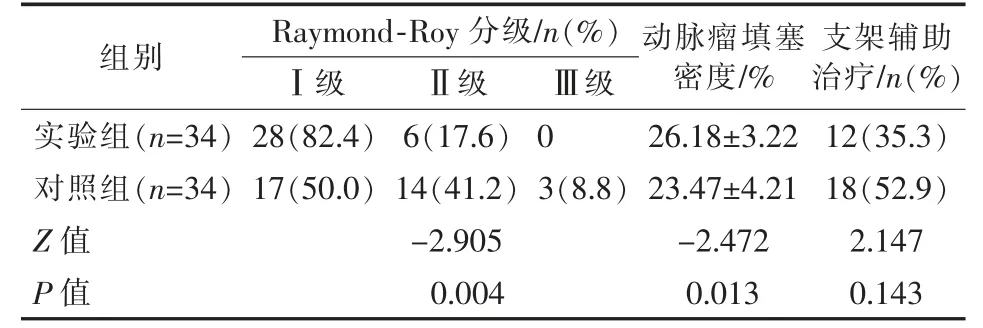
表4 两组患者Raymond-Roy 分级、动脉瘤填塞密度、支架辅助治疗比较
实验组、对照组出院时GOS 评分比较,恢复良好率分别为91.2%、85.3%(P>0.05);术后6 个月随访GOS 评分比较,预后良好率分别为97.1%、88.2%(P>0.05);术后6~12 个月动脉瘤复发情况比较,复发率分别为2.9%、26.5%(P<0.05),见表7。
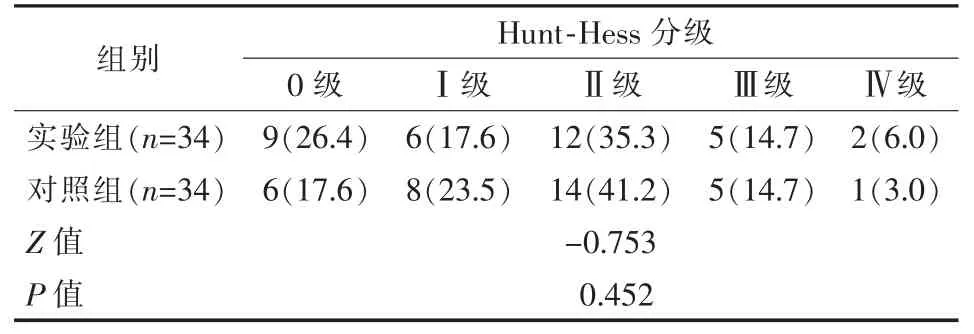
表2 两组患者Hunt-Hess 分级比较n(%)

表3 两组患者动脉瘤大小和宽颈动脉瘤数量比较
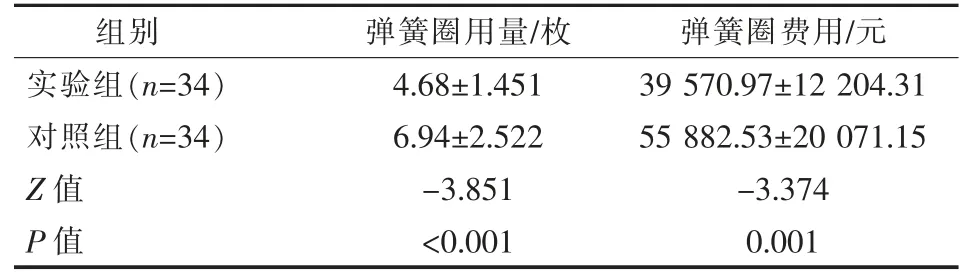
表5 两组患者弹簧圈用量及其费用比较
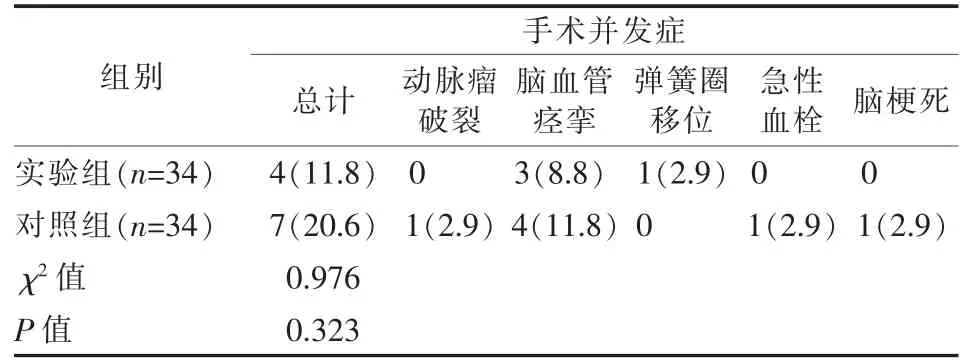
表6 两组患者手术并发症比较n(%)
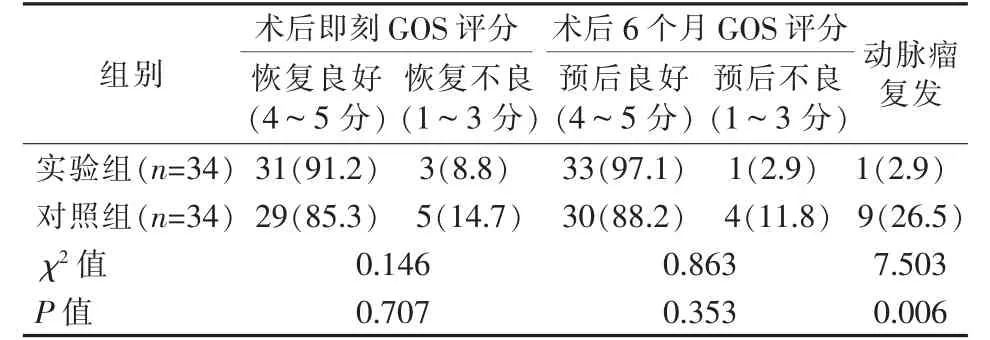
表7 两组患者术后GOS 评分及动脉瘤复发情况比较 n(%)
3 讨论
颈内动脉-后交通动脉瘤指位于颈内动脉与后交通动脉分叉部或累及后交通的动脉瘤,一旦破裂可导致蛛网膜下腔出血,预后较差[11-12]。自国际蛛网膜下腔出血动脉瘤试验研究(ISAT)结果发表以来,颅内动脉瘤治疗已从开颅手术夹闭转向血管内介入治疗[13-14]。本研究选取的研究对象均为颈内动脉-后交通动脉瘤患者,避免了因动脉瘤部位差异导致的研究偏倚。目前弹簧圈栓塞技术主要是俄罗斯套娃技术,根据动脉瘤大小,依次从大到小填入弹簧圈,一般第1 个弹簧圈直径约等于动脉瘤直径[15-17],存在的主要缺点是复发率高[18]。Raymond 等[19]报道颅内动脉瘤弹簧圈栓塞治疗后复发率为33.6%。近期有研究表明颈内动脉-后交通动脉瘤经弹簧圈栓塞治疗后复发率为25.5%[20]。本研究中患者经传统方式治疗后的复发率为26.5%。本研究采用大弹簧圈技术栓塞治疗颈内动脉- 后交通动脉瘤,患者术中均未出现动脉瘤破裂,术后6~12 个月随访复发率仅为2.9%,与传统栓塞方式治疗后复发率26.5%相比,有效降低了复发率。
术后动脉瘤残留、动脉瘤填充密度是动脉瘤复发的重要因素[21]。有研究表明宽颈动脉瘤、颈部残留动脉瘤具有高复发率[22-23]。Park 等[24]回顾性分析264 例瘤体直径大于8 mm 颅内动脉瘤后也得出同样结论。原因可能与宽颈动脉瘤颈部金属覆盖率低及不易内皮化有关,而颈部残留动脉瘤不断有持续的动脉血流进入残留动脉瘤颈部,不仅阻碍其内皮化,而且导致弹簧圈压缩[15,25-27]。有研究表明弹簧圈随着时间推移,会被压缩或向动脉瘤腔深部迁移,导致动脉瘤复发,因此增加动脉瘤填充密度可有效降低动脉瘤复发率[28-30]。Satoh 等[31]研究认为弹簧圈栓塞治疗动脉瘤填充密度高于25%时,弹簧圈不易被压缩,而填充密度低于21%时弹簧圈压缩可能性大。本研究采用大弹簧圈技术栓塞治疗动脉瘤,第1枚弹簧圈直径一般是动脉瘤最大径的1.4~1.5 倍,对动脉瘤壁产生一定的张力,在动脉瘤内稳定成篮,降低了弹簧圈脱出风险,相对增加瘤体的填塞空间,促进瘤体内血栓形成,进而提高动脉瘤栓塞密度;同时可在动脉瘤颈部形成密实的网状结构,对瘤颈产生良好的塑形作用,增加颈部金属覆盖率,有效抵抗血流对动脉瘤颈部的冲击。
弹簧圈是颅内动脉瘤的主要治疗材料,临床疗效值得肯定。然而其手术费用高,尤其是大的动脉瘤需填塞更多弹簧圈,加重了患者经济负担。Vanzin 等[32]回顾分析952 例动脉瘤最长径与弹簧圈数量关系,得出动脉瘤大小可用于预测术中弹簧圈数量:每毫米直径1 枚弹簧圈。本研究中应用大弹簧圈技术治疗患者动脉瘤瘤体最长径平均为6.12 mm,每一动脉瘤平均栓塞弹簧圈数为4.68枚,每毫米直径仅栓塞0.76 枚弹簧圈,降低了使用量。同时大弹簧圈技术治疗动脉瘤,第1 枚弹簧圈即可达到一定程度的栓塞密度,可减少后续弹簧圈数目,大大降低手术费用,患者经济压力一定程度上得以缓解。
综上所述,大弹簧圈技术栓塞治疗颈内动脉-后交通动脉瘤安全有效,与传统方式相比,可提高动脉瘤栓塞密度和治愈率、降低动脉瘤复发率、减少弹簧圈用量及其费用。本研究针对颈内动脉-后交通动脉瘤进行回顾性分析,其结论是否可推广到颅内其他部位动脉瘤,尚需进一步研究证实。
