经鼻高流量湿化氧疗与持续气道正压通气治疗新生儿肺炎的对比分析
2021-09-02洪杰旋
洪杰旋
(中信惠州医院儿科,广东 惠州 516006)
新生儿肺炎多是由于新生儿在宫内、分娩过程中或出生后吸入胎粪、羊水等异物,或在出生前后受到细菌、病毒等病原体的感染,进而发生肺部炎症病理性改变,其是新生儿死亡原因的第5位[1]。目前,国内对于新生儿肺炎多以对症治疗并改善患儿呼吸情况为主,经鼻持续气道正压通气是常见的通气方式,多用于儿科,能够有效保证患儿吸入气体温度、湿度的稳定性,并增加功能残气量,促使萎陷肺泡复张,改善患儿通气情况,但经鼻持续气道正压通气呼吸易导致肺泡过度膨胀以致破裂,出现气漏现象[2]。经鼻高流量湿化氧疗主要使用无须密封的鼻塞导管输送一定氧浓度的空氧混合高流量气体,不仅能够有效增加肺泡通气量,提升通气效率,且舒适度更佳[3]。本研究旨在对比经鼻高流量湿化氧疗与持续气道正压通气治疗新生儿肺炎的效果,现报道如下。
1 资料与方法
1.1 一般资料 选取中信惠州医院2018年1月至2021年1月收治的58例新生儿肺炎患儿,使用随机数字表法分为对照组(29例)与治疗组(29例)。对照组中男患儿15例,女患儿14例;胎龄33~40周,平均(36.42±1.23)周;其中早产儿13例,足月儿16例;出生体质量1.8~3.0 kg,平均(2.36±0.37) kg。治疗组中男患儿14例,女患儿15例;胎龄34~40周,平均(36.22±1.03)周;其中早产儿12例,足月儿17例;出生体质量1.8~3.0 kg,平均(2.38±0.39) kg。两组患儿一般资料经比较,差异无统计学意义(P > 0.05),组间具有可比性。诊断标准:参照《诸福棠实用儿科学》[4]中的相关诊断标准。纳入标准:符合上述诊断标准者;日龄≤ 28 d者;伴有不同程度的呼吸衰竭者等。排除标准:24 h内呼吸暂停次数≥ 6次者;合并有重要器官先天性功能障碍者;先天畸形或残缺者;免疫功能缺陷者等。本研究经院内医学伦理委员会审核批准,入组患儿法定监护人均签署知情同意书。
1.2 方法 两组患儿入院后在保持呼吸道通畅的情况下均接受常规治疗,包括营养支持,维持水、电解质平衡及化痰平喘等对症治疗[5]。对照组患儿进行经鼻持续气道正压通气治疗,呼吸机参数设定:流量为6~8 L/min;呼气末正压参数为5~7 cm H2O(1 cm H2O=0.098 kPa);吸入氧浓度为30%~40%。治疗组患儿进行经鼻高流量湿化氧疗,医护人员根据患儿鼻孔、鼻间距及体质量等参数选择鼻塞导管及鼻塞,使用空氧混合仪、配套湿化器以及专用呼吸管路对患儿进行氧疗,参数设定:湿化气体温度为37℃;氧流量为2~10 L/min;吸入氧浓度为30%~40%。医护人员根据患儿治疗期间的临床表现随时调整呼吸机参数,将动脉血氧饱和度(SpO2)维持在88%~95%;动脉血二氧化碳分压(PaCO2)维持在 40~55 mm Hg(1 mm Hg=0.133 kPa);动脉血氧分压(PaO2)维持在50~80 mm Hg;pH值维持在7.2~7.4。当患儿吸入气体氧浓度≤ 30%、呼气末正压降至2~3 cm H2O,血氧饱和度 > 95%,待血气分析指标基本正常时,稳定12~24 h后改为鼻导管吸氧,并于治疗后持续观察7 d。
1.3 观察指标 ①对比两组患儿治疗前与治疗后24 h临床症状改善情况。包括心率(HR)、呼吸频率(RR)及新生儿危重病例评分[6],危重病例评分总分100分,得分越高代表患儿症状越轻。②对比两组患儿治疗前与治疗后24 h血气指标水平。取两组患儿治疗前后桡动脉血3 mL,使用血气分析仪检测PaO2、PaCO2水平,并计算动脉/肺泡氧分压比值(a/APO2)。③对比两组患儿治疗前与治疗后24 h炎性因子水平。取两组患儿空腹静脉血约3 mL,以3 000 r/min的转速离心5 min取血清,以酶联免疫吸附实验法检测血清白介素 -6(IL-6)水平,使用免疫比浊法检测血清C- 反应蛋白(CRP)水平,使用电化学发光法检测血清降钙素原(PCT)水平。③统计两组患儿治疗后并发症发生情况,包括喂养不耐受、鼻部压疮、气胸。
1.4 统计学方法 采用SPSS 22.0统计软件分析数据,以[ 例(%)]表示计数资料,行χ2检验;以(±s )表示计量资料,行t检验。以P < 0.05为差异有统计学意义。
2 结果
2.1 临床症状改善情况 与治疗前比,治疗后24 h两组患儿HR、RR水平均显著降低,且治疗组显著低于对照组;治疗后24 h治疗组患儿新生儿危重病例评分显著高于治疗前,且显著高于对照组,差异均有统计学意义(均P < 0.05),见表 1。
表1 两组患儿临床症状改善情况比较( ±s )
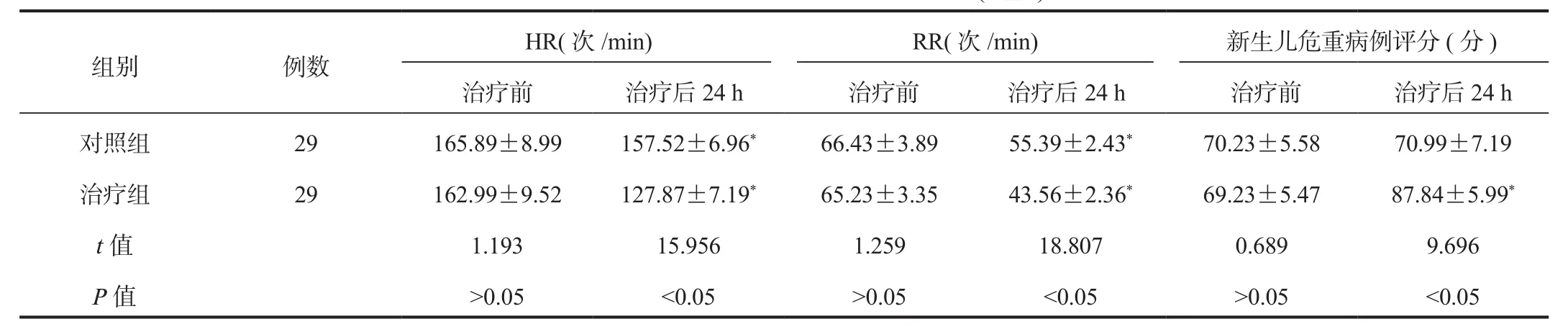
表1 两组患儿临床症状改善情况比较( ±s )
注:与治疗前比,*P < 0.05。HR:心率;RR:呼吸频率。
HR(次/min) RR(次/min) 新生儿危重病例评分(分)治疗前 治疗后24 h 治疗前 治疗后24 h 治疗前 治疗后24 h对照组 29 165.89±8.99 157.52±6.96* 66.43±3.89 55.39±2.43* 70.23±5.58 70.99±7.19治疗组 29 162.99±9.52 127.87±7.19* 65.23±3.35 43.56±2.36* 69.23±5.47 87.84±5.99*t值 1.193 15.956 1.259 18.807 0.689 9.696 P值 >0.05 <0.05 >0.05 <0.05 >0.05 <0.05组别 例数
2.2 血气指标 与治疗前比,治疗后24 h两组患儿PaO2、a/APO2水平均显著升高,且治疗组显著高于对照组;治疗后24 h两组患儿PaCO2水平均显著降低,且治疗组显著低于对照组,差异均有统计学意义(均P < 0.05),见表2。
表2 两组患儿血气指标比较( ±s , mm Hg)

表2 两组患儿血气指标比较( ±s , mm Hg)
注:与治疗前比,*P < 0.05。PaO2:动脉血氧分压;a/APO2:动脉/肺泡氧分压;PaCO2:动脉二氧化碳分压。1 mm Hg=0.133 kPa。
PaCO2治疗前 治疗后24 h 治疗前 治疗后24 h 治疗前 治疗后24 h对照组 29 51.35±8.32 80.19±8.43* 0.12±0.02 0.23±0.02* 58.82±7.68 43.63±7.74*治疗组 29 51.33±8.30 86.70±8.52* 0.11±0.02 0.34±0.02* 58.80±7.66 36.33±7.72*t值 0.009 2.925 1.904 20.943 0.010 3.596 P值 >0.05 <0.05 >0.05 <0.05 >0.05 <0.05 PaO2a/APO2组别 例数
2.3 炎性因子 与治疗前比,治疗后24 h两组患儿血清IL-6、CRP、PCT水平均显著降低,且治疗组显著低于对照组,差异均有统计学意义(均P < 0.05),见表3。
表3 两组患儿炎性因子指标比较( ±s )
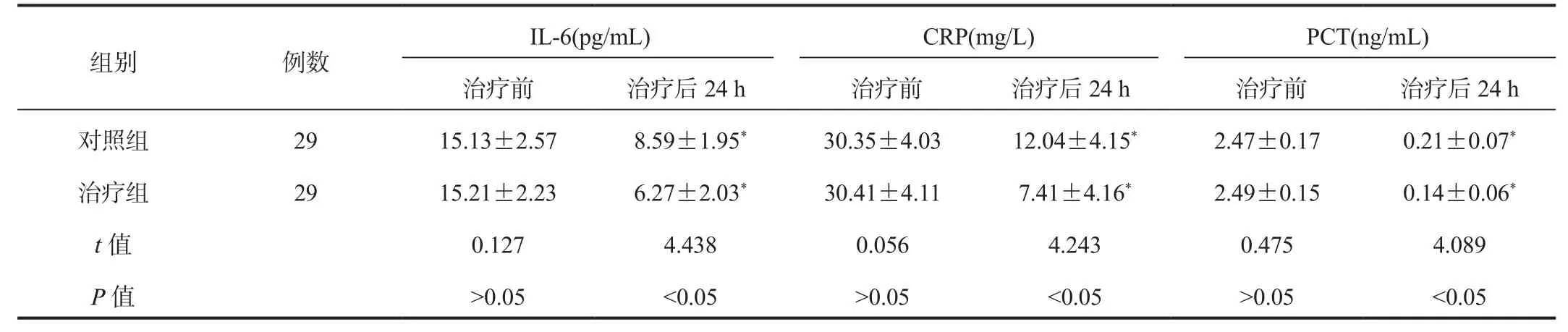
表3 两组患儿炎性因子指标比较( ±s )
注:与治疗前比,*P < 0.05。IL-6:白介素 -6,CRP:C- 反应蛋白;PCT:降钙素原。
IL-6(pg/mL) CRP(mg/L) PCT(ng/mL)治疗前 治疗后24 h 治疗前 治疗后24 h 治疗前 治疗后24 h对照组 29 15.13±2.57 8.59±1.95* 30.35±4.03 12.04±4.15* 2.47±0.17 0.21±0.07*治疗组 29 15.21±2.23 6.27±2.03* 30.41±4.11 7.41±4.16* 2.49±0.15 0.14±0.06*t值 0.127 4.438 0.056 4.243 0.475 4.089 P值 >0.05 <0.05 >0.05 <0.05 >0.05 <0.05组别 例数
2.4 并发症 治疗组患儿并发症总发生率显著低于对照组,差异有统计学意义(P < 0.05),见表4。
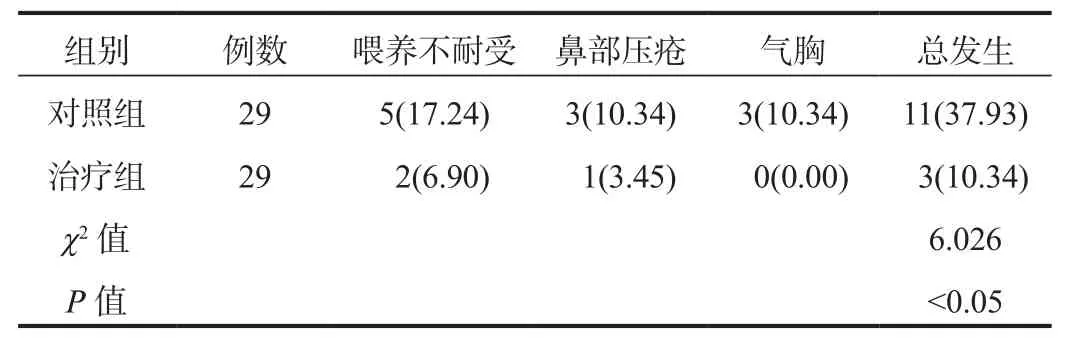
表4 两组患儿并发症发生率比较[ 例(%)]
3 讨论
肺炎是新生儿时期最常见的一种呼吸道疾病,发病率较高,根据病因可分为吸入性肺炎与感染性肺炎,患儿临床多表现为呼吸困难、发热、反应差等,严重危及患儿的生命安全。经鼻持续气道正压通气具备特殊的加热管道系统,能够使患儿吸入气体的温度、湿度最大限度地接近新生儿呼吸道的生理要求,并扩张肺泡,避免肺泡塌陷,减小呼吸道阻力,减少呼吸做功,并稳定胸廓支架,提高膈肌的呼吸功效,有效增加患儿呼吸驱动力,恢复自主呼吸节律,但长期固定容易导致患儿鼻部出现局部压迫性坏死,且容易在治疗期间吞入空气造成腹胀,引发喂养不耐受等现象[7]。
经鼻高流量湿化氧疗作为一种无创呼吸的治疗方法,其可提供具有相对恒定吸氧浓度、温度及湿度的高流量吸入气体,有效改善机体氧合指数,使机体器官组织得到足够氧气;同时,其可保护患儿黏液纤毛的转运功能,从而维持患儿气道通畅,改善其呼吸症状,缩短治疗时间,减少鼻部压疮及相关并发症的发生[8]。本研究结果显示,治疗后24 h治疗组患儿HR、RR、PaCO2水平均显著低于对照组,新生儿危重病例评分及PaO2、a/APO2水平均显著高于对照组,并发症总发生率显著低于对照组,表明经鼻高流量湿化氧疗能有效改善肺炎患儿机体血气水平,降低并发症发生率,安全性较高。
IL-6作为活化的T细胞和成纤维细胞产生的淋巴因子,不仅可调节多种细胞的生长与分化,还具有调节免疫应答的功能,该指标水平升高可促进新生儿肺炎患儿病情进一步发展;CRP不仅能够加强吞噬细胞的吞噬作用,同时还可清除入侵机体组织的病原微生物,该指标水平升高代表新生儿肺炎患儿机体受到感染程度;PCT是血清降钙素的前肽物质,能够有效反映严重细菌感染等疾病病情发展,该指标水平升高代表新生儿肺炎患儿炎症反应加重。经鼻高流量湿化氧疗能够调节吸气流速,满足患儿机体所需,且能够对气体进行加温、加湿,在有效减少吸气阻力的同时,减少呼吸做功,并改善呼吸道黏膜清除功能,对气道形成保护作用,从而抑制呼吸系统炎性因子的释放[9-10]。本研究结果显示,治疗后24 h治疗组患儿血清IL-6、CRP、PCT水平均显著低于对照组,表明经鼻高流量湿化氧疗能有效降低新生儿肺炎患儿血清炎性因子水平,改善临床症状,促进病情好转。
综上,经鼻高流量湿化氧疗能有效改善肺炎患儿机体血气水平,同时可抑制血清炎性因子的释放,降低并发症发生率,具有较高的安全性,值得临床推广与应用。
