行为干预随访方案在轻中度阻塞性睡眠呼吸暂停低通气综合征患者中的应用
2021-07-29李佳祺
李佳祺
(中南大学湘雅医院, 湖南 长沙 410008)
阻塞性睡眠呼吸暂停低通气综合征(OSAHS)是指睡眠期间反复出现的短暂、 可逆的上呼吸道狭窄或阻塞导致呼吸暂停、睡眠片断化和低氧血症,从而引起心血管、神经、内分泌、代谢等全身各个系统及器官损害的疾病[1-2]。 患者可表现为日间嗜睡、夜间低氧血症、 反复睡眠暂停、 睡眠中响亮打鼾声等。OSAHS 是潜在的致死性的睡眠呼吸疾病。国外研究显示,几乎五分之一以上的成年人受其影响[3]。 我国OSAHS 患病率约4%。随着肥胖人群的不断增加,患病率呈上升趋势[4]。 OSAHS 临床上目前还没有疗效确切的治疗药物。治疗手段仍以非手术治疗为主,其中行为干预治疗适用于几乎所有的OSAHS 患者,特别是轻中度OSAHS 患者的一线疗法[5]。 行为干预治疗主要是从患者日常生活习惯,比如戒烟、减肥、运动、睡眠等进行多方面的指导。在规范化治疗的基础上给予患者个性化的行为干预, 促使其主动调整日常生活方式,改变不良生活习惯,提高患者自我管理能力,可减轻相关症状、疾病好转[6-7]。 本文通过对轻中度OSAHS 患进行系统的健康行为干预。 效果满意。 现报告如下。
1 对象与方法
1.1 研究对象 选取 2018 年 1 月至 2019 年 4 月长沙市某三甲医院在门诊因OSAHS 就诊或呼吸内科的112 例轻中度OSAHS 住院患者。 纳入标准:①符合《阻塞性睡眠呼吸暂停低通气综合征诊治指南(2011 年修订版)》[8]诊断的、初发的轻中度 OSAHS 患者(5≤AHI 呼吸暂停低通气指数≤30 次/小时);②能使用普通话正常交流;③患者知情同意,自愿参与本研究。 排除标准:①合并有严重身心疾病者;②中途退出或失访的患者。 按照随机数字表法对研究对象进行编号,患者入组时随机抽取号码,奇数进入干预组,偶数进入对照组。其中有3 例因转科中途退出研究,8 例在出院后随访失联,最终共101 例患者进入本研究。 对照组 52 例,男 43 例,女 9 例。 文化程度:小学及以下28 例,初中10 例,高中及中专6 例,大专、本科及以上 8 例;平均年龄(42.64±4.85)岁,平均体质量指数(27.12±4.65)kg/m2。 干预组 49 例,男43 例,女6 例。文化程度:小学及以下25 例,初中12例,高中及中专6 例,大专、本科及以上6 例;平均年龄(43.51±3.17)岁,平均体质量指数(26.74±5.23)kg/m2。两组性别(χ2=0.511,P=0.475)、文化程度(χ2=0.549,P=0.908)、年龄(t=1.073,P=0.286)、体质量指数(t=0.386,P=0.700)比较差异无统计学意义,具有可比性。 本研究经医院伦理委员会审查通过。
1.2 方法
1.2.1 对照组 对照组患者给予呼吸科常规护理。包括病情观察、心理护理、基础护理及个体化的疾病相关护理及健康宣教等。 出院时给予个性化的出院指导及健康宣教。 定期随访。
1.2.2 干预组 对干预组患者实施24 周的行为干预随访方案。 患者出院前1 天由研究小组成员与患者建立微信或者电话联系方式。干预内容包括:①建立随访档案, 从信息系统中获取患者的一般资料。 性别、年龄、联系方式、家庭住址、文化程度、经济状况和既往病史等,研究小组成员定期进行更新和管理。②责任护士通过和患者沟通和查阅病例了解患者存在OSAHS 的不良生活习惯,告知患者尽量避免烟酒和睡前进食含咖啡因的食物或饮品。 向患者及家属讲解OSAHS 的疾病知识, 包括OSAHS 的临床症状、对患者日常生活的影响及行为治疗的效果等。采取集中讲课的方法,每次讲解20~30 分钟,以提高患者的治疗依从性。 ③护理人员帮助患者制定个性化的饮食及日常行为计划。嘱患者采用极低热量饮食(VLCD) 法[9]。 保证每日基础能量的前提下,控制其他食品和饮料等的摄入。帮助患者减轻身体负担。饮食结构中碳水化合物占总热量50%~60%,脂肪等不超总热量30%。 烹调过程中尽量使用植物油,且用量每天少于15 g;蛋白质建议占总热量 10%~15%;蔬菜每天大约 1~1.5 kg,饮水≥1 800 mL/d。 热量摄入按 2:2:1 平均分配在每日三餐中。 ④建议患者每天维持中等强度的有氧运动。 中等强度运动的概念是每次运动时心率在根据年龄预测的最大心率的60%~85%之间,即 100~120 次/分钟。 运动以有氧运动为主。包括快步走、骑自行车、游泳等。其中快步走最适宜。每周活动不少于3 次,每次30~45 分钟。建议患者佩戴运动手环等帮助记录。 ⑤给患者放发睡眠背心帮助患者保障侧卧位睡眠: 睡眠背心的制作简单, 在背心背部和海绵三角枕的两面缝制可粘合的魔术贴。 患者可以根据自己的习惯选择左侧卧位或右侧卧位。监测发现,侧卧位有助于改善气道的阻塞症状,改善OSAHS 患者睡眠呼吸暂停的情况及缓解缺氧。 向患者讲解睡觉时枕头垫高30~45°。 采用舒适的卧位,并借助睡眠背心保持侧卧位,尽量减少睡眠过程中的仰卧位时间。与患者建立微信联系,定期打电话或微信对患者进行随访, 问询以上健康行为干预计划的落实情况及遇到的困惑, 根据个体情况对患者进行进一步指导, 并通过微信发送相关学习资料。
1.3 评价指标
1.3.1 多导睡眠仪睡眠监测参数 多导睡眠图被认为是诊断OSAHS 的“金标准”[8]。 分别于患者出院前和出院后6 个月进行监测。主要参数包括:睡眠呼吸暂停低通气指数(apnea hypopnea index,AHI)、鼾声指数、血氧饱和度<90%时间占总睡眠时间的比例和夜间最低 SpO2(%)。
1.3.2 Epworth 的日间嗜睡量表 本研究参考彭莉莉等[9]汉化的嗜睡量表对本组患者白天的嗜睡程度进行评价。该量表包含8 个条目,分别用于评价日常生活中某种情况下犯困或打瞌睡的可能性。量表总分为每项分数相加之和,总分 0~24 分。 得分 0~6 分为正常,7~12 分为轻度嗜睡,13~18 分为重度嗜睡,≥19 分为严重嗜睡。 得分越高,表明嗜睡程度越严重。 该量表总的克伦巴赫系数为0.814;ESS 总分重测信度为0.679, 表中各项条目信度为0.473~0.698(P<0.01);分半信度 r=0.817(P<0.01)[9]。
1.3.3 睡眠呼吸暂停生活质量指数(the Calgary sleep apnea quality of life index,SAQLI) 量表 该量表为OSAHS 患者生活质量的特异性评价工具,由香港大学Wendy[10]汉化,问卷包括日常生活、社交活动、情绪、症状4 个维度,共35 个条目。问卷每个条目包括7 个选项,从非常大量,大量,中等至大量,中等,少量至中等,少量到完全没有分别记1~7 分。各条目总分除以各自条目总数,即每部分得分;总分为各部分分值相加后除以4,问卷得分越高,说明患者生活质量越好。 Cronbach’s α 系数在 0.88~0.92,重测信度系数为0.92[11]。 开始干预前及干预24 周后在研究者指导下由患者独立完成问卷填写。 问卷现场发放和回收,由研究小组成员检查并回收问卷。
1.4 统计学方法 采用SPSS 20.0 统计软件对所得数据进行分析,计量资料采用表示,组间比较应用t 检验,P<0.05 为差异有统计学意义。
2 结果
2.1 干预前后两组患者多导睡眠仪睡眠监测参数比较 干预组患者AHI(次/小时)、鼾声指数、血氧饱和度<90%时间占总睡眠时间的比例均低于对照组;夜间最低SpO2(%)高于干预组,两组比较差异有统计学意义(P<0.05)。 见表 1。
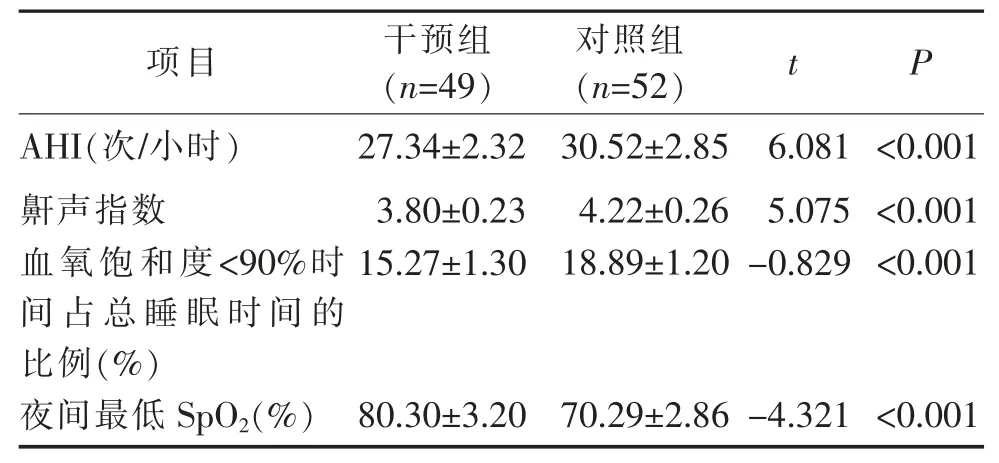
表1 干预后两组患者多导睡眠仪睡眠监测参数比较
2.2 干预前后两组患者日间嗜睡得分比较 干预前两组患者日间嗜睡得分差异无统计学意义(P>0.05);干预后两组日间嗜睡得分均升高, 干预组得分高于对照组,差异有统计学意义(P<0.05)。 见表 2。
表2 干预前后两组患者日间嗜睡得分比较(分,)
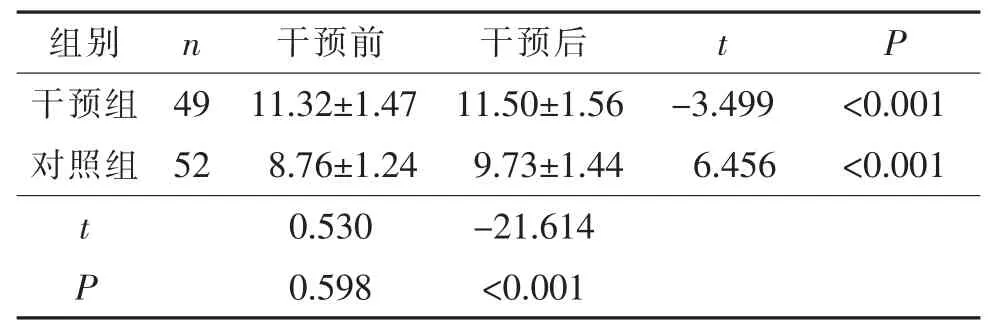
表2 干预前后两组患者日间嗜睡得分比较(分,)
组别干预组对照组n 49 52 t P干预前 干预后 t P 11.32±1.47 11.50±1.56 -3.499 <0.001 8.76±1.24 9.73±1.44 6.456 <0.001 0.530 -21.614 0.598 <0.001
2.3 干预前后两组患者生活质量得分比较 干预前两组患者生活质量得分差异无统计学意义; 干预后两组患者生活质量得分均升高, 干预组得分高于对照组,差异有统计学意义(P<0.05)。 见表 3。
表3 干预前后两组患者生活质量得分比较(分,)
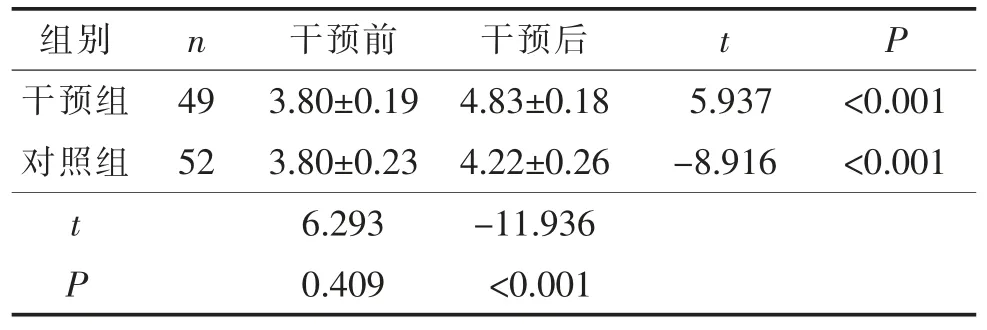
表3 干预前后两组患者生活质量得分比较(分,)
组别干预组对照组n 49 52 t P干预前 干预后 t P 3.80±0.19 4.83±0.18 5.937 <0.001 3.80±0.23 4.22±0.26 -8.916 <0.001 6.293 -11.936 0.409 <0.001
3 讨论
3.1 行为干预可有效改善患者多导睡眠仪睡眠监测参数 干预组患者AHI、 鼾声指数和血氧饱和度<90%时间占总睡眠时间的比例低于对照组,夜间最低SpO2高于对照组(P<0.05)。说明经行为治疗的患者白天嗜睡程度明显减轻,夜间间歇低氧程度降低,行为治疗对OSAHS 改善效果良好。 本研究通过为患者制定个体化的日常饮食和功能锻炼计划,根据患者的体质量、 日常活动情况量身定做个性化饮食和活动方案,由研究小组成员监督、鼓励并帮助患者建立良好的生活习惯。提高患者的依从性,改善夜间睡眠状况。
3.2 行为护理干预可有效提高OSAH 患者生活质量 本研究结果表明,干预前两组患者生活质量得分差异无统计学(P>0.05)。 干预后两组患者SAQLI得分均有所提高(P<0.05)。且干预组优于对照组。国外一项meta 分析结果也显示,行为干预对OSAH 患者生活质量的积极影响[12]。 表明行为可通过有效改善患者睡眠质量,即有效减少OSAHS 患者夜间低氧血症,减少夜间微觉醒,降低间歇低氧对身体各脏器的损伤, 起到提高患者生活质量的效果。 这也与Johns 等[13]相关研究一致。 此外,Battagel 等[14]的研究发现, SAQLI 得分大于1 分即视为生活质量有所提高。结合本研究结果,尽管干预前后两组患者的生活质量统计学意义上均有显著性差异, 但行为干预组的生活质量提高更为明显,这可能与患者得到个性化的饮食计划、规律的有氧运动与睡眠背心的使用有关[14]。
综上所述,行为干预可改善中重度OSAHS 患者打鼾、缓解日间嗜睡症状从而提高睡眠质量。今后应进一步探索行为干预对中重度OSAHS 患者的远期干预效果,并纳入患者的心理学、血液动力学等相关指标以评估行为干预疗法的综合应用效果。
