踝关节镜治疗滑膜软骨瘤病的疗效观察
2021-06-03周锦春李祖希宋黄鹤
周锦春,李祖希,左 强,宋黄鹤
南京医科大学第一附属医院骨科,江苏 南京 210029
滑膜软骨瘤病是一种缓慢进展,病因不明的自限性疾病。其特点是覆盖正常关节、滑囊和腱鞘的滑膜组织炎症及化生,最终产生多发的关节游离体[1]。通常滑膜软骨瘤病好发于负重大关节,其中膝关节滑膜软骨瘤病例占所有病例的70%,而踝关节滑膜软骨瘤病发生率极低[2-3]。
滑膜软骨瘤病如果不及时治疗,会加速关节的退行性病变。Davis 等[4]报道指出滑膜软骨瘤病可能恶变为软骨肉瘤。因此滑膜软骨瘤病是手术治疗的良好适应证,手术方案包括关节镜手术或传统的开放手术[5-6]。
本研究回顾性分析利用关节镜技术,行前踝和后踝的游离体摘除及滑膜清理术并观察术后患者的临床疗效。
1 对象和方法
1.1 对象
回顾性分析2016年1月—2020年1月在本院行踝关节镜前后双入路治疗的滑膜软骨瘤病患者。纳入标准:①术前影像学资料符合滑膜软骨瘤表现;②术后病理诊断确诊为滑膜软骨瘤病;③临床资料完整。共10例患者符合标准,纳入研究。年龄为(38.7±20.8)岁,其中,男7 例,女3 例,病程为(40.8±15.9)个月。4 例为左踝关节,6 例为右踝关节。其中6 例存在明确的外伤史,其余4 例无明确外伤史。随访时间为(26.9±13.2)个月。
1.2 方法
1.2.1 手术方案
所有患者由同一组医生采用标准的手术方案进行治疗。患者全身麻醉后,先取俯卧位,做后踝关节镜。手术前将大腿止血带充气,使用4 mm 30°关节镜。采用Van Dijk[7]介绍的方法做后踝的关节镜入路。手术过程中,将后内和后外入路交替作为观察入路和工作入路,确保将后踝内的游离体全部摘除。同时行滑膜切除术,清理范围内至踇长屈肌腱,外至腓骨长短肌腱,术中注意保护踝管内的胫后血管及胫神经。然后将患者取俯卧位,做前踝关节镜。采用标准的前内和前外关节镜入路,取出前踝内的游离体同时行前踝滑膜切除术。在行前踝滑膜清理时,背伸踝关节,注意胫前血管神经的保护。术毕缝合切口,加压包扎。将游离体送病理检验。
1.2.2 康复方案
术后患者采用相同的康复方案。在康复师的指导下,术后第1 天开始行主动和被动的背伸、跖屈、内翻、外翻训练。术后2 周内,扶双拐部分负重行走。2周后缝线脱落,改单拐至完全脱拐,由部分负重逐渐过渡为完全负重行走。为缓解术后踝关节水肿,白天每2 h冷敷治疗1次,每次10 min,晚上佩戴支具睡觉,直至水肿消失。
1.2.3 随访
术后2周到门诊复查,观察伤口愈合情况及康复进程。然后每半年随访1次,进行AOFAS评分[8]。术后1 年随访时按Abdelatif[9]的方法进行手术满意度评分。
1.3 统计学方法
用SPSS 19.0 版本软件进行统计学分析。计量资料以均数±标准差()表示,采用配对t检验。P<0.05为差异有统计学意义。
2 结果
10例患者在前踝和后踝均有关节游离体,所有患者的游离体均被完全取出(图1)。在术后复查的X线上未发现残留游离体。10例患者均有滑膜炎症表现,术中将病态滑膜完全切除(图2)。有3例有前踝撞击表现,在术中予骨赘切除,使撞击消失。术中取出的游离体及病态滑膜均送病理检查,病理结果确诊为滑膜软骨瘤病(图3)。

图1 术中将游离体完全取出

图2 病态滑膜完全切除
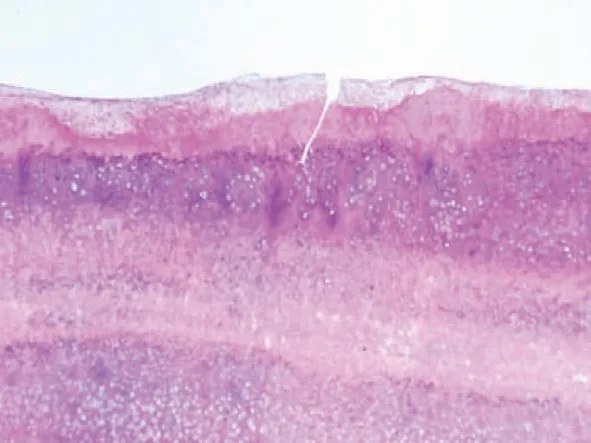
图3 游离体病理切片
所有患者在术中都没有发生并发症。术后也没有发生切口感染和关节内感染。有2例患者术后自述腓浅神经支配区皮肤麻木,但踝关节的活动不受限制,其中1 例在术后3 个月症状消失,另1 例到最后1次随访时也未缓解。
平均随访26 个月后,AOFAS 评分由术前的(60.6±10.7)分上升到术后的(93.5±5.7)分,差异具有统计学意义(P<0.05)。9 例对手术结果表示非常满意,1例对手术效果表示满意,没有患者表示不满意。
没有患者在随访期间发生游离体复发,也无滑膜炎表现。没有患者出现滑膜软骨瘤病恶变。
3 讨论
本研究的10例患者术后平均随访超过2年,结果显示采用关节镜前后双入路治疗滑膜软骨瘤病是一种有效的治疗方法。术中可以完全摘除关节游离体,切除病变滑膜。这种手术方法疗效优良,术后并发症发生率低且在本研究中未有病例复发或转化为恶性软骨肉瘤病。大部分患者对手术疗效非常满意。仅有1例对手术效果表示了中等程度的满意。这位患者在接受治疗时病程较长,年龄较大,踝关节已经发生了继发性的骨关节炎,因此在术后早期肢体肿胀及疼痛缓解比其他患者要差一些(图4)。但在最后一次随访过程中,该患者的AO⁃FAS 评分也由50 分提高到了80 分。该患者残留的疼痛和功能障碍可能和继发的踝关节骨关节炎相关。因此我们认为对门诊考虑踝关节滑膜软骨瘤病的患者应该尽量在出现继发性踝关节骨关节炎前尽早选择手术治疗,从而更大程度地从关节镜手术中受益。
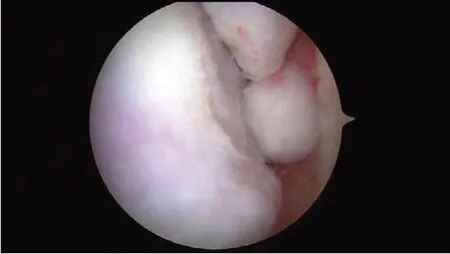
图4 患者病程较长,接受手术时距骨软骨损伤,有骨赘形成
滑膜软骨瘤病发病原因不明,创伤可能是发病的原因。通过对已发表文献和本研究中研究对象的回顾,我们发现约有一半的患者承认曾有不同程度的踝关节扭伤病史。滑膜软骨瘤病在男性中的发病率大约是女性患者的2~3 倍,发病年龄通常介于30~50岁之间[3]。本研究和流行病调查的结果相符,其中70%的患者为男性。仅有1例患者在20多岁发病并接受手术治疗,其他9 例患者的发病年龄为30~50岁。
滑膜软骨瘤病的起病通常较为缓和,从发病到确诊平均需要5年[10]。踝关节滑膜软骨瘤病的临床表现通常为关节的钝痛,肿胀,关节活动范围的受限,绞锁,捻发感。有的病例也能在踝关节表面触摸到较大的包块。在本研究中,患者从发病到就诊的平均时间为4年。仅有1例老年患者从发病到就诊接受手术长达8年。术中发现该患者的距骨软骨磨损较为严重,这可能和关节腔内游离的滑膜软骨瘤在距骨表面摩擦有关。滑膜软骨瘤病通常需要体格检查结合X线的结果来诊断。术前一般需要进一步检查CT 和MR。CT 有助于判断成熟滑膜软骨瘤的数量以及分布范围(图5)。成熟的滑膜软骨瘤直径一般在5 mm 以上,采用层厚5 mm 的多排螺旋CT扫描,一般可以分辨踝关节前间室、后间室、内外侧沟内的滑膜软骨瘤,通过二维重建,可以在术前估算出游离体数目,前踝关节囊松弛,但对内外侧沟的检查不能遗漏。后踝为潜在腔室,需要适当清理踝间韧带,确保后踝及跟距骨关节内没有游离体遗留。
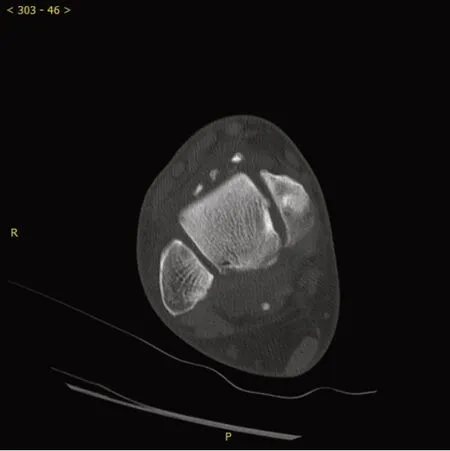
图5 术前CT有助于估计成熟游离体的数量
踝关节滑膜软骨瘤病是一种累及前后踝全关节病变的疾病。有研究指出如果仅行游离体摘除,或者游离体摘除加部分滑膜切除术后滑膜软骨瘤病的复发率要高于采用游离体摘除加滑膜完全切除术的复发率[1]。有研究指出,无论是开放还是关节镜下,仅行前踝的滑膜软骨瘤病的患者会在初次手术后发生后踝也出现滑膜软骨瘤游离体的疾病复发[11-12]。本研究10例患者前后双踝均有游离体,采取了前后双入路的游离体摘除加滑膜完全切除术。关节镜下,可以清楚地看到滑膜的的炎症反应(图2A),并且较切开手术更能彻底清除关节滑膜。术后的游离体及滑膜病理报告支持滑膜软骨瘤病的诊断。所有患者在平均26 个月随访的过程中均未发生滑膜软骨瘤病的复发,因此认为关节镜下取出游离体加完全滑膜的切除能有效缓解临床症状,降低疾病复发。
滑膜软骨瘤恶变为软骨肉瘤的发生率不同,研究报道的结果从6.4%到25%不等[13-14]。Biazzo等[15]报道滑膜软骨瘤恶变为软骨肉瘤的平均时间为11.2年。本研究中,10例患者随访(26.9±13.2)个月,在最终随访时均未发现滑膜软骨瘤复发。本研究的样本量较小,随访时间相对较短,因此对关节镜下游离体切除加滑膜的完全切除是否能降低滑膜软骨瘤恶变不能提供直接证据。但是Murphey[10]指出滑膜软骨瘤的复发会诱导其恶变为软骨肉瘤,因此认为关节镜下游离体切除加滑膜的的术式在保证滑膜完全切除的前提下可降低滑膜软骨瘤的复发,进而降低其恶变的可能性。
本研究采用踝关节前后双入路治疗滑膜软骨瘤病。患者采用全身麻醉,先做后踝关节镜,后踝做完后缝合切口,松止血带。翻转体位,重新消毒铺无菌单后再做前踝。该手术方式的优点是能够在不需要踝关节牵引的情况下充分在前踝及后踝内完成游离体的摘除和滑膜的清理。不足之处是理论上在反转体位时可能增加切口的污染,止血带的松解和重新充气可能导致关节的血肿甚至下肢静脉的血栓。但在本研究中,并未发生关节的感染和血栓的形成。我们认为周全的围手术期管理可以有效降低手术并发症的发生。
本研究认为采用踝关节前后双入路治疗滑膜软骨瘤病可以完全取出关节内游离体并行彻底的滑膜切除。而完全的滑膜切除可以保证降低滑膜软骨瘤病的复发,从而达到降低滑膜软骨瘤病恶变的可能性。
