针刺介入时机对脑梗死肢体功能障碍的影响研究
2021-03-23齐光辉
齐光辉
(徐州市中医院针灸脑病科,江苏徐州 221000)
脑梗死是脑病科常见病,具有高发病率与高致死率的特点[1]。我国脑梗死多发且患者多为老年人,而近年来随着人口老龄化现象的加剧,该病的患病率呈现逐渐增加的发展势态[2]。 另外,脑梗死的预后不佳,大部分患者治疗后依然遗留有后遗症,导致其生活质量降低[3]。 统计数据显示[4],80%左右的脑梗死患者会出现一定程度的劳动能力丧失。 因此,必须加强对患者的康复治疗,以提高康复治疗效果,改善预后。中医理论认为脑梗死属“中风”范畴,中医治疗该病有其独特性,且无副作用,可使患者的临床症状得到快速缓解,使病情得以有效控制[5]。 针刺在临床中获得了广泛应用,治疗效果确切,但对于针刺介入的时机目前仍存在争议。基于此,该研究选取该院收治的80 例脑梗死患者,并对比发病后48 h 与生命体征稳定后48 h 进行针刺介入治疗对患者各项功能以及临床疗效的影响,旨在明确针刺治疗的最佳时机,为临床治疗方案的制定提供参考。 报道如下。
1 资料与方法
1.1 一般资料
选取该院针灸脑病科收治的80 例脑梗死患者为研究对象,根据不同疗法分为A 组(n=40)与B 组(n=40)。A 组男22 例,女18 例;年龄57~88 岁,平均年龄(68.43±7.51)岁;发病至就诊时间7~23 h,平均(14.73±5.29)h;病灶部位:颈内动脉系统22 例,椎-基底动脉系统18 例;梗死部位:左侧25 例,右侧15 例;基础疾病:高血压12 例,糖尿病10 例,高血脂7 例。 B 组男21 例,女19 例;年龄57~88 岁,平均年龄(68.47±7.48)岁;发病至就诊时间7~23 h,平均(14.70±5.31)h;病灶部位:颈内动脉系统22 例,椎-基底动脉系统18 例;梗死部位:左侧24 例,右侧16 例;基础疾病:高血压12 例,糖尿病11 例,高血脂7 例。两组一般资料比较,差异无统计学意义(P>0.05)。 该研究已通过该院医学伦理委员会审核通过。
1.2 纳入、排除标准
纳入标准:年龄57~88 岁;符合临床诊断标准,西医符合《各类脑血管疾病的诊断要点》[6]相关诊断标准,中医符合《中风的诊断依据、证候分类、疗效评定》[7]诊断标准;首次发病;对研究内容知晓且自愿参与;治疗依从性良好。
排除标准:复发脑梗死;短暂性脑缺血发作或脑出血;颅内感染性疾病;重要脏器器质性病变;癌症;精神类疾病;中途放弃治疗。
1.3 方法
两组均行常规治疗,包括营养脑神经、扩张血管、抗血小板聚集、清除氧自由基、纠正水电解质紊乱、调节酸碱失衡以及控制血压、血糖、血脂等对症支持治疗;并指导患者进行康复训练。
在上述治疗的基础上,A 组于发病后48 h 进行针刺介入治疗,B 组于生命体征稳定后48 h 进行针刺介入治疗。 针刺具体操作:患者取平卧位,取人中、地仓、风池、极泉、合谷、后溪、委中、丰隆、昆仑等穴位,常规消毒后,采用0.30 mm×40 mm 一次性无菌针灸针,直刺进针,平补平泻,得气后留针30 min,每日1 次,每周5 次,2 周为1 个疗程,治疗3 个疗程。
1.4 观察指标
(1)神经功能:采用美国国立卫生研究院卒中量表(National Institute of Health stroke scale,NIHSS)展开评估,共42 分,评分高低与神经功能损伤程度成正比[8]。
(2)肢体功能:采用Fugl-Meyer 运动量表(Fugl-Meyer assessment,FMA)评分展开评估,功能障碍程度:轻度≥96 分、中度85~95 分、严重50~84 分、极严重<50 分[9]。
(3)下肢平衡能力:采用Berg 平衡量表(berg balance scale,BBS)展开评估,内容包含14 个项目,采取5 级评分法,满分56 分,评分高低与下肢平衡能力强弱成正比[10]。
(4)日常生活活动能力:采用日常生活能力量表中的Barthel 指数(Barthel index,BI)量表展开评估,评价项目共10 项,每项评分为0~10 分,总分100 分,功能障碍程度:轻度≥60 分、中度40~59 分、重度<40分[11]。
(5)生存质量:采用健康调查简表(the MOS 36-item short-from health survey,SF-36)展开评估,包含8 个维度,评分高低与生存质量高低成正比[12]。
(6)临床疗效:根据患者治疗前后的神经功能进行判定,分为①基本痊愈: NIHSS 分值降低90%及以上; ②显效:NIHSS 分值降低46%~89%; ③有效:NIHSS 分值降低18%~45%; ④无效:NIHSS 评分降低<18%;总有效率=(基本痊愈+显效+有效)/总例数×100%[8]。
1.5 统计方法
采用SPSS 20.0 统计学软件进行数据分析,计量资料用(±s)表示,采用t 检验;计数资料用[n(%)]表示,采用χ2检验。 P<0.05 为差异有统计学意义。
2 结 果
2.1 两组神经功能对比
两组治疗前的NIHSS 评分对比, 差异无统计学意义(P>0.05);治疗后,A 组的NIHSS 评分为(5.61±1.17)分,低于B 组的(6.95±1.29)分,差异有统计学意义(P<0.05)。 见表1。
表1 NIHSS 评分对比[(±s),分]

表1 NIHSS 评分对比[(±s),分]
组别治疗前 治疗后A 组(n=40)B 组(n=40)t 值P 值9.06±1.60 9.13±1.55 0.199 0.421 5.61±1.17 6.95±1.29 4.866 0.000
2.2 两组肢体功能对比
两组治疗前的FMA 评分对比, 差异无统计学意义 (P>0.05); 治疗后,A 组的FMA 评分为 (78.06±6.34)分,高于B 组的(67.15±4.78)分,差异有统计学意义(P<0.05)。 见表2。
表2 FMA 评分对比[(±s),分]
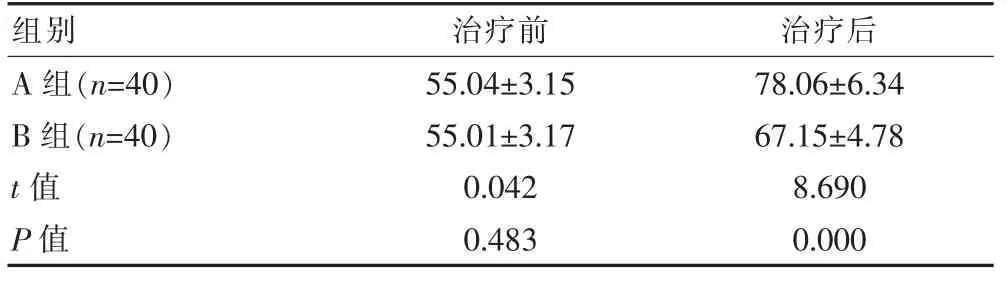
表2 FMA 评分对比[(±s),分]
组别治疗前 治疗后A 组(n=40)B 组(n=40)t 值P 值55.04±3.15 55.01±3.17 0.042 0.483 78.06±6.34 67.15±4.78 8.690 0.000
2.3 两组下肢平衡能力对比
两组治疗前的BBS 评分对比, 差异无统计学意义(P>0.05);治疗后,A 组的BBS 评分为(39.12±3.45)分,高于B 组的(31.26±2.92)分,差异有统计学意义(P<0.05)。 见表3。
表3 BBS 评分对比[(±s),分]

表3 BBS 评分对比[(±s),分]
组别治疗前 治疗后A 组(n=40)B 组(n=40)t 值P 值14.36±2.50 14.31±2.45 0.090 0.464 39.12±3.45 31.26±2.92 10.998 0.000
2.4 两组日常生活活动能力对比
两组治疗前的BI 评分对比, 差异无统计学意义(P>0.05);治疗后,A 组的BI 评分为(66.73±7.83)分,高于B 组的(57.14±6.99)分,差异有统计学意义(P<0.05)。 见表4。
表4 BI 评分对比[(±s),分]

表4 BI 评分对比[(±s),分]
组别治疗前 治疗后A 组(n=40)B 组(n=40)t 值P 值42.81±5.34 43.03±5.32 0.185 0.427 66.73±7.83 57.14±6.99 5.779 0.000
2.5 两组生存质量对比
两组治疗前的SF-36 评分对比, 差异无统计学意义(P>0.05);治疗后,A 组的SF-36 评分为(80.52±7.57)分,高于B 组的(71.43±6.29)分,差异有统计学意义(P<0.05)。 见表5。
表5 SF-36 评分对比[(±s),分]

表5 SF-36 评分对比[(±s),分]
组别治疗前 治疗后A 组(n=40)B 组(n=40)t 值P 值59.59±5.23 59.63±5.30 0.034 0.486 80.52±7.57 71.43±6.29 5.841 0.000
2.6 两组临床疗效对比
A 组的临床总有效率为90.00%, 高于B 组的72.50%,差异有统计学意义(P<0.05)。 见表6。

表6 临床疗效对比
3 讨 论
脑梗死的发病机制尚不明确,目前认为因动脉脑供血障碍引发脑组织供血、供氧异常,动脉粥样硬化是主要病因,代谢疾病、遗传病史等是该病的发生、发展的主要影响因素。 脑梗死的危害性大,会导致神经功能损伤,引发一系列脑组织症状。肢体功能障碍是脑梗死患者康复期面临的主要问题,极大地影响患者的日常生活,降低生活质量,也会增加患者家庭乃至社会的压力。因此,必须对脑梗死患者实施康复治疗,以尽快恢复其肢体功能,提高生活质量。临床常规治疗采用综合疗法,包括营养脑神经、扩张血管、抑制血栓形成、抗血小板聚集等,可使患者的临床症状得到一定的缓解,但预后不理想,仍需寻求更有效的康复手段。
中医将脑梗死纳入“中风”范畴,患者表现为昏厥、不省人事、半身不遂、口眼歪斜、语言不利等症状,且变化多端,似有“风性善行数变”的特征,所以得名[13]。脑梗死发病突然,也无特异性表现,所以临床也称之为“卒中”。中风的发生机制复杂,与心、肝、肾、脾及其相关经络、血脉有关。 中风后肢体功能障碍的原因主要在于“瘀”,即瘀血,其次是痰阻,脑络受阻、血流不畅、失于濡养、脏腑失调,出现肢体失和。 治则应以活血化瘀、祛痰通络为主。经过多年的探究与钻研,中医对中风及其后遗症的病因病机已经有较为全面的认识,治疗方法各有优势。针刺的应用优势突出,且具有安全有效、便捷经济的特点。针刺治疗中风,能够达到疏通经络、调节脏腑、益气补元的治疗效果,可促进局部循环,滋养四肢肌肉,明显缩短疗程,改善患者预后[14]。
该文对比脑梗死患者发病后48 h 的A 组与生命体征稳定后48 h 的B 组进行针刺介入治疗的效果差异, 结果显示,A 组治疗后的NIHSS 评分低于B 组,FMA 评分、BBS 评分、BI 评分、SF-36 评分均高于B组,提示治疗后患者的神经功能、肢体功能、下肢平衡能力、日常生活活动能力、生存质量均获得了明显改善,说明早期针刺治疗更能改善患者的肢体功能及其他各项功能,有利于疾病的康复。该研究结果还显示,A 组的临床总有效率高于B 组, 提示A 组的总体治疗效果更好,说明发病后48 h 进行针刺介入治疗,可获得更为理想的效果,原因在于:脑梗死发病早期,患者脑内的水肿尚未全部消除,且人的神经系统具有代偿作用,早期的康复治疗能够让受损的神经功能得以恢复,因此尽早进行针刺治疗,更有利于脑水肿的清除,可加快神经功能恢复,继而提高治疗效果。
综上所述, 脑梗死发病后48 h 进行针刺介入治疗的效果更好,可明显改善患者的神经功能、肢体功能、下肢平衡、日常生活活动能力及生存质量,临床总有效率高,值得推广。
