三亚地区早产儿视网膜病变流行现状及其母亲相关因素分析
2021-03-10陈垂海杨瑰艳
孙 娜,陈垂海,杨瑰艳,陈 洁,高 莹
0引言
早产儿视网膜病变(retinopathy of prematurity,ROP)是发生于早产儿的视网膜血管发育异常。自2004年我国颁布《早产儿治疗用氧和视网膜病变防治指南》后,国内对ROP的防治逐渐重视,并做了大量详细的调查研究。据统计,我国ROP约占儿童致盲原因的6%~18%[1]。又有研究表明,本病可造成严重的视力损害甚至失明,是目前世界范围内儿童致盲的主要原因[2-3]。而更为迫切的是,近年来随着医学的进步,据周玉[4]和毕晓娜等[5]调查结果显示,ROP发病率呈逐年上升趋势。国外Austeng等[6]调查研究后也报道了与此类似的结论。鉴此,了解三亚地区ROP的流行现状,并分析其母亲相关因素,对本地区ROP预防工作来说无疑提供有利参考,现将研究结果报道如下。
1对象和方法
1.1对象选取2019-01/12期间在三亚市妇幼保健院分娩且胎龄小于36周的早产儿243例486眼和足月儿35例70眼作为研究对象。其中早产儿男婴135例270眼,女婴108例216眼;胎龄27~35(平均30.85±2.86)周,体质量1500~2500(平均1927.96±18.77)g。ROP诊断标准参照ROP国际分期和分区[7]:(1)Ⅰ期指后极视网膜血管区与无血管区之间出现一条平坦的细分界线;(2)Ⅱ期为分界线增宽隆起形成“嵴”;(3)Ⅲ期是新生血管长入嵴上,玻璃体纤维增生;(4)Ⅳ期系部分视网膜脱离;(5)Ⅴ期即视网膜全脱离呈漏斗状;(6)阈值病变指1区和2区连续5个钟点或累积8个钟点的Ⅲ期病变,同时伴有Plus病变。纳入标准:(1)户籍为海南省三亚市;(2)胎龄<36周活产儿或足月儿;(3)眼部无其他器质性病变;(4)生命体征平稳。排除标准:(1)非海南省三亚市户籍儿;(2)胎龄<36周死产儿;(3)患有眼部其他器质性病变,无法散瞳行眼底检查儿;(4)妊娠期间有外伤史儿;(5)临床资料不全等。本研究经中国海南省三亚市妇幼保健院伦理委员会批准,符合《赫尔辛基宣言》,并征得父母知情同意,且签署知情同意书。
1.2方法检查及分组方法:对符合研究纳入标准的研究对象,均予复方托吡卡胺滴眼液进行双眼散瞳,每10min 1次,共滴3次,并同时压迫其双眼泪囊区以免药物通过鼻腔黏膜吸收引起不良反应。随后,用盐酸奥布卡因滴眼液进行双眼表面麻醉,每10min 1次,共滴3次。最后,使用Ret-CamⅢ眼底筛查系统配合巩膜压迫器于暗室进行检查,先右眼后左眼,按照颞侧、后极部、黄斑、视盘、鼻侧的顺序依次检查,并由2名具有多年早产儿眼底检查经验的眼科医师完成。依据ROP诊断标准统计其患儿发病率、临床分期及阀值病变率,并将其母亲视为观察A组,其余视网膜正常早产儿母亲为观察B组,足月儿母亲为对照组,且对三组进行单因素和多元Logistic回归分析。相关因素分析:由同一人对符合纳入标准的研究对象的母亲进行面对面问卷式调查,并进行统计分析,其内容主要包括:月经(月经来潮时间、月经量、白带异常及痛经程度)、孕龄、孕周、妊娠胎数(单胎及多胎)、妊娠并发症(糖尿病、子痫、妊娠期高血压综合征及围生期感染)等。
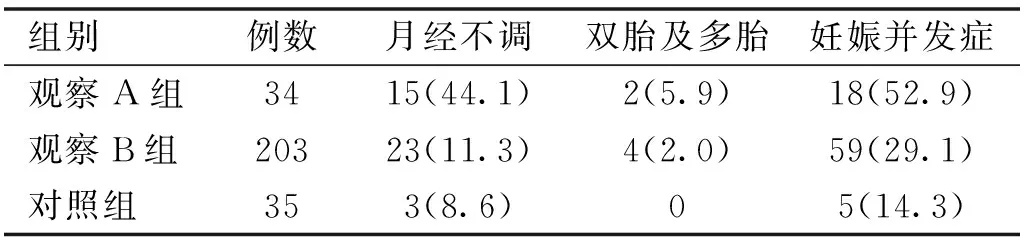
表1 三组母亲月经不调、双胎及多胎、妊娠并发症的发生率比较 例(%)
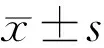
表2 三组母亲孕龄和孕周的比较
2结果
2.1 ROP的发病率和性别差异比较在进行ROP筛查的243例486眼早产儿中,依据上述诊断标准共筛查出并确诊为ROP的有36例,发病率约14.8%(36/243)。其中,男患儿为21例,占15.6%(21/135);女患儿为15例,占13.9%(15/108),差异无统计学意义(χ2=0.132,P=0.716)。
2.2 ROP的临床分布特征在确诊为ROP的36例患儿中,Ⅰ期病变21例(58.3%),其次依次为Ⅱ期病变11例(30.6%)、Ⅲ期病变3例(8.3%)以及Ⅳ病变1例(2.8%),未发现Ⅴ期病变患儿。与此同时,阈值病变患儿2例(5.6%),非阀值病变患儿34例(94.4%),两者发生比例1∶17。
2.3三组母亲月经不调、双胎及多胎和妊娠并发症的发生率比较三组母亲月经不调、双胎及多胎、妊娠并发症的发生率比较,差异均有统计学意义(χ2=25.783、3.973、12.683,均P<0.05)。观察A组母亲月经不调、双胎及多胎、妊娠并发症的发生率明显高于观察B组和对照组,观察B组母亲月经不调、双胎及多胎、妊娠并发症的发生率与对照组相当,见表1。
2.4三组母亲孕龄和孕周的比较三组母亲孕龄和孕周比较,差异均有统计学意义(P<0.05),观察A组母亲孕龄明显高于观察B组和对照组,观察B组与对照组相当;观察A组母亲孕周显著短于观察B组和对照组,观察B组也显著短于对照组,除观察B组孕龄与对照组无差异外,其余差异均有统计学意义(P<0.05),见表2。

表3 ROP母亲相关因素的多因素分析结果
2.5 ROP母亲相关因素的多因素分析根据母亲相关因素的单因素分析结果以及暴露因素影响大小筛选变量,进行赋值,并经多元Logistic回归分析显示,月经来潮时间、月经量、白带、痛经、孕龄、孕周、多胎、子痫、妊娠期高血压综合征、糖尿病及围生期感染均是导致ROP发病的高危因素(P<0.05),见表3。
3讨论
3.1 ROP的起源及流行趋势ROP由美国病理学家Terry[8]于1942年首次提出且报道,早产儿出生时视网膜未发育成熟,其末血管化的视网膜发生纤维血管瘤增生、收缩,并进一步引起牵拉性视网膜脱离,甚或失明,曾又称之为晶状体后纤维增生症。其后,直至1984年被正式任名为ROP。既往认为是早产儿放入保温箱中吸入高浓度氧造成不可逆性视网膜病变,最终导致视网膜脱离及眼球萎缩[9-10]。而随着研究的不断深入,与既往不同的是多数学者认为ROP是一种发生于低体质量、小胎龄婴儿等多因素综合作用所致的眼部疾病[11-12]。目前,我国各地区统计报道ROP的发病率并不一致。蒋春秀等[13]报道广西柳州ROP的发病率为5.2%,骆新瑞等[14]报道四川省成都市约14.7%,王倩等[15]报道陕西省西安市是16.66%以及麦伟虎等[16]报道海南地区平均近18.59%。在本研究中,三亚地区ROP的发病率约14.8%,其发病率与四川省成都市相当,且明显高于广西柳州,但低于陕西西安及海南省平均水平。分析原因:(1)由于我国各地区文化、经济、医疗等水平发展的差异性导致。(2)与研究对象、质量控制、诊断医师临床经验及技术水平等差异有关。除此,父母对ROP筛查的重视程度也是重要的影响因素。尽管原因诸多,但不可忽视的是三亚地区ROP的发病率仍然较高,政府相应部门应给予高度重视。
3.2 ROP的分期及治疗根据ROP的国际分类法和ROP早期治疗协作组的相关规定,ROP病变部位分为3个区,病变程度分为5期。此外,还提出了几种特殊病变,其中包括急性进展型后极部、阈值前病变及阈值病变。据Repka等[17]和Drenser等[18]研究报道称,急性进展型后极部超过45%可发生视网膜脱离,而其它类型ROP则只有12%。国内也有文献[15]报道了与此类似的研究结果。在本研究中,三亚地区ROP患儿以Ⅰ期病变常见,未检出Ⅴ期病变患儿,同时阀值病变患儿也极少。与文献[16]分析报道的部分结论基本一致。有研究表明,早期筛查、早期诊断及早期治疗是避免ROP致盲的关键[19]。由此可见,ROP是可以防治的一种疾病。目前,ROP主要的治疗方式为激光治疗,而玻璃体腔内注射抗血管内皮生成因子成为近年来研究的热点。但欧阳丽娟等[20]对ROP治疗研究进展综述后认为,本病防重于治。
3.3 ROP与母亲的关系对于ROP的发病原因,国内外往往关注的是早产儿出生后情况,而对母亲在妊娠前及妊娠期间情况的关注及了解相对较少。但据肖亦爽等[21]综述发现,母体内的胎儿相比早产儿来说,胎龄更短、体质量更低,且全身各器官系统发育更加不成熟,更容易受到体内外各种因素的影响而导致ROP发生。再者,以往的研究也发现,早产的发生与孕妇体内某些因素有着密切的关系[22]。
ROP与月经的关系。月经是生理上的循环周期,而月经不调已成为现代妇科疾患中最常见的病症之一,常常表现为月经来潮时间差异、痛经、经量异常、经期延长等。其病理机制主要是由于调节生殖的神经内分泌功能紊乱导致。可见,月经不调在一定程度上能够反映出机体功能的障碍。据此,喻理等[23]研究发现,母亲月经不调与ROP的发生存在一定关联。在本研究中,ROP组母亲月经不调明显高于正常组母亲,差异有统计学意义(P<0.05),且经多元Logistic回归分析显示月经来潮时间、月经量、白带、痛经是ROP发生的高危因素。进一步佐证了文献[23]报道的有关结论。然而,月经不调对ROP发生的具体影响,或者是明确的病理机制,还需要进一步探讨研究。
ROP与孕龄的关系。自2016-01-01起,我国全面开放二孩政策,部分符合生育政策的家庭计划生育二胎。但有调查数据显示,较多符合二胎政策的女性年龄已超30岁,其生育能力逐渐下降,加上受工作压力、环境污染、心理因素等影响,导致妊娠并发症发生率上升,增加了妊娠风险[24]。其中,ROP作为妊娠并发症之一,据Wu等[25]对144例新加坡早产儿66项可能的风险因素进行分析后认为,只有母亲生育年龄和出生体质量是引起ROP的明显因素。但Giapros等[26]对ROP患儿母亲年龄、体外受精、病理性妊娠、分娩方式和多胎妊娠等因素进行研究,未发现母亲年龄与ROP的发生存在相关。在本研究中,ROP组母亲的孕龄(33.25±3.67岁)明显高于正常组母亲孕龄(28.06±2.93岁),差异有统计学意义(P<0.05),且经多元Logistic回归分析显示孕龄是ROP发生的高危因素。与文献[25]报道的研究结论近似,也与国内卢跃兵等[27]报道的研究结果较为一致。
ROP与孕周的关系。早产和低出生体质量是ROP发病的根本原因已被学术界公认,也就是说胎龄越小,或出生体质量越低,其ROP的发生率就越高,病情也就越重。有研究[12]按胎龄分为<28周、28~32周及>32周3组,结果发病率分别为80.00%、21.08%及8.23%,差异有统计学意义(P<0.05)。另外,李秋平等[28]在2 185例ROP研究中发现,出生胎龄≤28周的早产儿,其ROP发病率为40.8%,总结得出胎龄越小,ROP发生的风险越高。在本研究中,ROP组母亲的孕周(30.82±5.39周)明显短于正常组母亲孕周(39.25±1.02周),差异有统计学意义(P<0.05),且经多元Logistic回归分析显示孕周也是ROP发生的高危因素。对此,国外Babaei等[29]和Alpay等[30]也得出了类似的结论。
ROP与多胎的关系。近年来,随着促排卵药物的应用以及受孕技术的发展,多胎妊娠率显著性增高。而多胎妊娠最常见的并发症是早产。但目前,国内外研究就妊娠胎数对ROP影响的观点并不一致。国内多数学者[12-16]一致认为,ROP的发生除了与早产儿体质量、胎龄等因素有关外,还可由多胎引起。国外Chiang等[31]报道则认为多胎对ROP无影响。在本研究中,ROP组母亲多胎妊娠明显高于正常组母亲,差异有统计学意义(P<0.05),且经多元Logistic回归分析显示双胎及多胎是ROP发生的高危因素。与国内多数文献[12-16]报道的多胎是ROP的危险因素大致相同。分析原因,这可能与多胎妊娠易致缺氧、出生体质量低及高早产率等相关。尽管国内外存在争议,但这一结果暗示父母和临床医生,多胎是ROP高危因素,应足以高度重视。
ROP与妊娠并发症的关系。妊娠并发症是指孕妇在妊娠期发生的所有病理症状,其已成为严重影响母婴健康的公共卫生问题之一,并给患儿家庭带来沉重的经济负担[32]。目前,临床较常见的妊娠并发症主要包括子痫、妊娠期高血压综合征、妊娠糖尿病、围生期感染等。据Yang等[33]报道称,子痫是发生阈值期ROP的风险因素之一。另外,Ozkan等[34]基于子痫对ROP进展和严重程度的影响进行了研究,发现其可增加ROP的发病风险。可见,子痫是导致ROP进展的重要原因。近来,国内有研究证实,ROP与妊娠期高血压综合征和妊娠糖尿病严重程度均呈线性正相关[35-36]。对此,国外也有类似研究结果的报道[37]。可见,妊娠期合并高血压和糖尿病是导致ROP的两个重要危险因素。围产期感染也称先天性宫内感染,其可造成早产、流产、宫内发育迟缓、先天畸形、死胎、生后感染、智力低下等。除此,谢露露等[38]研究认为围生期感染也是ROP发病机制中重要的因素。Woo等[39]筛查246例韩国早产儿后认为,产妇外周血白细胞计数和临床绒毛膜羊膜炎均是明显的ROP相关因素。在本研究中,ROP组母亲围生期感染数明显高于对照组母亲,且经多元Logistic回归分析显示围生期感染是ROP发生的高危因素。与国内外文献[38-39]研究报道的结论相近。可见,预防围生期感染,也是减少ROP发生的有效方法。
综上所述,三亚地区ROP发病率较高,应予以高度重视,同时影响因素颇多,而孕前调理月经、避免高龄妊娠、足月分娩、单胎妊娠、控制妊娠并发症是降低该地区ROP的有效方法。同时,尽可能做到早期发现、早期诊断及早期治疗,这对降低我市婴幼儿ROP的致盲率和提高人口生存质量同样具有深远意义。
