CBCT测量骨小梁孔隙率评价骨小梁结构的应用研究
2021-03-04朱芳芳
朱芳芳,蒋 勇,2*
((1.安徽医科大学口腔医学院,安徽医科大学附属口腔医院,安徽 合肥,230032;2.安徽医科大学第四附属医院口腔科,安徽 合肥,230022)
颌骨骨质的评估有助于诊断口腔疾病、拟定治疗计划、评估疗效及预后[1]。骨质评估包括骨骼矿物质的密度(bone mineral density,BMD)和骨小梁结构特性[2]。骨密度是指单位体积骨组织中矿物质的含量,与骨强度直接相关,临床上常用锥形束CT(cone beam computed tomography,CBCT)测量的灰度值[3](Hounsfield units,HU) 表示骨密度,但是灰度值不能体现出骨小梁微观结构的差异[4]。
骨小梁是密质骨延伸到松质骨的部分,呈多孔网状结构,造血细胞和结缔组织组成骨髓填充其间的空隙,骨小梁的三维结构直接影响骨愈合及骨强度[5]。吴慧钊[6]等研究表明,与非骨质疏松患者相比,骨质疏松患者骨小梁排列稀疏,骨小梁连接水平低,孔隙率增大,骨脆性增加。目前评价骨小梁结构常用显微CT(Micro-CT),但是显微CT放射剂量大,仅限于评估小的骨样本,不能扫描临床患者[7]。近年来,学者分别用锥形术CT和显微CT对人体颌骨样本进行体外扫描,定量测量骨形态,结果显示两者测量的三维结构参数具有相关性[8],表明CBCT在评估颌骨骨小梁微结构方面具有实际应用的可能性。
因此,本研究与软件公司合作研发CBCT辅助工具测量骨小梁孔隙率,旨在评价骨小梁孔隙率作为骨小梁结构的替代参数的可行性,为临床上评价骨质提供骨小梁结构参数,现将详细的研究成果报道如下。
1 材料与方法
1.1 病例收集
选自2019.10~2020.10安徽省口腔医院种植患者术前拍摄的CBCT资料200例,男105例,女95例,年龄18~70岁。纳入标准:牙列缺损的拟种植患者,无大面积颌骨缺失或严重系统性疾病。共231个牙缺失位点,其中上前牙60个,上后牙58个,下前牙48个,下后牙65个。
1.2 实验设备及参数
CBCT SS-X9010DPro-3DE扫描机(合肥美亚光电技术股份有限公司),参数如下:视野480mmx480mmx320mm(普通模式),体素0.26mm(普通模式),扫描时间20s,射线管电压90kV,射线管电流10mA。
1.3 观测位置选取及数据测量
CBCT资料收集完成后,打开CT图像,界面分为冠状面窗口、矢状面窗口、水平面窗口和三维重建窗口,水平面窗口将十字观察轴定位于的缺牙中心,一条观察线与同侧牙弓水平长轴保持平行,矢状面窗口上将垂直观察轴平行于邻牙长轴,在矢状面窗口,取牙槽嵴顶下大小为4mm*8mm(面积32mm2±0.5mm2)的矩形为感兴趣区(region of inte rest,ROI)。在牙槽骨高度或宽度不够的缺牙区,根据临床种植原则相对调整范围。利用与软件公司合作研发的CBCT插件测量该区域的骨小梁孔隙率及平均骨密度(图1)。

表1 骨小梁三维结构参数
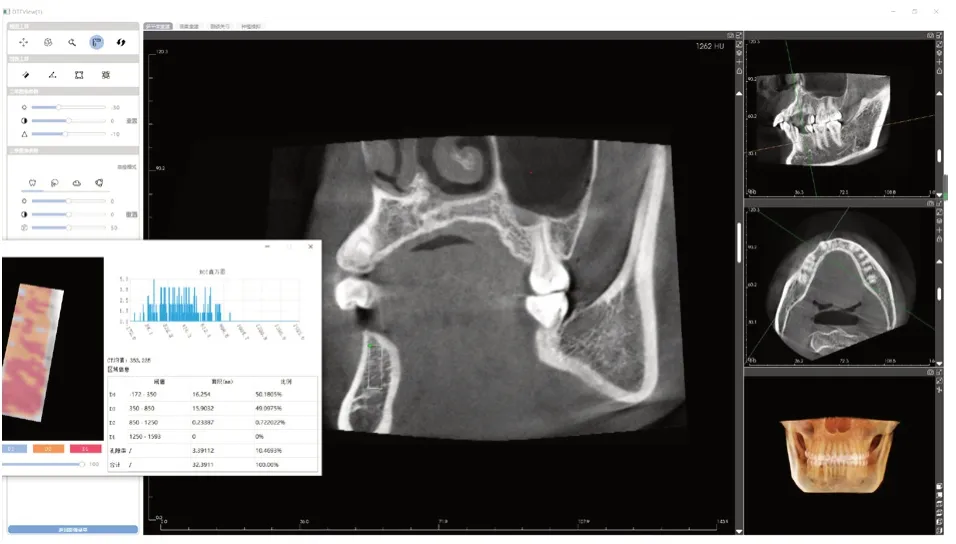
图1 测量缺牙区冠状面骨小梁孔隙率值、骨密度值
将CBCT原始DCM图像格式转化成BMP标准图像文件格式,使用骨小梁微结构分析软件CTAn (Version 1.13,SkyScan,Belgium)测量相同感兴趣区域中骨小梁数目(trabecular number,Tb.N),骨小梁间隙(trabecular separation/spacing,Tb.Sp),骨小梁厚度(trabecular thickness,Tb.Th),骨小梁体积百分数(bone volume fraction,BV/TV)(表1)。
1.3 统计学分析
2 结果
2.1 缺牙区骨小梁孔隙率与骨小梁结构参数相关性分析
骨小梁孔隙率与BV/TV成负相关(r=-0.761,P=0.013<0.05);与Tb.Sp成正相关(r=0.856,P=0.008<0.05),而骨小梁孔隙率与Tb.Th、Tb.N之间无显著相关。数据显示骨小梁孔隙率越大,BV/TV越小,Tb.Sp越大,因此CBCT扫描图像的骨小梁孔隙率参数在一定程度上可以反映出骨小梁三维结构(表2)。
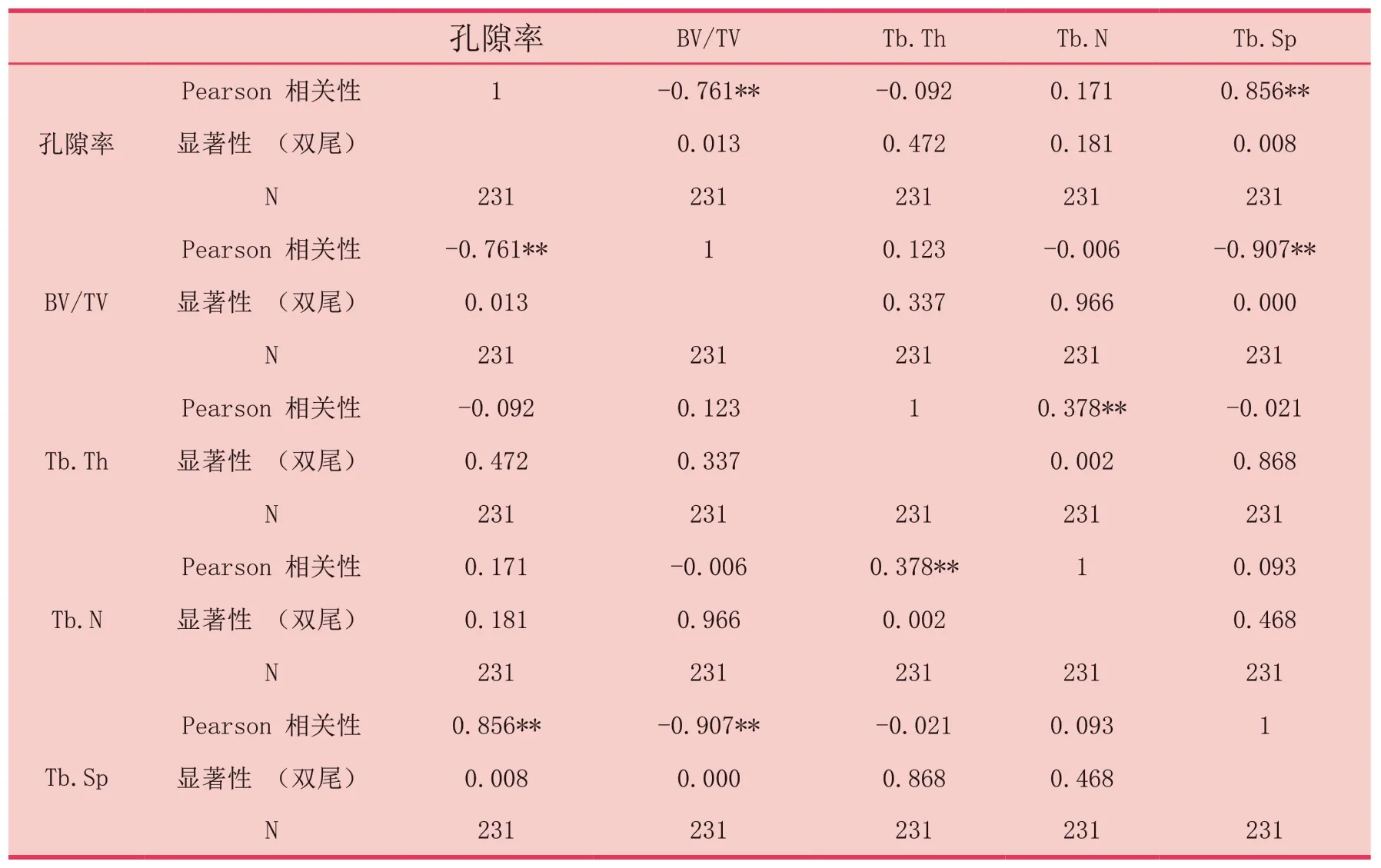
表2 缺牙区骨小梁孔隙率与骨小梁结构参数相关性
2.2 不同缺牙部位骨密度、骨小梁孔隙率比较
根据牙缺失位点所在区域分为四组进行数据统计:上颌前牙区(13-23牙位)、下颌前牙区(33-43牙位)、上颌后牙区(14-17、24-27牙位)、下颌后牙区(34-37、44-47牙位)。本组共纳入231个缺牙位点,所有位点骨密度值范围为246.635HU~1041.953HU,下颌前牙区(788.810±254.881)H U >上颌前牙区(691.296±154.991)H U >下颌后牙区(667.952±172.025)H U >上颌后牙区(555.709±191.405)HU。其中,上颌前牙区与下颌后牙区骨密度差异无统计学意义,其他区两两间骨密度差异均有统计学意义(P<0.05,表3)。
所有位点的骨小梁孔隙率值范围为0.1245 %~20.5120 %,上颌后牙区(4.1693 ± 6.0950)% >下颌后牙区(1.8071 ± 2.2037)% >上颌前牙区(1.4079 ± 2.0512)% >下颌前牙区(1.3309±2.4318)%。其中,上颌后牙区与其他三区之间骨小梁孔隙率差异均有统计学意义(P<0.05,表3)。
2.3 不同年龄段骨密度、骨小梁孔隙率比较
各年龄段平均骨密度无显著性差异(P=0.580>0.05),平均骨密度在40-49岁阶段较高,在60-70岁阶段最低(图2)。而不同年龄段平均骨小梁孔隙率差异较大,30-49岁阶段平均骨小梁孔隙率较小,与18-29岁和50-70岁阶段较大的平均骨小梁孔隙率有显著性差异(P=0.032<0.05,图3)。
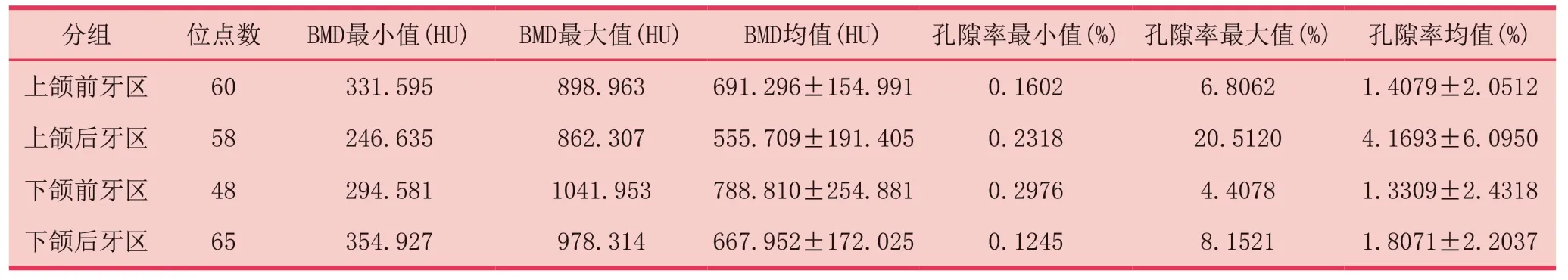
表3 不同缺牙部位骨密度、骨小梁孔隙率比较
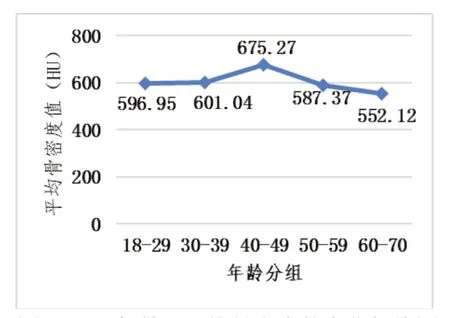
图2 不同年龄段平均骨密度的变化折线图
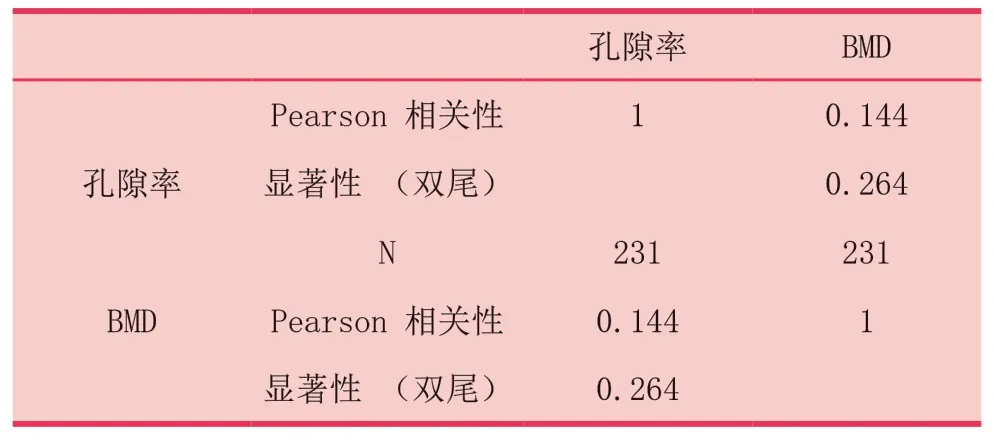
表4 骨小梁孔隙率与骨密度相关性分析
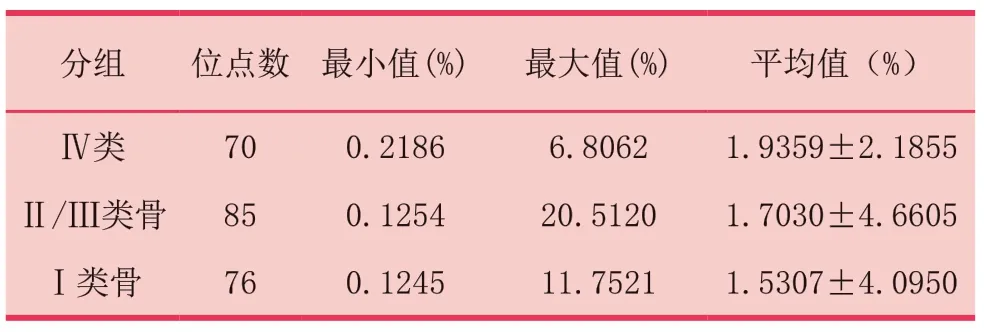
表5 不同骨质分类的平均骨小梁孔隙率比较
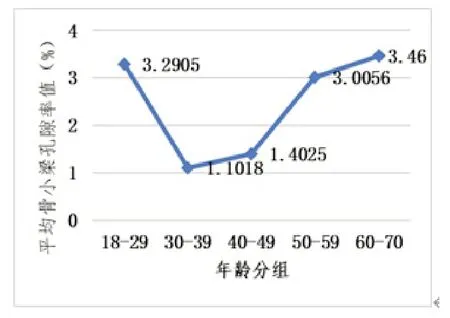
图3 不同年龄段平均骨小梁孔隙率的变化折线图
2.4 骨小梁孔隙率与骨密度相关关系分析
缺牙区骨小梁孔隙率与骨密度之间无相关性(P>0.05,表4)。Norton和Gamble[9]依据Lekholm和Zarb[10]四类颌骨质量分类法,结合Simplant软件测量骨密度,得出I~Ⅳ骨的骨密度值范围,即Ⅳ类骨为0HU~500 HU,Ⅱ/Ⅲ类骨为500HU~850 HU,I类骨大于850 HU,本研究在此基本上分析各类骨间孔隙率差异,数据显示骨小梁孔隙率均值Ⅳ类骨(1.9359±2.1855)%>Ⅱ/Ⅲ类骨(1.7030±4.6605)%>I类骨(1.5307±4.0950)%,不同骨质类型的骨小梁孔隙率均值无显著性差异(P>0.05,表5)。
3 讨论
目前,临床上广泛运用CBCT来评估骨质量,但主要集中在骨密度方面。骨小梁微结构作为骨强度和骨折风险的强大决定因素,也应该被重视。Mohajerani[11]等回顾性分析1094例种植体早期失败的影响因素,发现种植体在高密度骨质的群集失败可能与骨小梁三维结构相关。因此,本研究引入骨小梁孔隙率作为评价骨小梁三维结构的替代参数,在帮助临床医生对骨质量进行分类时,会更加灵活和准确。
在本研究中,为了验证骨小梁孔隙率是否能够在一定程度上反映骨小梁三维结构,实验收集拟种植患者术前拍摄的CBCT资料200例,共231个牙缺失牙位,通过CBCT软件计算骨小梁孔隙率和CTAn软件计算骨小梁结构参数(BV/TV、Tb.Th、Tb.N、Tb.Sp)的均值和标准差,采用Pearson相关系数分析骨小梁孔隙率与各参数之间的关系。结果显示,骨小梁孔隙率与BV/TV之间存在负相关,与Tb.Sp之间存在正相关,与Tb.Th、Tb.N之间无显著相关。这些相关性其他研究者也有类似报道,Kim JE[12]等学者发现骨质疏松时,BV/TV、Tb.N和 Tb.Th数值减少,Tb.Sp数值增加,并解释Tb.Sp数值可理解为孔隙率,与本研究结果基本相符合。综上,CBCT图像测量的骨小梁孔隙率参数在一定程度上可以反映出骨小梁三维结构。
在此基础上,本研究对不同缺牙部位骨密度、骨小梁孔隙率进行比较,得出骨密度:下颌前牙区>上颌前牙区>下颌后牙区>上颌后牙区,骨小梁孔隙率则正好相反:下颌前牙区<上颌前牙区<下颌后牙区<上颌后牙区。这与Turkyilmaz[13]的研究结果相似,研究者使用CBCT测量372个牙缺失位点的骨密度,发现下颌前牙区平均骨密度最高(994.9HU),上颌前牙区(715.8HU)、下颌后牙区(674.3HU)次之、上颌后牙区(455.1HU)最低。张晓燕[14]通过显微CT扫描和三维重建对39具离体颌骨标本分析骨小梁显微结构特征,测量骨小梁的比例,数据表明下颌骨小梁比例普遍高于上颌,上颌前牙区骨小梁比例高于后牙区,在下颌,骨小梁比例从前牙区到后牙区先减小后增大,在前磨牙区最低。该结果较本实验结果有一定的偏差,可能与地域差异、不同的生活习惯、扫描和测量方法差异有关。研究报道[15],上、下颌骨单元分别为力的分布、力的吸收在一定程度上解释了上下颌骨骨小梁孔隙率值和骨密度值的差异。至于上下前牙区较大的骨密度和较小的骨小梁孔隙率,可能与前牙区牙齿的解剖和功能相关,前牙主要负责食物的切割,受力方向以侧向力为主,所以需要高密度、小孔隙的骨质支持。后牙相对应的骨密度较低、骨小梁孔隙率较大,因为前磨牙和磨牙磨牙主要承受垂直咀嚼力。
此外,本研究发现不同年龄阶段缺牙区骨密度有所波动,60-70年龄段平均骨密度(552.12HU)最低,40-49岁阶段(675.27HU)最高,年龄组间无统计学差异。但是各年龄段平均骨小梁孔隙率有明显变化,30-49岁阶段平均骨小梁孔隙率(<1.5%)较小,与18-29岁和50-70岁阶段较大的平均骨小梁孔隙率(>3%)有显著性差异(P=0.032<0.05)。黄英[16]等使用CBCT测量90例患者拟种植区的松质骨骨密度,结果显示BMD与年龄无关,与本研究平均骨密度结果基本一致。Sugiura T[17]等报道骨质在30-40岁达到高峰,骨代谢基本稳定,65-80岁,骨质疏松,孔隙增大,脆性增加,骨折发生率显著提高。与本研究测得30-39岁阶段平均骨小梁孔隙率(1.1018%)最低,60-70岁平均骨小梁孔隙率(3.46%)最高相符。本研究表明即使CBCT图像测量的骨密度无明显差异,但是骨松质的三维结构还是有所差异。因此骨小梁孔隙率可为临床上评价骨质提供骨小梁结构参数,这较单独评估骨密度更能多维度反映骨质。
本研究为了验证骨密度与骨小梁孔隙率间的关系,采用Pearson相关性分析,结果表明两者之间无显著关系(P=0.264>0.05)。相关研究[18]报道,骨密度与骨小梁结构参数(Tb.N、Tb.Pf、Tb.Th、Tb.Sp等)并不一直保持正相关关系。本实验根据Lekholm和 Zarb[10]Ⅰ~ Ⅳ类颌骨质量分类法,数据显示骨小梁孔隙率均值Ⅳ类骨>Ⅱ/Ⅲ类骨>Ⅰ类骨,不同骨质类型的骨小梁孔隙率均值无显著性差异(P>0.05)。Van Dessel J[19]等对116个人体颌骨标本分析骨小梁显微结构特征,根据HU分类松质骨密度,研究结果显示BV/TV:D1(32.29%)>D2(27.46%)>D 3(18.4%)>D4(9.83%),Tb.Sp:D4(1.2 mm)>D3(0.82 mm)>D2(0.68 mm)>D1(0.59 mm) 。Tb.sp与本研究的骨小梁孔隙率变化趋势一致,BV/TV与孔隙率变化趋势相反,验证了实验结果中骨小梁孔隙率与BV/TV成负相关。临床医生可测量骨小梁孔隙率作为骨质分类的补充,充分评估术区颌骨质量,获得更好的疗效。
综上所述,CBCT测量的骨小梁孔隙率和骨小梁结构参数的相关性表明,应用CBCT测量骨小梁孔隙率作为评价骨小梁结构的替代参数具有可行性。不同牙齿位置、年龄、骨质分类的骨小梁孔隙率均有所差异,临床医生对骨质量进行分类时,辅以骨小梁孔隙率进行骨微结构分析是一种有用的骨质量评估方法,会更加灵活和准确,以获得更好的临床效果。本研究也存在以下不足:第一,CBCT体素0.26mm,骨小梁厚度一般为0.1mm~0.4mm,由于体素相差较大,CBCT图像不一定能识别到较细小的骨小梁结构,导致数据会有偏差,如Tb.Sp数值偏大,Tb.N数值偏小。第二,本实验未考虑到不同CBCT机品牌对测量骨小梁孔隙率的影响[20]。第三,本实验论证出骨小梁孔隙率能在一定程度上代表骨小梁结构,但是并没有得出骨小梁孔隙率的最佳取值区间,考虑到患者的可变性高,后期还需要增加样本量明确取值区间。因此,进一步探究骨小梁孔隙率是如何影响颌骨质量,应该成为未来研究的主题。
