2014~2019年我院ICU感染病原菌分布及耐药性分析
2020-12-23王春梅闫琳琳农金轻谷依林胡守奎
王春梅 闫琳琳 农金轻 谷依林 胡守奎


摘要:目的 分析我院ICU患者感染病原菌的分布及耐药性,为临床合理选择抗菌药物提供依据。方法 回顧我院ICU 2014年1月~2019年12月送检各类型标本所分离的病原菌,分析其耐药性。结果 6年共分离出病原菌3407株,其中革兰阴性杆菌2511株(73.70%),以鲍曼不动杆菌、铜绿假单胞菌、肺炎克雷伯菌、大肠埃希氏菌为主;革兰阳性球菌896株(26.30%),以屎肠球菌、金黄色葡萄球菌、粪肠球菌、人葡萄球菌为主。鲍曼不动杆菌对所检测的抗菌药物均保持较高耐药率(72.89%~79.56%),铜绿假单胞菌对氨基糖苷类(阿米卡星,庆大霉素)抗菌药物保持较高的敏感性(8.15%~15.31%),其次为哌拉西林/他唑巴坦(24.63%)和头孢他啶(30.95%)。肺炎克雷伯菌对各种抗菌药物的耐药率整体高于大肠埃希氏菌,其中大肠埃希氏菌对亚胺培南和美罗培南耐药率分别为8.67%和10.00%,而对左旋氧氟沙星和环丙沙星耐药率分别为67.33%和66.67%;肺炎克雷伯菌除了对阿米卡星具有稍低的耐药性(38.15%),对其他各类抗菌药物的耐药率波动在40.76%~63.45%。葡萄球菌属细菌对红霉素、青霉素具有较高的耐药率,波动在73.82%~82.09%,对万古霉素和利奈唑胺耐药率为0。屎肠球菌和粪肠球菌对万古霉素和利奈唑胺具有较高的敏感性,耐药率波动在0.62%~13.85%。结论 我院ICU感染病原菌主要为革兰阴性杆菌,且耐药情况严重,以鲍曼不动杆菌耐药显著。应加强对ICU病原菌的耐药性监测,指导临床合理选用抗菌药物。
关键词:ICU;病原菌;耐药性;多重耐药
中图分类号:R378 文献标识码:A DOI:10.3969/j.issn.1006-1959.2020.22.038
文章编号:1006-1959(2020)22-0134-04
Analysis of the Distribution and Drug Resistance of Pathogenic Bacteria
in the ICU of Our Hospital from 2014 to 2019
WANG Chun-mei,YAN Lin-lin,NONG Jin-qing,GU Yi-lin,HU Shou-kui
(Department of Laboratory Medicine,Peking University Shougang Hospital,Beijing 100144,China)
Abstract:Objective To analyze the distribution and drug resistance of infectious pathogens in ICU patients in our hospital, and provide a basis for clinically reasonable selection of antimicrobial drugs.Methods To review the pathogenic bacteria isolated from various types of specimens sent to the ICU in our hospital from January 2014 to December 2019, and analyze their drug resistance.Results A total of 3407 strains of pathogenic bacteria were isolated in 6 years, among which 2511 strains (73.70%) of gram-negative bacilli, mainly Acinetobacter baumannii, Pseudomonas aeruginosa, Klebsiella pneumoniae, and Escherichia coli; Gram 896 strains (26.30%) of positive cocci were mainly Enterococcus faecium, Staphylococcus aureus, Enterococcus faecalis, and Staphylococcus human. Acinetobacter baumannii maintained a high resistance rate (72.89%-79.56%) to the tested antibacterial drugs. Pseudomonas aeruginosa maintained relatively high resistance to aminoglycoside (amikacin, gentamicin) antibacterial drugs. High sensitivity (8.15%-15.31%), followed by piperacillin/tazobactam (24.63%) and ceftazidime (30.95%). The resistance rate of Klebsiella pneumoniae to various antibacterial drugs is higher than that of Escherichia coli. The resistance rates of Escherichia coli to imipenem and meropenem are 8.67% and 10.00%, respectively. The resistance rates of ofloxacin and ciprofloxacin are 67.33% and 66.67%, respectively; Klebsiella pneumoniae has a slightly lower resistance to amikacin (38.15%), and is resistant to other types of antibacterial drugs. The resistance rate fluctuated from 40.76% to 63.45%. Staphylococcus bacteria have a high resistance rate to erythromycin and penicillin, fluctuating from 73.82% to 82.09%, and the resistance rate to vancomycin and linezolid is 0. Enterococcus faecium and Enterococcus faecalis are highly sensitive to vancomycin and linezolid, and the resistance rate fluctuates from 0.62% to 13.85%.Conclusion The pathogens of the ICU infection in our hospital are mainly Gram-negative bacilli, and the drug resistance is serious, Acinetobacter baumannii has significant drug resistance. The drug resistance monitoring of pathogens in ICU should be strengthened to guide the rational selection of antibacterial drugs in clinic.
Key words:ICU;Pathogenic bacteria;Drug resistance;Multiple drug resistance
ICU患者病情兇险,发病机制复杂,其中手术、呼吸机插管、泌尿插管等侵入性诊疗操作均有可能成为感染高发区。患者机体免疫功能低下,且抗菌药物的大量使用,导致ICU分离的病原菌对抗菌药物的耐药性不断攀升,普遍存在多重耐药情况,形势严峻。本研究收集我院ICU 2014年1月~2019年12月送检各类型标本所分离的病原菌,旨在分析我院ICU患者感染病原菌的分布及耐药性,以期为临床合理选择抗菌药物提供依据,现报道如下。
1资料与方法
1.1一般资料 收集北京大学首钢医院ICU于2014年1月~2019年12月送检的各种类型临床标本(包括痰液,血液,尿液,引流液等),剔除同一患者相同部位的重复菌株。
1.2质控菌株 大肠埃希氏菌ATCC25922、铜绿假单胞菌ATCC27853、金黄色葡萄球菌ATCC29213、粪肠球菌ATCC29212,均购于卫生部临床检验中心。
1.3方法 病原菌的培养与鉴定按照《全国临床检验操作规程》执行,鉴定药敏仪器为BD凤凰100药敏试验兼用MIC法和KB法,依据CLSI 2013标准判读药敏结果[1]。
1.4统计学方法 采用WHONET 5.6进行数据分析,计数资料以(n)和(%)表示。
2结果
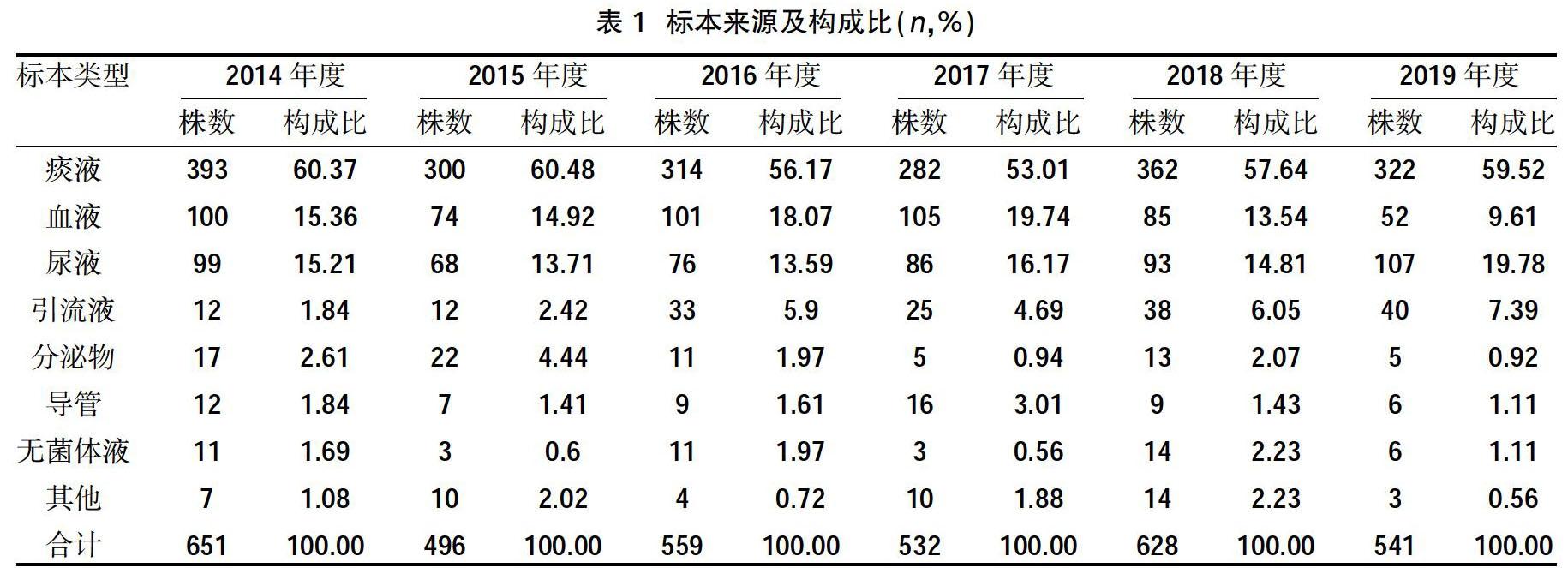
2.1标本来源 我院ICU送检的各种类型临床标本中以痰液为主,其次为血液、尿液、引流液、分泌物,见表1。
2.2病原菌的分布 6年间共分离出病原菌3407株,革兰阴性杆菌2511株(73.70%),革兰阳性球菌896株(26.30%)。引起ICU感染的革兰阴性杆菌主要为鲍曼不动杆菌、铜绿假单胞菌、肺炎克雷伯菌、大肠埃希氏菌;革兰阳性球菌主要为屎肠球菌、金黄色葡萄球菌、粪肠球菌、人葡萄球菌,见表2。
2.3主要病原菌药敏结果
2.3.1非发酵革兰阴性杆菌耐药分析 鲍曼不动杆菌对所检测的抗菌药物均保持较高耐药率(72.89%~79.56%),铜绿假单胞菌对氨基糖苷类(阿米卡星,庆大霉素)抗菌药物保持较高的敏感性(8.15%~15.31%),其次为哌拉西林/他唑巴坦(24.63%)和头孢他啶(30.95%),见表3。
2.3.2肠杆菌科细菌耐药分析 肺炎克雷伯菌对各种抗菌药物的耐药率整体高于大肠埃希氏菌。大肠埃希氏菌对亚胺培南和美罗培南耐药率分别为8.67%和10.00%,而对左旋氧氟沙星和环丙沙星耐药率分别为67.33%和66.67%;肺炎克雷伯菌除了对阿米卡星具有稍低的耐药性(38.15%),对其他各类抗菌药物的耐药率波动在40.76%~63.45%,见表4。
2.3.3葡萄球菌的耐药分析 葡萄球菌属细菌对红霉素、青霉素具有较高的耐药率,波动在73.82%~82.09%,对万古霉素和利奈唑胺耐药率为0,见表5。
2.3.4肠球菌的耐药分析 屎肠球菌和粪肠球菌对万古霉素和利奈唑胺具有较高的敏感性,耐药率波动在0.62%~13.85%。屎肠球菌和粪肠球菌对红霉素及克林霉素的耐药率均大于60.00%,屎肠球菌对四环素耐药率(22.77%)低于粪肠球菌(50.93%),见表6。
2.3.5病原菌重要耐药情况 6年间CR-AB检出率均较高(>80.00%),仅2018年检出率(61.58%)有所下降;MDR-PA在2016~2018年检出率(11.76%~19.19%)稍低;2019年CR-KP检出率(77.00%)偏高;CR-ECO 2014年(21.62%)和2019年(19.23%)检出率高于其他年份;6年间MRSA检出率除2018年(30.77%)外,其余年份检出率均大于60.00%;VREM检出率整体高于VREA,见表7。
3讨论
ICU是当代医学中治疗危重患者的核心科室,也是医院感染率最高及泛耐药菌最多的科室[2]。了解ICU感染病原菌的分布,分析其耐药性,对抗菌药物的合理应用,提高ICU患者治愈率,降低泛耐药菌产生有重要作用。
本研究结果显示,ICU病原菌标本以痰液为主,其次为血液,尿液,引流液等,与段俊林等[3]研究一致,表明ICU患者感染以呼吸道为主,可能与ICU患者病情严重,免疫功能低下及气管插管、气管切开等有创诊疗引发肺部感染有关。ICU患者感染病原菌以革兰阴性杆菌为主(鲍曼不动杆菌、铜绿假单胞菌、肺炎克雷伯菌、大肠埃希氏菌)与文献报道[4,5]一致;革兰阳性球菌主要为屎肠球菌、金黄色葡萄球菌、粪肠球菌、人葡萄球菌。本研究中6年间非发酵革兰阴性杆菌依然是ICU患者感染的主要病原菌,以鲍曼不动杆菌为首,碳青霉烯耐药鲍曼不动杆菌检出率在ICU总耐药菌中占第1位,2019年检出率达90.90%,2018年检出率61.58%。鲍曼不动杆菌是条件致病菌,对多种重要抗菌药物(尤其是碳青霉烯类)的耐药性偏高,波动在72.89%~79.56%。研究显示[6],碳青霉烯类抗菌药物是抗菌谱广,抗菌活性强的一类抗菌药物,曾被作为是治疗多重耐药鲍曼不动杆菌的首选药物。由于临床对碳青霉烯类抗菌药物的使用泛滥,鲍曼不动杆菌对其耐药愈发严重。鲍曼不动杆菌耐药机制复杂,主要包括产生抗菌药物的相关酶类、膜通道蛋白缺失、外排泵的过度表达、药物作用靶位的改变等。研究显示[7],替加环素体外药敏试验中对耐药鲍曼不动杆菌表现出良好的抑菌活性,可尝试作为常规抗耐药鲍曼不动杆菌感染治疗方案失败后的抢救性治疗选择,与头孢哌酮/舒巴坦联合治疗是一种值得推广的治疗方案,但要加以节制。本研究中铜绿假单胞菌对阿米卡星耐药率为8.15%,对头孢噻肟耐药率高达81.36%,对哌拉西林/他唑巴坦和头孢他啶耐药率分别为24.63%和30.95%。多重耐药铜绿假单胞菌6年检出率呈波浪形变化,尤其对碳青霉烯耐药要加以重视。有研究报道[8],铜绿假单胞菌耐药机制复杂,以产碳青霉烯类酶IMP、VIM为主,外膜蛋白缺失、外排泵、整合子介导的耐药基因盒转移和水平传播等耐药机制共同作用。铜绿假单胞菌虽对氨基糖苷类耐药性低,但氨基糖苷类抗生素对大多数感染部位的临床疗效不充足,治疗上一般不作为单药使用,推荐联合用药(β-内酰胺类+氨基糖苷类+多粘菌素)[9]。此外,本研究还发现肺炎克雷伯菌对亚胺培南耐药率高于大肠埃希氏菌,2019年碳青霉烯耐药肺炎克雷伯菌检出率高达77.00%,碳青霉烯耐药大肠埃希氏菌检出率为19.23%,可能与ICU患者高龄、长期卧床、手术、气管切开、泌尿插管等侵入性诊疗及碳青霉烯类抗菌药物的大量经验抗感染治疗有关。研究显示[10],碳青霉烯耐药肺炎克雷伯菌主要耐药机制可能是KPC-2型酶联产CTX-M-15、SHV、TEM型酶,导致头孢类、碳青霉烯类耐药;碳青霉烯耐药大肠埃希氏菌耐药机制以携带blaNDM(金属β-内酰胺酶)-1型耐药基因常见,对临床治疗碳青霉烯耐药的肠杆菌感染造成困扰。研究表明[11],国外医生常选择替加环素和多粘菌素来治疗碳青霉烯耐药肺炎克雷伯菌;但基于我国情况,应依据药敏结果,加用替加环素及头孢哌酮/舒巴坦联合治疗。
本研究未检出对万古霉素、利奈唑胺耐药的葡萄球菌。葡萄球菌属对青霉素、红霉素、环丙沙星耐药严重,波动在67.16%~82.09%。金黄色葡萄球菌对复方磺胺保持一定的药物活性(6.01%)。甲氧西林耐药金黄色葡萄球菌(MRSA)检出率呈现波动,但整体偏高,形势严峻。利奈唑胺具有良好的安全性,是治疗金黄色葡萄球菌感染的最佳选择。本研究中屎肠球菌对利奈唑胺耐药率为0.62%,粪肠球菌对四环素耐药率高于屎肠球菌,万古霉素耐药肠球菌(VRE)以屎肠球菌为主,可能与ICU患者年龄偏大、一些侵入性操作、抗菌药物使用广泛且时间久、患者免疫力低下有关。
综上所述,ICU感染的病原菌耐药情况严重,以革兰阴性杆菌为主,特别是鲍曼不动杆菌耐药突出,革兰阳性球菌以金黄色葡萄球菌耐药显著。应重视ICU病原菌的耐药性监测,依据药敏结果指导临床合理选择抗菌药物,最大限度降低耐药菌株及多重耐药菌的出现和散布。
参考文献:
[1]孙长贵.2013年CLSI M100-S23文件主要更新内容解读[C]//2016年浙江省检验医学学术年会论文汇编.2013.
[2]董凤,郑智星,刘倩,等.重症医学科常见分离菌分布及耐药性分析[J].哈尔滨医科大学学报,2019,53(4):439-441,445.
[3]段俊林,陈伟,卢丽娟.2017年东莞地区重症监护病房病原菌分布及耐药性监测[J].海南医学,2019,30(7):865-868.
[4]翁志骏,陈险峰,胡海清.ICU呼吸道标本病原菌分布及耐药性分析[J].实用检验医师杂志,2018,10(4):234-236.
[5]李芳,李雅丽,雷金娥,等.我院中心ICU感染病原菌的分布及耐药性分析[J].西北药学杂志,2019,34(1):116-121.
[6]徐益,王佳,高辉,等.多重耐药鲍曼不动杆菌耐药性及耐药基因检测[J].国际检验医学杂志,2020,41(8):993-995.
[7]谭建龙,张卫东.替加环素治疗多或泛耐药鲍曼不动杆菌肺炎的疗效观察[J].中国呼吸与危重监护杂志,2013,12(6):581-585.
[8]袁翊,葉帮芬,万小涛,等.耐碳青霉烯类铜绿假单胞菌的耐药机制[J].检验医学与临床,2017,14(11):1602-1604.
[9]中华医学会呼吸病学分会感染学组.铜绿假单胞菌下呼吸道感染诊治专家共识[J].中华结核和呼吸杂志,2014,37(1):9-15.
[10]宫雪,王勇,张吉生,等.耐碳青霉烯肺炎克雷伯菌耐药机制及同源性分析[J].临床检验杂志,2018,36(4):270-273.
[11]孙伏喜,冯旰珠,姚静,等.泛耐药肺炎克雷伯菌血液分离株耐药机制研究[J].中国抗生素杂志,2014,39(5):365-369.
收稿日期:2020-07-14;修回日期:2020-08-12
编辑/刘欢
作者简介:王春梅(1978.2-),女,北京人,本科,主管技师,主要从事微生物鉴定及耐药监测工作
通讯作者:胡守奎(1974.8-),男,安徽亳州人,博士,主任技师,主要从事微生物耐药监测工作
