血清炎症因子、H-FABP及NT-proBNP在老年脓毒症患者早期诊断及预后评估中的应用
2020-11-26明颖李爽刘秋霞孙常铭刘正蓬张秀琴
明颖 李爽 刘秋霞 孙常铭 刘正蓬 张秀琴
(1承德医学院附属医院检验科,河北 承德 067000;2承德市中心医院检验科)
脓毒症的发病率逐年增加,导致器官功能障碍患者的数量也增加〔1〕。尽管近年来在认识脓毒症的病理生理学和改进治疗策略方面取得了较多进展,但严重脓毒症和脓毒症休克的死亡率仍然很高〔2〕。脓毒症患者的不良结局与年龄、性别、并发症、病因和疾病严重程度有关〔3〕。此外,与脓毒症相关的一些生物标志物被认为对其预后有一定预测作用〔4〕。而对疾病严重程度的评估和对不良结局的预测,有助于对部分患者进行更针对性的诊断及有效的干预最终使患者受益〔5〕。心肌损伤和功能障碍是脓毒症和脓毒症休克的常见并发症,其在脓毒症休克患者中的发生率约为50%〔6〕。心型脂肪酸结合蛋白(H-FABP)对心肌细胞具有较高的特异性,是心肌损伤的一个敏感标志物。研究发现脓毒症介导的心肌损伤患者H-FABP明显升高〔7〕。N-末端亲脑钠肽(NT-proBNP)水平的升高与心力衰竭、严重脓毒症或脓毒症休克有关〔8〕。此外,促炎细胞因子如肿瘤坏死因子(TNF)-α及白细胞介素(IL)-6等水平升高可刺激 BNP 分泌,继而导致脓毒症心肌抑制的发展〔8〕。然而,这些促炎细胞因子、H-FABP及NT-proBNP水平与脓毒症患者预后之间的关系尚待进一步探讨。本研究对不同严重程度的脓毒症患者间血清C反应蛋白(CRP)、IL-6、TNF-α及NT-proBNP、H-FABP水平差异及其与脓毒症和脓毒症休克患者28 d死亡率间相关性进行探讨,并观察上述因子在脓毒症患者病情及预后判断及脓毒症心肌损伤早期诊断中的作用。
1 资料与方法
1.1研究对象及分组 选取2016年1月至2018年12月承德医学院附属医院ICU收治的老年脓毒症患者81例,男40例,女41例,年龄60~82岁,平均(72.63±4.57)岁,根据是否出现休克分为脓毒症组(n=45)和脓毒症休克组(n=36),并对两组组内按是否出现心肌损伤进一步分析CRP、IL-6、TNF-α及NT-proBNP、H-FABP水平的差异。
1.2纳入与排除标准 纳入标准:①符合中华医学会重症医学分会(2014版)脓毒症及脓毒性休克的诊断标准〔9〕;②入ICU至发病时间<24 h;③患者及家属签署知情同意书。排除标准:①入院<24 h即死亡或放弃治疗者;②原有充血性心力衰竭史、心肌炎或冠心病史;③原有慢性肾衰竭史(H-FABP可受肾清除障碍的影响);④外伤即手术病人;⑤免疫缺陷病或3个月内接受激素或免疫抑制药物治疗者。
1.3方法 在入院24 h内采集血液标本,进行下列检测:(1)NT-proBNP及H-FABP浓度的测定采用电化学发光免疫法测定(ElecSys 2010,Roche,德国),检测范围分别为 30~35 000 pg/ml及2~60 ng/ml;(2)炎症因子:采集的血液标本在4℃条件下,通过13 000 r/min离心20 min获得血浆,采用酶联免疫吸附试验(ELISA)试剂盒测量TNF-α、CRP、IL-6浓度;(3)心肌损伤判定:根据心脏彩色多普勒超声结果,左心室射血分数(LVEF)≤50%、左心室舒张末期内径(LVEDD)≥54 mm。最后记录纳入患者28 d生存情况。
1.4统计学方法 使用SPSS22.0软件进行t检验、χ2检验;采用Kaplan-Meier法绘制生存曲线,Log rank检验对生存率的差异进行比较。
2 结 果
2.1两组基本临床特征对比 两组年龄、性别、体重指数(BMI)、血培养阳性率、感染部位及共存病之间均无差异(均P>0.05),而脓毒症休克组血管活性药物应用率、机械通气人数及急性生理与慢性健康评分量表(APACHE)Ⅱ评分显著高于脓毒症组,而平均动脉压显著低于脓毒症组(均P<0.05)。见表1。

表1 两组基本临床指标比较
2.2两组及组内血清学指标比较 脓毒症休克组CRP、IL-6、TNF-α及NT-proBNP、H-FABP水平显著高于脓毒症组(P<0.05)。脓毒症组中12例出现心肌损伤,进一步分析发现,脓毒症合并心肌损伤组CRP、IL-6、TNF-α及NT-proBNP、H-FABP水平显著高于未合并心肌损伤脓毒症组(均P<0.05);脓毒症休克组中21例出现心肌损伤,脓毒症休克合并心肌损伤组CRP、IL-6、TNF-α及NT-proBNP、H-FABP水平均显著高于未合并心肌损伤脓毒症休克组(均P<0.05),见表2。
2.3两组28 d生存分析 28 d时两组共死亡25例,其中脓毒症组8例,28 d生存率为82.2%,脓毒症休克组17例,28 d生存率仅为52.8%,两组28 d生存率差异有统计学意义(χ2=7.369,P=0.007)。根据是否合并心肌损伤,对两组患者28 d生存情况进一步发现,12例脓毒症合并心肌损伤组中有5例于28 d死亡,而33例未合并心肌损伤的脓毒症患者仅3例死亡,脓毒症合并心肌损伤者组28 d生存率显著低于未合并心肌损伤的脓毒症者(χ2=6.525,P=0.011);此外,脓毒症休克合并心肌损伤组21例中有13例出现死亡,而15例未合并心肌损伤的脓毒症休克患者仅死亡4例,脓毒症休克合并心肌损伤时28 d生存率显著降低(χ2=4.016,P=0.045),见图1。

表2 两组及组内血清学指标比较
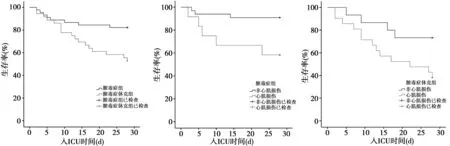
图1 两组及组内28 d生存曲线对比
3 讨 论
脓毒症可分为两个连续阶段:第一个阶段是以全身炎症反应综合征(SIRS)为特征的初始高炎症阶段;第二个阶段是随后的免疫抑制阶段,通常以器官功能障碍为特征,也称为补偿性抗炎反应综合征(CARS),而目前的脓毒症生物标志物以高炎症阶段的标志物居多〔10〕。研究发现CRP浓度可一定程度上反映炎症反应与脓毒症的严重程度,TNF-α与 IL-6被认为是刺激 CRP 产生的主要介质〔11〕,但CRP特异性比较差,不能区分脓毒症与其他疾病。
目前有研究认为,NT-proBNP 是 ICU 患者死亡的独立预测指标,在进入ICU时检测NT-proBNP的水平增高与脓毒症患者的死亡增加显著相关〔8〕。但脓毒症患者许多不同的临床特征可能会影响NT-proBNP的水平,脓毒症相关细胞因子导致心肌功能障碍,刺激脓毒症或脓毒症休克患者的NT-proBNP表达升高〔4〕,而促炎细胞因子、血管加压剂和正压机械通气也可增加BNP水平〔12,13〕。因此单一的生物标志物对脓毒症病情及预后判断及脓毒症心肌损伤的早期诊断可能存在效力不足的问题。导致脓毒症患者H-FABP浓度升高的确切机制尚不明确,虽然其与脓毒症引起的心肌障碍有关,但仅有心肌功能障碍并不能解释在严重脓毒症和脓毒症性休克患者H-FABP 升高的原因,炎症程度越高、脓毒症严重程度越重患者的糖原、脂类的分解代谢也可增加游离脂肪酸的水平,而游离脂肪酸的升高可直接导致H-FABP浓度升高〔14〕。
本研究结果提示,CRP、IL-6、TNF-α及NT-proBNP、H-FABP水平可在一定程度上反映脓毒症的严重程度及预后,对脓毒症患者早期监测CRP、IL-6、TNF-α及NT-proBNP、H-FABP可能对脓毒症休克的早期诊断及预后评估提供依据。此外,既往研究认为脓毒症患者早期就可能出现心肌损伤,而心肌损伤又是脓毒症患者器官功能障碍或脓毒症休克的重要影响因素,其与脓毒症患者预后关系密切〔15〕。而本研究进一步发现,代表心肌损伤的NT-proBNP及H-FABP可在一定程度上评估脓毒症患者的病情及预后,另外,提示CRP、IL-6、TNF-α、NT-proBNP及H-FABP可作为脓毒症心肌损伤的早期诊断指标。
对脓毒症患者心肌损伤进行早期诊断及早期干预是降低脓毒症患者死亡率的关键因素〔16〕。而NT-proBNP与BNP相比个体差异小、半衰期更长,常被作为心肌损伤的早期生物标志物〔17〕。但NT-proBNP并非是心肌损伤的高度特异性指标,在非心源性心肌损伤患者的NT-proBNP水平也升高,而将其与H-FABPA及CRP等相结合可提高在心肌损伤等疾病严重程度的检测效度及短期死亡率的预测作用〔18〕。此外,TNF-α和IL-6可通过激活神经鞘磷脂酶、抑制钙转运及一氧化氮途径而抑制心肌功能、激活肽水解酶和蛋白水解酶降解包括肌钙蛋白I在内的关键性收缩蛋白而影响心肌收缩等多种途径造成心肌损伤〔19〕。
综上,在老年脓毒症患者中早期、联合检测CRP、IL-6、TNF-α及NT-proBNP、H-FABP可对脓毒症病情严重程度及28 d生存率进行评估,对脓毒症休克及脓毒症心肌损伤的早期诊断及预后提供依据,进而对此类患者给予早期干预措施以改善预后,最终使患者获益。
