血清微量元素与产后出血的相关性及Logistic回归分析
2020-10-23梁安兰潘建丽
梁安兰,潘建丽
(广东省广州市番禺区市桥医院妇产科,广东 广州 511490)
产后出血是分娩期严重的并发症,其发病率占分娩总数的2%~3%,由于测量和收集出血量的主观因素较大,实际发病率更高,是我国引起产妇死亡的第一位原因[1],发生率约占孕产妇死亡21%左右[2]。因此确定产后出血的相关危险因素,对于有效的防治产后出血,降低产妇死亡率具有重大意义。本研究回顾性分析了在我院产科分娩并发产后出血的38 例产妇的相关临床资料及血清学微量元素,探讨引起产后出血的相关危险因素,现报告如下。
1 资料与方法
1.1研究对象:选取2014年5月~2018年11月来我院产科分娩并发产后出血的38例产妇临床资料为病例组, 均符合美国妇产科医师学会《产后出血实践公告》中相关产后出血的诊断标准[3],且临床资料完整,排除有精神病史以及产后24 h后出现产后出血的患者。另随机抽选同期70例未发生产后出血的产妇临床资料为对照组。病例组平均年龄为(31.17±5.12)岁 ,对照组平均年龄为(31.42±6.01)岁,采用统一编制的调查表调查两组产妇的年龄、体重、孕周、流产史、产次、分娩方式、胎盘因素(胎盘植入、胎盘前置、胎盘粘连)、妊娠合并症(宫内感染、子宫肌瘤、妊娠高血压、妊娠贫血、妊娠甲状腺功能减退、妊娠糖尿病)、胎数、第三产程时间、产道损伤、新生儿体重、子宫收缩乏力、微量元素水平等情况。
1.2相关诊断标准:产后24 h出血量>500 ml定义为产后出血,新生儿体重≥4 kg定义为巨大儿。产前孕妇体质指数(BMI)=体重/身高2(kg/m2)[4],BMI≥24 kg/m2为超重。妊娠期血红蛋白 <110 g/L为妊娠期贫血[5]。
1.3出血量测量方法:采用容积法加称重法:①阴道分娩:容积法,胎儿娩出后,将弯盘置于产妇臀下2 h,之后将弯盘取出测量阴道出血量,并计算血染敷料和床单的使用前后的重量差,重量差÷1.05=敷料和床单血液量,利用同样的方法测量产妇24 h会阴垫血量;②剖宫产分娩:容积法,宫壁切开后用负压瓶收集血液,羊水弃之,根据负压瓶的度数,对血量进行计算[6],同样利用称重法计算产妇血染辅料、床单、会阴垫血量 。
1.4质量控制:所有数据均为医学专业人员统一进行相关资料统计,并经过两次核查,校正,保证数据的准确性。
1.5统计学处理:采用 SPSS 20.0 软件对产后出血的各个可能影响因素进行单因素分析,筛选出具有统计学意义的单因素作为变量,采用多因素Logistic回归分析产后出血的独立危险因素,计数资料采用χ2检验,计量资料采用t检验。P<0.05为差异具有统计学意义。
2 结果
2.1一般资料比较:病例组平均年龄(31.17±5.12)岁,BMI平均(26.04±0.47)kg/m2,平均孕周(39.48±0.49)周。对照组平均年龄(31.42±6.01)岁,BMI平均(25.95±0.41)kg/m2,平均孕周(39.61±0.54)周。两组的年龄、BMI、孕周等差异无统计学意义(P>0.05),有可比性。
2.2两组相关因素比较:两组研究对象在流产史、胎盘因素、妊娠高血压、产道损伤、第三产程>15 min、凝血功能障碍、子宫收缩乏力等方面比较,差异有统计学意义(P<0.05)。见表1。

表1 两组研究对象相关因素比较[例(%)]
2.3两组血清微量元素水平比较:病例组血清元素锌、铁、钙的血清水平低于对照组,差异有统计学意义(P<0.05)。见表2。

表2 两组部分血清元素间的比较
2.4两组多因素Logistic回归分析:流产史、胎盘因素、凝血功能障碍、宫缩乏力、产道软组织损伤、妊娠高血压、第三产程>15 min、血清元素钙、铁、锌缺乏为产后出血的独立危险因素。见表3。
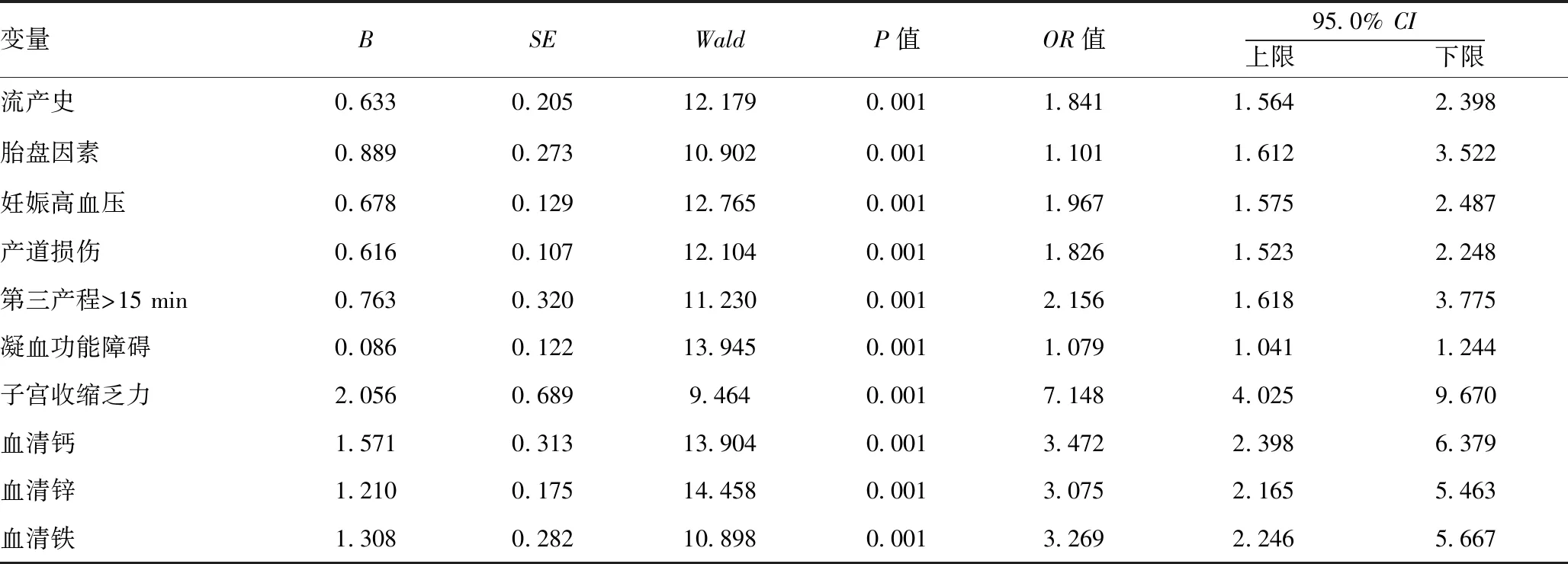
表3 两组多因素Logistic回归分析产后出血独立危险因素
3 讨论
产后出血的发生与多种危险因素密切相关,而高危因素的存在是孕产妇发生产后出血的主要原因[7-8]。全世界每年因产后出血死亡的产妇占产妇总死亡的人数的四分之一,其中亚洲、非洲等发展中国家和地区大约占事件总发生率的90%[9]。据调查我国产后出血占城市孕产妇死因的25.0%,占农村孕产妇死因的29.3%[10],因此,确定产后出血的危险因素对于降低孕产妇死亡率具有非常重要的意义。本研究显示流产史、胎盘因素、妊娠高血压、凝血功能障碍、子宫收缩乏力、第三产程>15 min、产道损伤、血清元素钙、铁、锌缺乏是产后出血发生的独立危险因素,而这些因素往往共同存在,甚至相互影响。流产可导致子宫肌层和子宫内膜层受损,并可能继发宫腔感染,增加再次妊娠时发生胎盘粘连、胎盘植入或前置胎盘的风险,导致分娩时可能发生胎盘剥离困难,引发宫腔剥离面出血量增加,同时剥离后子宫局部收缩减弱,进而出现宫缩乏力,加上分娩过程中可能出现的胎盘残留,这些因素大大增加了产后出血的风险。据调查大约70%的产后出血是由于宫缩乏力导致[11],由于多种因素的影响使子宫纤维的收缩作用减弱,导致分娩过程中子宫和胎盘附着面的子宫壁血窦关闭不良,出血无法自然停止或减少,造成较多或大量的产后出血。妊娠合并症是产后出血的高危因素[12],相关文献报道,妊娠高血压的孕产妇全身小动脉处于痉挛状态,血管和微血管脆性较大,子宫血窦关闭困难,加上产前大量解痉药物的应用,一定程度上抑制了子宫的收缩[13],导致产后发生大出血的几率升高。此外第三产程延长[14]、产道损伤等均可导致产道血管破裂,导致产后出血量增加,引起产后出血。这与刘会芹等的产后出血危险因素分析结果[15]基本相同。
近年来研究发现,孕期某些血清元素缺乏,同样造成产妇产后出血量增加[16]。钙离子作为子宫肌细胞脂肪酶、ATP等酶的辅助因子通过触发肌肉兴奋-收缩偶联而促进子宫收缩及其凝血过程,因此,当钙离子浓度降低时,不利于子宫收缩及凝血过程,可能引起产后出血量增加[17]。锌是人体200多种酶的重要辅基,其作用不仅能够促进机体的生长发育,在分娩启动及进展的主要环节——子宫肌细胞的缝隙连接形成中,锌离子发挥着重要的酶促作用,调节着子宫肌的协调性收缩[18]。若锌离子浓度降低,则会出现子宫收缩失调,继而可能引发产后子宫出血量增多。铁在人体内生理功能主要是参与血红蛋白的合成以及氧的运输,在怀孕中、后期需适当补充铁剂,有利于预防妊娠贫血的发生,而妊娠中、重度贫血是导致围产妇在阴道分娩或剖宫产的过程中出现子宫肌纤维缺血、缺氧的因素,子宫肌纤维缺血、缺氧造成子宫收缩乏力,胎盘剥离面血窦不易关闭,进而可能诱发产后出血。此外妊娠贫血还可引起产妇血小板减少,从而影响机体的凝血功能,引起产后广泛性出血,甚至弥散性血管内凝血,需要进行手术止血乃至子宫切除以减少产后出血量,挽救患者的生命。陈湘玲等认为产妇产前血清微量元素钙、铁、锌含量低会导致机体氧化应激反应加重,引起产后出血的发生[19]。
综上所述,造成产后出血的危险因素很多,且多种因素之间可同时存在,因此临床上在采取综合干预措施来避免或减少产后出血发生的同时,还应积极做好抢救准备,以保证产妇的生命安全。
