子宫颈鳞状细胞癌伴子宫内膜及双侧输卵管扩散1例并文献复习
2020-09-19叶元滋徐洪海
张 颖,叶元滋,徐洪海,陈 炎,孟 刚
子宫颈癌是女性生殖道最常见的恶性肿瘤之一,其常见的转移方式为直接侵犯子宫旁软组织或通过淋巴管侵犯到子宫壁,通过扩散方式累及子宫内膜和双侧输卵管的情况非常罕见,这种特殊的转移方式下正常子宫内膜局灶出现鳞状细胞癌成分,双侧输卵管伞部上皮局灶均可见鳞状细胞癌成分。本文现报道1例子宫颈鳞状细胞癌伴子宫内膜及双侧输卵管扩散病变,探讨其临床病理学特征、肿瘤发病机制、诊疗及预后。
1 材料与方法
1.1 临床资料患者女性,69岁。体检发现子宫颈病变入院。患者已绝经10年,绝经后无明显阴道流血。2019年8月患者体检发现CA125偏高,遂就诊于安徽医科大学第一附属医院。子宫颈液基细胞学提示:非典型鳞状细胞,HPV检查阳性。2019年10月15日阴道镜+子宫颈活检+子宫颈管刮出物病理结果提示:鳞状上皮呈高级别上皮内病变,局部伴浸润。10月30日子宫颈锥切病理提示:子宫颈鳞状上皮呈高级别上皮内病变,伴广泛腺体累及,局部癌变,阴道前穹隆鳞状上皮不规则增生伴高级别上皮内病变,伴浸润。门诊以“子宫颈癌1B1期”收入院,并行广泛全子宫切除术+盆腔双侧淋巴结清扫。
1.2 方法标本均经10%中性福尔马林固定,常规石蜡包埋,4 μm厚连续切片,HE染色。免疫组化染色采用EnVision法染色,所用抗体(p16、WT-1、CK5/6、Ki-67)和EnVision试剂盒均购自福州迈新公司,具体操作步骤严格按照试剂盒说明书进行。HPV-DNA检测运用实时荧光定量PCR法对子宫颈、子宫内膜及输卵管组织蜡块进行HPV-DNA检测,组织蜡块经脱蜡、消化液消化、裂解提取核酸、荧光扩增、结果分析等操作步骤严格按照试剂盒说明书操作。
2 结果
2.1 眼观全子宫标本一件,大小8.0 cm×6.5 cm×3.0 cm,子宫深3.5 cm,颈管长2.0 cm,子宫颈外口见一隆起型肿块,肿块大小3.0 cm×2.5 cm×1.7 cm,向上累及子宫颈管内口,切面灰白色、质硬,侵犯颈体交接;子宫腔内未见明显肉眼可见病变,子宫内膜菲薄较光滑,另送检左侧输卵管长3.8 cm,直径约0.5 cm,可见伞端,左侧卵巢,大小4.0 cm×1.8 cm×0.5 cm,右侧输卵管长4.5 cm,直径约0.3 cm,可见伞端,左侧卵巢,大小3.0 cm×2.0 cm×0.6 cm,输卵管及卵巢经仔细检查未见肉眼可见病变侵犯。
2.2 镜检子宫颈肿瘤细胞异型明显,核大深染、核质比大,具有强嗜酸性。异型细胞拥挤成团,呈巢状浸润性生长,细胞巢可见角化珠,核分裂象<2个/50 HPF。浸润性病灶周围可见原位癌区域,癌组织浸润至子宫颈管壁周围纤维脂肪组织,并见脉管内癌栓形成及神经侵犯现象,肿瘤向下侵犯阴道壁上1/3;子宫内膜经全部取材制片,镜下见宫角处局灶子宫内膜表面黏膜上皮呈原位鳞状细胞癌改变,周围子宫内膜呈萎缩性改变,且与子宫颈鳞状细胞癌不相连续;双侧输卵管伞部黏膜上皮均见局灶原位鳞状细胞癌成分,周围输卵管黏膜上皮及间质均未见癌组织,未见脉管内癌栓。双侧卵巢未见明显异常(图1)。
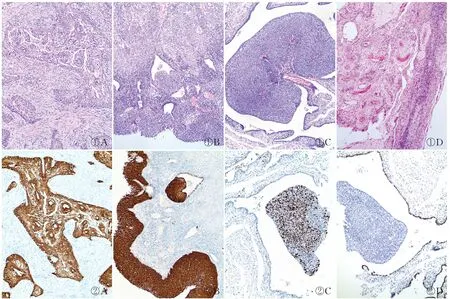
①A①B①C①D②A②B②C②D
2.3 免疫表型子宫颈浸润性鳞状细胞癌组织及子宫内膜、双侧输卵管原位癌组织p16均阳性(图2A~C);子宫内膜黏膜原位癌组织ER、PR均阴性;双侧输卵管内原位癌成分WT-1阴性(周围正常输卵管黏膜上皮阳性)(图2D);肿瘤组织全层CK5/6、Ki-67均阳性且Ki-67增殖指数为60%。
2.4 HPV-DNA检测结果子宫颈、子宫内膜及双侧输卵管HPV检测均显示HPV16型感染阳性(图3)。
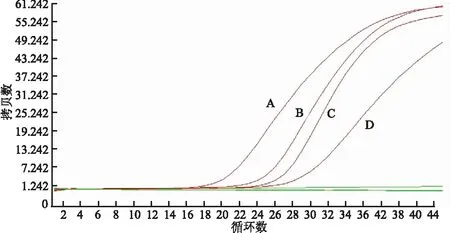
图3 HPV-DNA检测PCR扩增曲线:A.子宫颈组织HPV16型病毒感染阳性;B.子宫内膜组织HPV16型病毒感染阳性;C.输卵管组织HPV16型病毒感染阳性;D.对照组HPV16型病毒阳性
2.5 病理诊断(1)子宫颈中分化浸润性鳞状细胞癌,浸润性病灶周围可见原位癌区域,癌组织浸润至子宫颈管壁周围纤维脂肪组织,并见脉管内癌栓形成及神经侵犯,肿瘤向下侵犯阴道壁上1/3。(2)子宫内膜表面黏膜上皮呈原位鳞状细胞癌改变。(3)双侧输卵管伞部黏膜上皮均见局灶原位鳞状细胞癌成分,肿瘤周围输卵管黏膜上皮及间质均未见癌组织;双侧卵巢未见明显异常。
2.6 随访本例患者行全子宫+双侧附件切除及淋巴结清扫术后,随访3个月,患者健在。因本例子宫颈病变有深层浸润,术后需行常规放、化疗,放、化疗疗效目前仍在密切随访中。
3 讨论
3.1 临床特点子宫颈癌常见的转移方式是直接蔓延和淋巴结转移,常见的侵犯部位是子宫旁组织、阴道、直肠、膀胱等部位。子宫颈鳞状细胞癌伴子宫内膜及双侧输卵管扩散临床病例十分罕见,在常见的妇科肿瘤中,输卵管肿瘤大多数来源于卵巢,鳞状细胞癌侵犯输卵管的病例较为少见[1-2],并且在术前检查中很难发现。检索现有文献报道发现,患者多数是以子宫颈病变就诊,在术后无意中发现,影像学检查对本病诊断无特异性,确诊依赖于术后病理标准化取材及诊断[3-4]。本例发生于老年女性,体检发现CA125偏高,后行子宫颈活检发现子宫颈鳞状上皮高级别上皮内病变伴局部浸润,术后病理诊断为子宫颈鳞状细胞癌伴子宫内膜及双侧输卵管扩散。本例临床特征与现有文献报道基本符合,无特殊性。
3.2 病理特征子宫颈中分化浸润性鳞状细胞癌,浸润性病灶周围可见原位癌区域,癌组织浸润至子宫颈管壁周围纤维脂肪组织,并见脉管内癌栓形成及神经侵犯;子宫内膜表面黏膜上皮呈原位鳞状细胞癌改变,双侧输卵管伞部黏膜上皮均见局灶原位鳞状细胞癌成分。免疫组化标记子宫内膜及输卵管CK5/6阳性排除了子宫颈腺癌的可能;子宫内膜黏膜原位癌组织ER、PR均阴性,p16阳性提示肿瘤可能来源于子宫颈,并非来源于卵巢和子宫;双侧输卵管内原位癌成分WT-1阴性(周围正常输卵管黏膜上皮阳性),表示输卵管鳞状细胞癌并非输卵管原发肿瘤。结合镜下肿瘤细胞形态及子宫颈、子宫内膜及双侧输卵管p16阳性提示子宫颈、子宫内膜及输卵管的鳞状细胞癌均是同一来源,并且可能均存在HPV感染,后续的HPV-DNA检测结果证明三个部位均存在HPV16型病毒感染。综合本例镜下肿瘤细胞形态、病理学特征、免疫表型及HPV检测,作者认为子宫内膜及输卵管病变是在子宫颈原发鳞状细胞癌基础上,由子宫颈病变扩散而来。
3.3 发病机制子宫颈癌是女性生殖道最常见的恶性肿瘤之一,发病诱因有早婚、性生活过早、多胎、HPV感染、子宫颈狭窄、子宫积脓等。目前研究表明,高危型HPV感染与子宫颈癌的发生密切相关[5-6]。但HPV感染与子宫颈癌的转移方式是否具有相关性目前尚不清楚。现有文献资料对于不同部位同时发生组织学相同肿瘤可以有以下理论解释:(1)子宫颈原发性癌穿过子宫内膜进入输卵管,或者是上生殖道原发肿瘤向下侵犯子宫颈组织;(2)其他部位原发肿瘤的生殖道转移;(3)HPV感染所产生的“场效应”,即HPV在生殖道不同部位扩散导致女性生殖道不同部位原发性鳞状细胞癌的同时发生[7],并且HPV可以沿生殖道逆行传播[8-9],出现下生殖道肿瘤转移到上生殖道的特殊肿瘤转移现象。根据本例的子宫颈病变与子宫内膜病变之间不相连续的病理特征和临床检查排除其他部位肿瘤转移的可能性,结合子宫颈、子宫内膜及输卵管的p16免疫表型及HPV-DNA检测结果证实了HPV逆行传播造成肿瘤沿上生殖道扩散。
3.4 诊疗及预后子宫颈鳞状细胞癌伴子宫内膜及双侧输卵管扩散临床病例十分罕见,术前检查很难发现,但其发病机制与HPV感染密切相关。因此HPV检测阳性的患者,应全面检查子宫颈、子宫内膜、输卵管及生殖道其他部位是否会有病变,这对疾病的早期诊断具有重要意义。但是目前国际妇产科联合会(FIGO)分期分类和AJCC(第8版)子宫颈TNM分期管理指南尚未对该病进行明确的分类。指南上建议对于早期子宫颈癌患者大多采用广泛全子宫切除+淋巴结清扫[10]的手术方式处理,但对于本例手术方式的选择及术后是否辅以放、化疗仍未明确。本例患者行广泛全子宫切除术+双侧盆腔淋巴结清扫后辅助放、化疗,但由于时间较短,目前仍在随访中。目前本病报道例数较少,没有循证的治疗指导和预后预测,预后情况尚未明确,需要进一步随访进行长期观察。
