小儿巨大腹膜后副神经节瘤伴转移:1例报告并文献复习
2020-04-15张德迎吴盛德许俊杰黄一天倪园松
杨 猛,林 涛,刘 星,陆 鹏,张德迎,刘 丰,温 晟,吴盛德,石 艳,许俊杰,黄一天,倪园松,华 燚
1重庆医科大学儿科学院儿外科,重庆 400014;2重庆医科大学附属儿童医院泌尿外科;3重庆医科大学附属儿童医院儿科研究所/儿童发育疾病研究教育部重点实验室/国家儿童健康与疾病临床医学研究中心/儿童发育重大疾病国家国际科技合作基地/儿科学重庆市重点实验室/儿童泌尿生殖发育与组织工程重点实验室,重庆 400014
嗜铬细胞瘤和副神经节瘤(PPGL)是一种罕见的神经内分泌肿瘤,可以产生儿茶酚胺,起源于肾上腺髓质嗜铬细胞或肾上腺外的神经嵴细胞。仅约20%的肿瘤发生在肾上腺外的椎前交感神经节和椎旁交感神经节,主要位于胸腹和骨盆。少数PPGL是转移性的,大约每年每百万人口中就有一例。本文报道1例位于腹膜后的副神经节瘤的患儿,同时发生转移,并且复习文献结合实际经验总结儿童副神经节瘤的诊疗。具体报道如下:
1 病例资料
患儿,男,8岁7月,“发现腹部占位40 d余”入院,40 d余前,患儿无明显诱因偶尔头晕头痛,偶有气促,无心悸、多汗,无其它不适。在当地医院住院检查,住院期间发现血压升高,最高达200/120 mmHg,予降压药对症处理(具体不详),效果不佳,并且CT发现腹膜后占位。后转入华西第二医院进一步治疗,未行特殊处理,直接转入我院进一步治疗。病程中无进行性消瘦,食欲欠佳,大小便正常。入院查体:体温36.5 ℃,呼吸20次/min,心率120次/min,入院血压140/96 mmHg,体质量22.5 kg,精神欠佳,双眼未见虹膜缺如,腹部稍膨隆,未扪及腹部明显包块,肝脾肋下未触及,全腹无明显压痛反跳痛,肝肾区无叩击痛。胸腹部CT平扫示:腰4至骶1椎体下缘腹膜后占位,恶性神经源性肿瘤可能性大,右肺中叶胸膜下2枚结节影,考虑肿瘤转移灶。脊椎MRI平扫示:腰5左前缘骨质破坏。腹部彩超:下腹部腹膜后肿块大小约6.2 cm×4.3 cm×2.1 cm,紧贴椎体,部分紧贴髂血管、膀胱壁。腹部CTA:腹主动脉、左髂总动脉各见一小细分支进入病变内(图1)。颅脑MRI未见明显异常。尿香草扁桃体酸:37.25 ng/24 h↑,醛固酮/肾素:99↑,其余术前肝肾功、凝血象、血常规、肿瘤标志物检查未见明显异常。入院诊断:腹膜后肿瘤;肿瘤肺、骨转移;高血压。住院初最高血压达180/140 mmHg,予美托洛尔、酚苄明对症处理后,血压维持在130/80 mmHg左右,为进一步明确占位性质,行腹腔镜下肿瘤活检术,术后血压最高220/134 mmHg,ICU予硝普钠、硝苯地平控制血压,活检病理:可见纤维组织中肿瘤细胞巢状或散在分布,瘤细胞圆形或不规则形,染色质细腻,部分异型,未见病理核分裂,巢团可见较丰富血管,病理诊断神经源性肿瘤,考虑副神经节瘤;免疫组化:syn(+),Ki67(5-8%),CgA(+),CD99(2次)(+),FLI1(-),MyoD1(-),Myogonin(-),WT1(-),CD34(-),CK(-),TDT(-),S100支持细胞(+),INI1(+),EMA(-),PAX5(-),CD7(-),MPO(-)。讨论后行腹膜后副神经节瘤切除术,术中见:肿瘤位于腹主动脉髂血管分叉与脊柱之间,与周围组织及血管粘连紧密,谨慎操作,尽可能少触碰瘤体将椎体外肿瘤切除并取出。术后病检示:纤维组织中肿瘤细胞巢状或索状分布,瘤细胞类圆形,染色质细,病理核分裂不明显,病理诊断为副神经节瘤,免疫组化:CgA(+),S100间质细胞(+),Ki67约7%(图2)。术后血压平稳,术后予以环磷酰胺+长春新碱+达卡巴嗪,共化疗5次,化疗前后均无明显不适,无明显化疗禁忌症。患者五次化疗后复查胸腹CT:未见占位病变,肺部转移灶、椎体浸润灶未见增大。术后6月随访,未见腹膜后占位病变,肺部转移灶、椎体浸润灶无明显变化,尿香草扁桃体酸、正常。
2 讨论
副神经节瘤和嗜铬细胞瘤是神经分泌性肿瘤,根据2017年WHO分类,位于肾上腺的称嗜铬细胞瘤,位于肾上腺外的称副神经节瘤,副神经节瘤和嗜铬细胞瘤每年10万人次发病率约0.6例[1]。无分泌功能的副神经节瘤主要位于颅底和颈部,交感神经性副神经节瘤具有分泌功能,主要位于腹部、盆腔水平[2]。副神经节瘤和嗜铬细胞瘤至今仍没有明确的发病机制,但很大程度上受基因学影响,约有40%的患者存在易感基因突变[3]。
临床表现:副神经节瘤大约80%都是无分泌功能的,所以大部分临床症状不典型甚至有些无症状肿瘤是体检中无意发现[4],复习文献总结发病特点:具有分泌功能的副神经节瘤通常典型症状为头痛、心悸、多汗,并且由于儿茶酚胺大量释放,导致血压升高,其次一些症状和体征为恶心、乏力、便秘、体质量下降、晕厥,严重时可导致心肌梗死、心律失常、休克及多器官缺血,但有些病人可能没有任何症状[5]。症状不典型的副神经节瘤诊断需要敏锐和细心医生们的初步判断。有些患者临床症状不典型可能会因为肿瘤压迫症状或者因其他目的行影像学检查发现包块[6]。本报告中的患儿为具有分泌功能的副神经节瘤,临床中较为少见,患儿住院期间表现为持续顽固性高血压,血压波动大,患儿血压高时会自诉头晕头疼症状。
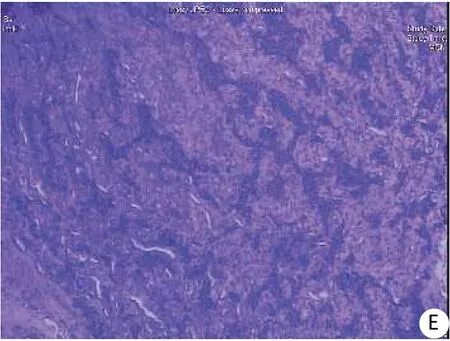
图2 病理图片Fig.2 Pathological image
诊断:对于具有儿茶酚胺分泌功能的副神经节瘤,目前血浆甲氧基肾上腺素和甲氧基去甲肾上腺素的敏感度达到94%,特异度达到93%[7],是敏感度特异度均较高的生化检查,但我国多数医院尚未开展,尿甲氧基肾上腺素敏感度91%,特异度93%[7],尿香草扁桃体酸的特异度较高,为86%~99%,但敏感度较低[8]。我院无法行血浆甲氧基肾上腺素、甲氧基去甲肾上腺素及尿甲氧基肾上腺素检查,只为本例患儿检查尿香草扁桃体酸,检查结果升高,这一结果提示了患儿腹膜后肿块可能为嗜铬细胞瘤或副神经节瘤。有文献指出,当患者有典型的分泌儿茶酚胺肿瘤症状及相关生化检查升高或发现肾上腺、腹膜后肿块或相关易感基因突变时,影像学检查则必不可少[9],并且对于那些很少具有分泌功能的副神经节瘤,无论他们的的生化结果如何,都应该进行影像学检查[10]。CT和MRI都是诊断副神经节瘤首先推荐的检查方法[11],间碘苄胍(MIBG)显像、PET-CT也可对副神经节瘤定位定性,在对多发性副神经节瘤及转移性副神经节瘤的诊断上有重要意义,本例患儿偶有气促症状,为明确肿瘤范围,做胸腹CT平扫检查,患儿腹部彩超和CT平扫提示肿瘤紧贴椎体,检查脊椎MRI进一步明确肿瘤与椎体的关系,患儿因瘤体巨大,我科在术前为患儿做腹部CTA来明确与周围血管关系,这一检查为手术成功切除肿瘤,减少术中出血有重要作用,我们根据患儿CT结果,再结合患儿尿香草扁桃体酸升高,考虑嗜铬细胞瘤或副神经节瘤可能,我们无法判断肿瘤是否来源于肾上腺,且患儿醛固酮/肾素升高,无法完全排除醛固酮瘤。所以为了明确肿瘤性质,我科决定先做活检明确肿瘤性质,做了腹腔镜下肿瘤活检术,术后病理提示是副神经节瘤。通常位于腹膜后副神经节瘤存在SDHD、SDHA、SDHB基因突变[9],所以对腹膜后副神经节瘤可考虑进行基因检查。
围手术期管理及治疗:手术治疗是治愈副神经节瘤的主要方式,但是对于伴有转移的副神经节瘤,除非手术可以切除所有原发灶及转移灶,否则就需要化疗或放射治疗来控制疾病。环磷酰胺、长春新碱及达卡巴嗪是标准的化疗方案,并且还有一些新型抗肿瘤药物:替莫唑胺和沙利度胺[12]。有一项系统回顾及荟萃分析显示,50名患者的部分和完全有效率为37%、4%,部分和完全生化反应率为40%、14%[13]。(131)I-MIBG治疗副神经节瘤可能有效,一项系统评价文献报告,I-MIBG对恶性神经母细胞瘤、副神经节瘤、嗜铬细胞瘤的总体缓解率为27%~75%[14]。本例患儿副神经节瘤体积较大、伴椎体浸润及肺转移,恶性程度高我科选择先行手术治疗,后期用化疗控制疾病发展。原因是:手术切除肿瘤是解决患儿患儿高血压症状的唯一方式;患儿瘤体较大,稍有触碰就可能有肿瘤出血的风险。为了防止患儿围手术期高血压危象出现,我们术前予α受体阻滞剂(酚卞明)、β受体阻滞剂(美托洛尔)控制血压,血压控制较为满意,有学者指出通常术前α受体阻滞剂至少使用7 d,且要配合高盐饮食及增加液体入量[15],该患儿在穿刺活检明确诊断后,使用α受体阻滞剂、β受体阻滞剂控制血压约14 d后进行手术,术中血压控制在140/90 mmHg以下,随访至今未出现高血压、低血压及其他并发症。有学者曾进行前瞻性研究,观察术前行α受体阻滞剂组和术前不行α受体阻滞剂组,两组术中最高收缩压、高血压发作、主要并发症并无统计学差异[16]。虽然术前不用α受体阻滞剂的方式暂未得到一致同意,但也为未来分泌性嗜铬细胞瘤、副神经节瘤患者减少住院时间、尽早手术治疗提供了新的方向。患儿瘤体大小约6 cm×4 cm×2 cm,并且肿瘤血供丰富,腹腔镜方式可能造成不能充分止血或出现其他意外,我科认为开腹手术是最佳手术方式,术中谨慎分离肿瘤,保证包膜完整,控制血压稳定,最后将椎体浸润外的瘤体取出。嗜铬细胞瘤及副神经节瘤常见的转移部位为淋巴结、肝脏、骨骼、肺部[17]。本例患者存在椎体浸润(无脊髓浸润)及肺部转移,手术切除原发灶后,患儿未诉有转移部位的相关症状,胸心外科考虑肺部转移灶较小,通过肉眼手术无法完全切除转移灶,同时,骨科认为椎体浸润灶手术风险大,暂时不予手术治疗。患儿术后共行5次化学治疗,最后一次化疗后1、3、6月随访,患儿血压在正常范围内,CT检查未发现肺部转移灶、椎体浸润灶有进一步增大,尿香草扁桃体酸正常。有文献报道恶性副神经节瘤五年生存率为85%[18],但副神经节瘤存在复发性,并且该患儿存在肺部转移灶及椎体浸润,应长期随访。另外,本例患儿暂未做基因筛查,考虑下次定期复查时,行基因筛查,从而更好地管理、监测该患儿的术后情况。
本例小儿伴有椎体浸润及肺转移的巨大副神经节瘤,手术难度大,对术者、麻醉医师的要求高,术中发现肿瘤与周围组织及血管粘连紧密,位于腹主动脉髂血管分叉与脊柱之间,先谨慎将肿瘤与后腹膜钝性分离,结扎肿瘤周围小血管,将肿瘤与周围组织分离后,保护好腹主动脉及髂血管,将椎体外肿瘤取出后,充分止血,术中出血500 mL。我们总结的手术经验:(1)曾有学者报道术中肿瘤破裂可能会造成肿瘤转移及复发[19],所以保证瘤体包膜完整是关键步骤,我们为了保证包膜完整,尽量不留下残余肿瘤组织,选择开腹切除肿瘤;(2)本例患儿瘤体与腹主动脉、髂动脉粘连,沿瘤体包膜钝性分离血管与肿瘤时,先分离相对疏松的组织,最后分离粘连紧密的位置,不能暴力分离,保护大血管及肿瘤包膜完整;(3)本例患儿术中血压控制在150/100 mmHg以下,术中血压控制需要麻醉医生的严密观察、及时处理,并且需要术者减少对肿瘤的挤压触碰。
由于副神经节瘤是一种神经内分泌肿瘤,内分泌医生们的随访建议也尤为重要。根据内分泌学者们的建议:对所有的嗜铬细胞瘤及副神经节瘤都要做基因检查;每年随访血浆或尿液甲氧基肾上腺素;有转移病灶、年龄小、有遗传性、肿瘤大的患者,应终身随访[20]。短期随访来看,6月随访,浸润灶及转移灶均无明显变化,但长期效果仍有待进一步随访观察。
随着对嗜铬细胞瘤及副神经节瘤的基因组的研究越来越多。对患者基因学的检查在未来是有非常必要的。同时,应用基因检测来精准帮助患者改善预后是未来的研究前景[21]。