小儿先天性消化道畸形的临床特征及手术效果
2019-12-31龚恩美王羲勤
龚恩美,张 恒,郑 瑞,王羲勤
(浙江省丽水市中心医院小儿外科,浙江 丽水 323000)
在活产儿中约有11.8%合并出生缺陷[1],其中以神经管畸形、唇腭裂、四肢畸形、消化道畸形为主要类型[2]。随着围产医学的不断发展,大部分畸形都可做到早期发现,并终止妊娠,但并非所有先天性畸形都能在妊娠期被识别,尤其是消化道畸形。消化道畸形是新生儿死亡率居高不下的原因之一,也是衡量我国妇幼卫生保健工作质量的关键性指标之一[3]。了解先天性消化道畸形的临床资料有助于提高儿科医生尽早诊断并及时与新生儿外科医生沟通,选择合适的手术时机,以提高患儿成活率。目前,小儿腹腔镜微创手术取得了较大地进步,其具有创伤小、恢复快、疼痛轻、并发症少、瘢痕切口小等优点,已逐步扩展至小儿先天性消化道畸形的治疗,但治疗水平仍参差不齐,除了与医院、术者水平等因素有关,与患儿的临床特征资料是否相关,目前尚未发现相关的研究报道。因此,本研究回顾性地分析了98例小儿先天性消化道畸形临床特征资料,并探讨腹腔镜手术与开腹手术治疗的效果,为进一步提高小儿先天性消化道畸形诊疗水平提供参考经验。现将结果报道如下。
1资料与方法
1.1一般资料
选取于2016年1月至2018年12月在丽水市中心医院就诊的先天性消化道畸形患儿作为研究对象。纳入标准:①腹部B超、产前B超、CT、钡剂灌肠、上消化道造影等影像学检查证实为消化道畸形;②符合先天性消化道畸形的诊断标准[4]。排除标准:①临床资料不全者;②随访资料缺失者。本次纳入符合上述标准的患儿共计98例。本研究经我院伦理委员会批准同意,患儿监护人自愿签署知情同意书。
1.2方法
详细记录入组对象的基本情况,包括姓名、性别、年龄、住院号、联系方式、出生体重、胎龄等。检查包括腹部B超、产前B超、CT、钡剂灌肠、上消化道造影等影像学结果。临床资料包括主诉、现病史、过去史,母孕史等。
对符合手术指证的68例患儿均行手术治疗。术前给予常规抗生素预防感染、补液纠正水电解质及内环境、营养支持、常规生命体征监护、胃肠减压管等常规处理。麻醉方式均为气管插管静脉复合麻醉。术后禁食、补充电解质、加强护理等对症支持处理。详细记录腹腔镜手术情况,包括手术时间、术中并发症、术中出血量及术后康复情况等。
具体手术方法:
①先天性肠旋转不良:常规仰卧位,留置胃管将胃排空。常规脐部纵形切口,直视下插入Trocar,建立气腹,压力6~10mmHg,流量3L/min,腹腔镜监视下于右上肋缘下、右中平脐水平侧腹壁穿刺3mm Trocar。置入抓钳,明确肠管位置、是否索带压迫及有无中肠扭转等。沿胃大弯及幽门向十二指肠探查,寻找并确定Ladd’S韧带,用电钩烧灼法离断此韧带,注意保护肠系膜血运,解除该处梗阻压迫,充分游离十二指肠,并顺序提拉十二指肠、空回肠、回盲部及结肠,复位扭转的中肠,探查全部肠管,排除其他畸形。游离回盲部粘连,切除阑尾,再次理顺小肠。将回盲部放置左侧腹,小肠置于右侧腹。取出操作器械。②先天性肥厚性幽门狭窄:于脐环置入3mm腹腔镜,左、右上腹腋前线水平分别穿刺另2枚3mm Trocar;左侧Trocar置入无损伤抓钳钳夹近幽门处胃壁,翻转暴露幽门管;右侧Trocar置入伸缩式幽门肌切开刀,接近幽门时伸出刀头,于幽门前壁无血管区,自胃向十二指肠方向将幽门浆肌膜层切一小口,用剥离器进一步扩大切口,再置入幽门分离钳,撑开幽门肌层,使幽门处胃黏膜膨出;经胃管注入气体检查幽门黏膜无破损后,拔除操作器械。③先天性巨结肠:于脐缘穿置5mm腹腔镜,左、右下腹壁腋前线水平穿置另2枚5mm Trocar作为操作孔;首先探查腹腔,明确病变肠管部位;超声刀处理痉挛段、移行段和扩张段肠管肠系膜,必要时游离脾结肠韧带以使下托结肠无张力,打开腹膜反折后转至会阴部操作;会阴部采用改良Soave术式,将病变结肠经肛门拖出并切除;在术中冰冻确认近断端结肠存在正常神经节细胞后,将近端结肠与齿状线黏膜切缘吻合;镜下再次确认下托的结肠无张力、无扭曲后,取出操作器械。
1.3统计学方法
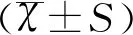
2结果
2.1患儿的一般情况
纳入的98例先天性消化道畸形患儿主要发病年龄为0~2d,占60.20%;男性为主,占63.27%;以先天性巨结肠及先天性肠旋转不良为多见,占55.10(54/98);大部分患儿出生体重均在正常范围,低出生体重占一定比例,且主要为单胎;临床症状主要以腹胀、呕吐、出生后排便延迟等消化道症状为主,部分患儿会合并呼吸急促伴发绀等呼吸系统症状;选择内科治疗29例(29.59%),死亡率为31.03%(9/29),选择手术治疗68例(69.39%),死亡率为8.82%(6/68),1例放弃治疗,见表1。
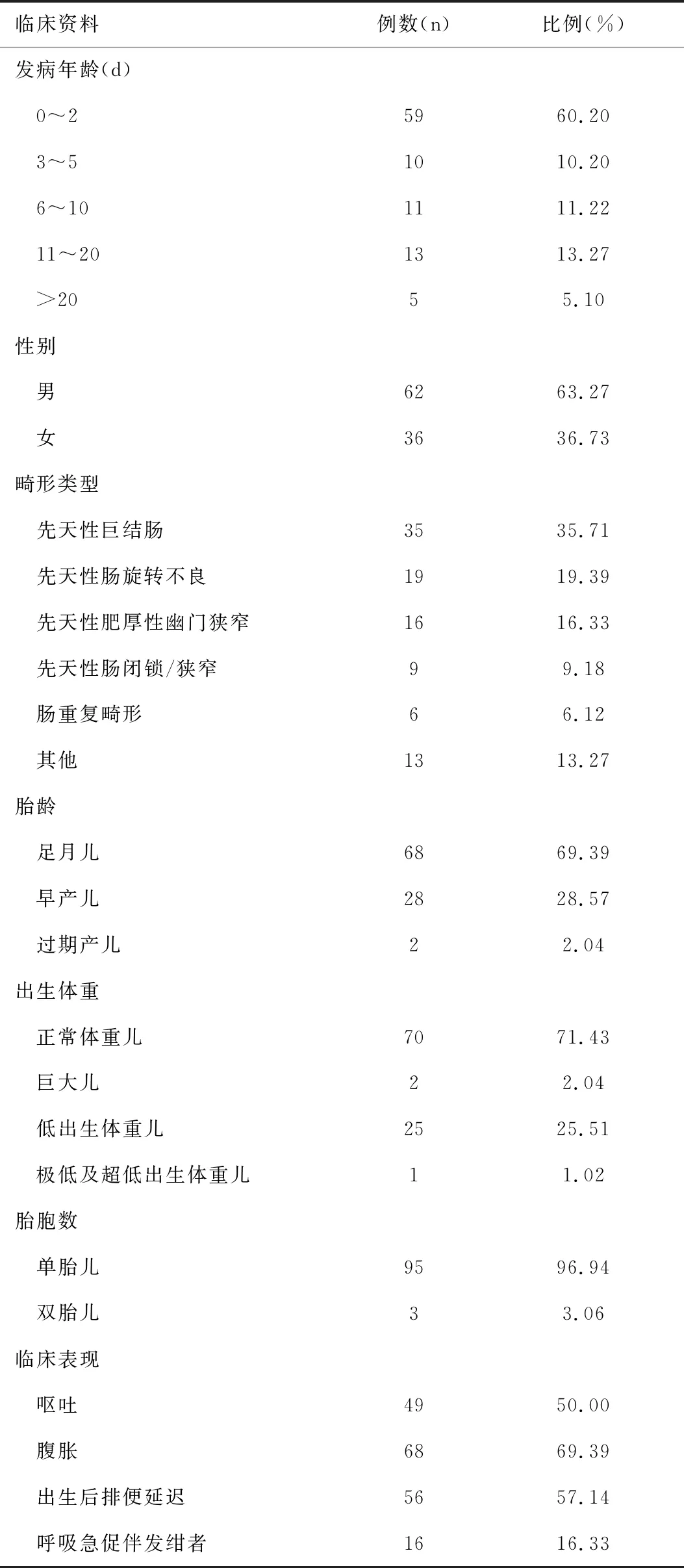
表1 98例先天性消化道畸形患儿的临床资料 (n=98)Table 1 Clinical characteristics of 98 children with congenital digestive tract malformation (n=98)
2.2不同先天性消化道畸形类型手术方法的分布情况
在选择手术治疗的68例不同先天性消化道畸形类型患儿中,采用腹腔镜手术22例,腹腔镜中转开腹手术5例,开腹手术41例,开腹手术率占60.30%,见表2。
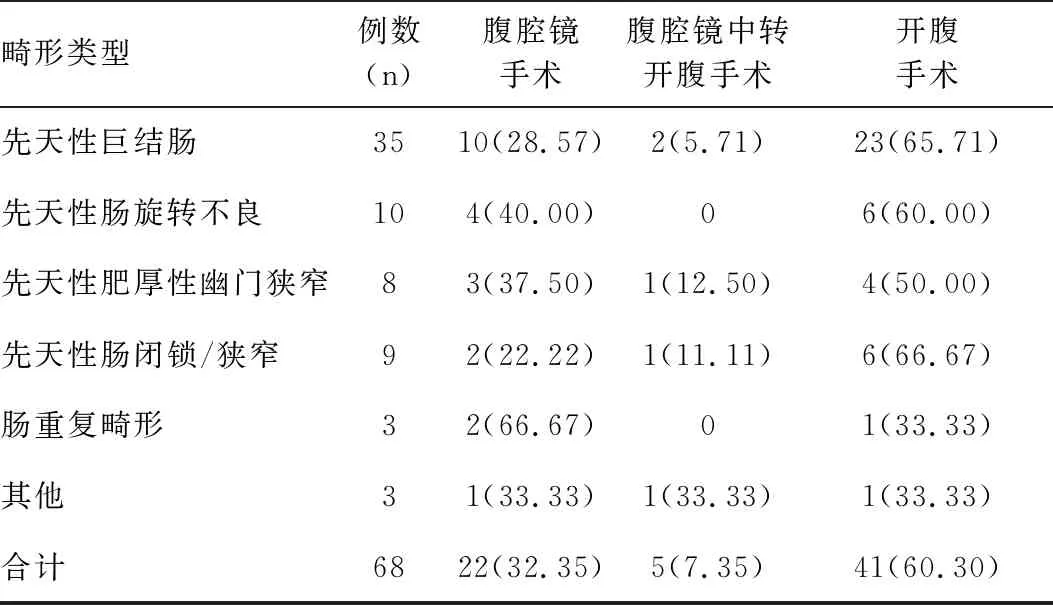
表2 不同先天性消化道畸形类型患儿手术类型分布情况 [n(%)]Table 2 Distribution of surgical types in different types of congenital digestive tract malformation [n(%)]
2.3不同手术方式先天性肠旋转不良和肥厚性幽门狭窄的手术时间、术后恢复饮食时间情况
腹腔镜手术治疗先天性肠旋转不良的平均手术时间显著长于开腹手术,而治疗先天性肥厚性幽门狭窄的平均手术时间显著短于开腹手术,经比较差异均有统计学意义(均P<0.05);腹腔镜手术治疗先天性肠旋转不良和肥厚性幽门狭窄的术后恢复饮食平均时间均显著短于开腹手术,经比较差异均有统计学意义(均P<0.05),见表3。

表3 不同手术方式肠旋转不良和肥厚性幽门狭窄的手术时间及术后恢复饮食时间的比较结果Table 3 Comparisons of operative time and dietary recovery time between two different surgical methods in congenital intestinal malrotation and congenital hypertrophic pyloricstenosis
2.4不同手术方式在先天性巨结肠治疗中手术时间及术后恢复饮食时间情况
腹腔镜手术治疗先天性巨结肠的平均手术时间为(198.62±38.68)min,显著长于单纯经肛门手术时间的(128.62±42.68)min,经比较差异有统计学意义(t=2.698,P<0.05);腹腔镜手术治疗先天性巨结肠术后恢复饮食平均时间为(2.95±0.68)d,显著短于开腹手术的(4.45±1.08)d,经比较差异有统计学意义(t=5.864,P<0.05)。
2.5不同手术方式在先天性肠旋转不良、先天性肥厚性幽门狭窄和先天性巨结肠治疗后感染/粘连情况
经开腹手术后,先天性肠旋转不良有1例感染,先天性肥厚性幽门狭窄有1例感染,先天性巨结肠有1例感染、1例粘连,腹腔镜手术治疗未见并发症;腹腔镜手术与开腹手术治疗感染/粘连发生率比较差异有统计学意义(P<0.05),见表4。
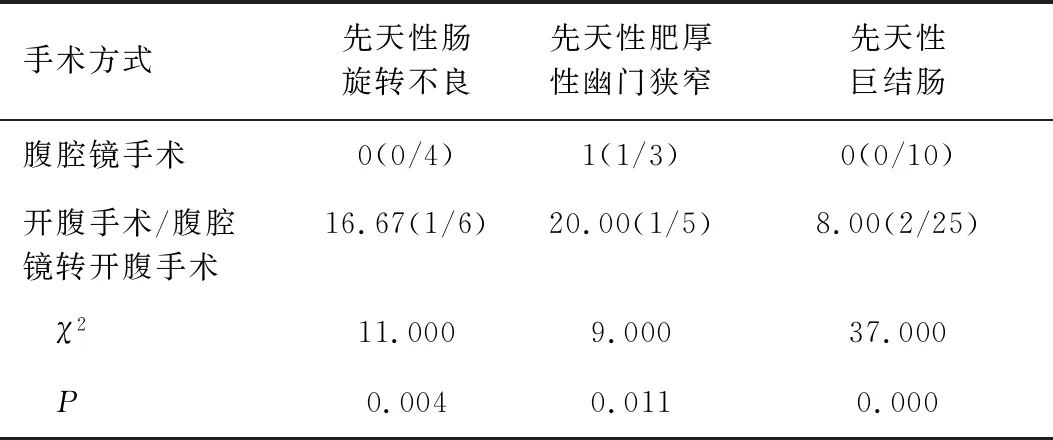
表4 不同手术方式术后感染/粘连发生率的比较结果 [%(n/N)]Table 4 Comparison of the incidence of postoperative infection or adhesions between two different surgical methods [%(n/N)]
3讨论
3.1小儿先天性消化道畸形的临床特征
先天性消化道畸形的发病被证实与遗传基因突变、母亲吸烟、孕期感染、化学物质、辅助生殖技术等相关[5-8],但确切的发病机制仍不明确。既往报道先天性消化道畸形类型主要以先天性肛门闭锁、先天性巨结肠、先天性肠旋转不良等为主[9]。本研究发现先天性巨结肠比例为35.71%,先天性肠旋转不良比例为19.39%,先天性肥厚性幽门狭窄比例为16.33%,远高于其他类型。这可能是围产医学的发展及居民妊娠期保健意识增强所带来的结果。产前B超在十二指肠梗阻、先天性小肠闭锁、十二指肠闭锁、先天性食管闭锁、肛门闭锁中检查的特异度和灵敏度均较高[10],能做到及时发现,降低这类胎儿的出生率,可使其比例下降。
本研究发现先天性消化道畸形患儿主要发病年龄为0~2d,占60.20%。先天性消化道畸形患儿的出生体重、胎龄多为正常,为了尽早识别新生儿是否患有先天性消化道畸形[11],医护人员需叮嘱监护人在新生儿出生后5d内认真观察其消化道症状,尤其在出生后48h内,若发现消化道症状明显,则需立即到医院就诊,以免错过治疗时机。先天性消化道畸形以新生儿出生后消化道症状异常为表现,主要有腹胀、呕吐、排便功能障碍或异常,部分会伴有呼吸系统症状。不同类型畸形的临床症状具有较大的差异,如先天性巨结肠以腹胀、延迟排便或排便异常为早发临床症状,呕吐出现的时间较晚;先天性肥厚性幽门狭窄、先天性肠旋转不良、十二指肠闭锁等高位梗阻或狭窄,则以呕吐为早发症状,临床上对这些畸形甄别时,可结合呕吐物的性质、内容物等进行判断。先天性肠旋转不良、十二指肠闭锁的呕吐物往往含有胆汁,气管食管瘘或食管闭锁的呕吐物呈泡沫黏液样,同时也会合并呼吸系统症状,先天性肥厚性幽门狭窄则以进行性喷射性呕吐为主[12],低位病变类型的呕吐物则一般会合并粪渣等。了解先天性消化道畸形的临床特征资料可较好地判断辅助先天性消化道畸形的类型,有助于早期诊断及治疗,显著改善预后。
3.2腹腔镜技术在小儿先天性消化道畸形治疗中的价值
随着微创理念的不断发展,腹腔镜手术已可顺利完成大部分传统开腹手术。近年来,陆续有文献报道了腹腔镜手术成功治疗小儿先天性消化道畸形,且具有较好的效果[13]。但不能采用笼统的方式讨论腹腔镜治疗消化道畸形的优缺点,而是需考虑消化道畸形的类别,且在选择手术方式之前需详细考虑新生儿的内环境状态、营养状况、生理解剖和病理类型。本研究发现腹腔镜手术治疗先天性肠旋转不良、先天性肥厚性幽门狭窄的术后恢复饮食平均时间均显著短于开腹手术,差异均有统计学意义(均P<0.05),显示出腹腔镜技术在术后的恢复速度是优于传统开腹手术的;但同时也看到腹腔镜手术治疗先天性肠旋转不良及先天性巨结肠的平均手术时间均显著长于开腹手术/腹腔镜转开腹手术(均P<0.05),考虑长时间麻醉也会给新生儿带来其他不良影响。若腹腔镜手术过程中无法完全解决患儿病症,仍可能需中途转为开腹手术。本研究中有初始27例行腹腔镜手术治疗,但治疗过程中有5例转为开腹手术,占18.52%(5/27),不但没有达到微创效果,反而增加了创伤,提示开始手术时,不要一味地为了减少创伤而选择腹腔镜,应仔细评估患者的情况,选择更为合适的手术方式。腹腔镜手术在操作过程中容易缺乏对肠管的直观感受,尤其是对先天性肥厚性幽门狭窄的治疗中,幽门肥厚往往伴随黏膜水肿,容易造成黏膜损伤,需小心操作,尤其是需要避免十二指肠端被过度撑开[13]。本研究中腹腔镜手术治疗与开腹手术/腹腔镜转开腹手术治疗对比,并发症的发生率较低,可能与此次研究用腹腔镜手术治疗的样本较小有关,但也在一定程度上说明了腹腔镜手术治疗值得临床推广。
综上所述,围产医学的发展在一定程度上提高了对先天性消化道畸形早期诊断水平,改变了分布情况,但产后5d内需认真观察新生儿是否具有呕吐、腹胀、排便延迟等消化道症状,有助于早发现、早诊断、早治疗。腹腔镜在治疗部分先天性消化道畸形中具有一定的优势,但需结合实际病情进行选择。
