西部遵义(非省会城市)首次开展肺移植术在终末期肺部良性疾病中的应用
2019-11-29宋永祥瞿文栋陈安平左杰斌
郭 强,陈 成,宋永祥,李 剑,汤 阳,瞿文栋,陈安平,韩 旭,左杰斌,徐 刚
(遵义医科大学附属医院 胸外科,贵州 遵义 563099)
从20世纪80年代早期,肺移植(Lung transplantation,LT)从最开始的实验性治疗迅速发展成为终末期肺病患者的最终治疗模式[1]。近年来我国东部沿海发达省份LT发展迅速,但因西部省份的经济发展、交通基础设施与其存在较大的差距,尤其是西部非省会城市开展肺移植受多方面因素的制约。现通过分析2017年以来遵义医科大学附属医院开展的7例肺移植术患者的临床资料,总结在西部非省会城市开展肺移植术的经验。
1 资料与方法
1.1 供受体的一般资料 收集遵义医科大学附属医院2017年至今7例肺移植供受体的临床资料。2例DBD供体来源于贵州省外,5例DBD供体来源于贵州省内。受体全部为男性患者,年龄(51±15)岁。受体的基础疾病包括肺尘埃沉着病(尘肺病)4 例,慢性阻塞性肺疾病2 例,间质性肺病1例。3例受体行序贯式双肺移植,余4例受体行单肺移植。7例肺移植受体中2例经评估后采用体外膜肺氧合(Extraco-rporeal membrane oxygenation,ECMO)建立体外循环。
1.2 方法
1.2.1 供体肺获取及转运 获取供体肺步骤参照文献[2-3]。待供体心肺器官离体后,经肺静脉逆行灌注肺组织,观察肺动脉回流液基本澄清后,4℃ RLPD液保存。省外供体肺冷缺血时间约7 h,我院供体肺冷缺血时间低于1 h。
1.2.2 受体术式 气管插管,气囊漂浮导管术中监测肺动脉压,根据肺动脉压、氧饱和度、二氧化碳潴留等指标,评定是否予以ECMO建立体外循环及行序贯式双肺移植的先后顺序。侧卧位,切口为第5肋间腋下切口,供肺吻合顺序:支气管-肺动脉-心房袖。开放肺动脉排气后再打结肺静脉吻合口处最后一针缝线以防止气体栓塞。吻合完毕后,彻底止血留置胸管后关胸。
1.2.3 术后管理 肺移植术后2例受体继续使用ECMO。7例受体术后均在ICU内带有气管插管,给予呼吸支持治疗、广谱抗生素泰能抗感染、更昔洛韦抗病毒感染、卡泊分抗真菌感染、免疫抑制、液体输入量管理、呼吸道管理等综合治疗,未经免疫诱导治疗。均在24 h内脱离有创呼吸机,常规使用纤支镜清理呼吸道分泌物,使用他克莫司+骁悉+糖皮质激素抗排斥。
1.2.4 观察指标 评估供体肺的质量,观察转运时间、冷缺血时间。统计受体手术时间、冷缺血时间、ICU停留时间、ECMO使用时间、入量(液体入量和胃肠入量)及出量(尿量和引流量)、动脉血氧分压(arterial oxygen partial pressure,PaO2)、二氧化碳分压(arterial carbon dioxide pressure,PaCO2)、住院时间、以及术后随访情况(并发症及预后)。

2 结果
2.1 供受体围术期指标 外省供体肺冷缺血时间为6~7 h,我院(省内)供体肺冷缺血时间小于1 h。7例受体手术时间为(44±64)min。4例单肺移植冷缺血时间为(75±45)min,3例双肺移植冷缺血时间为(140±20)min。ICU停留时间为14(5~23)d,术中有2例受体使用ECMO,术后12 h停用。住院时间为53(33~73)d。7例肺移植受体术中液体入量为4 500(3 200~6 920)mL,出血量为675(0~1 800)mL,输血量为850(0~2 100)mL。
7例肺移植受体术后3d 内入量和出量的比较见图1,术后3d中每日的出量均大于入量,差异均有统计学意义(P< 0.05)。7例受体术前PaO2为(80±10)mmHg,术后3d中的PaO2均大于术前,差异均有统计学意义(P< 0.05,见图2)。7例受体术前术后PaCO2变化不明显,差异不具有统计学意义。
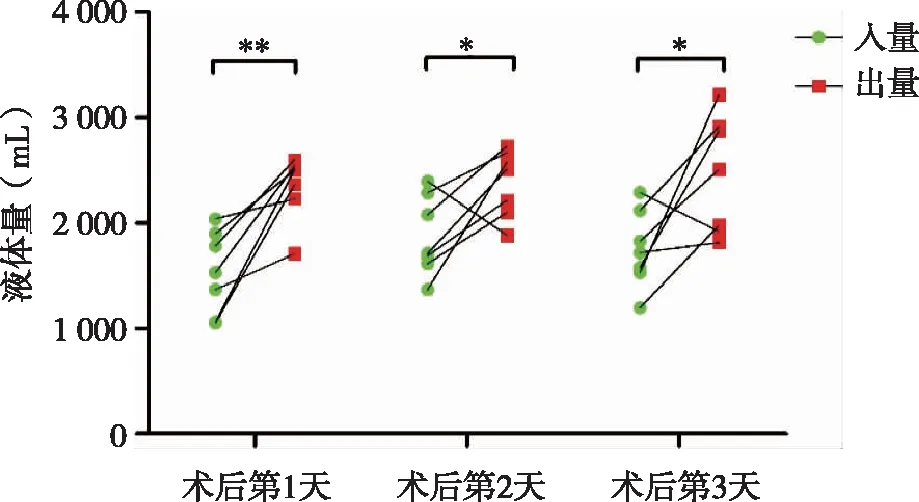
* :P < 0.05; ** :P < 0.01。图1 7例肺移植受体术后3d入量与出量比较
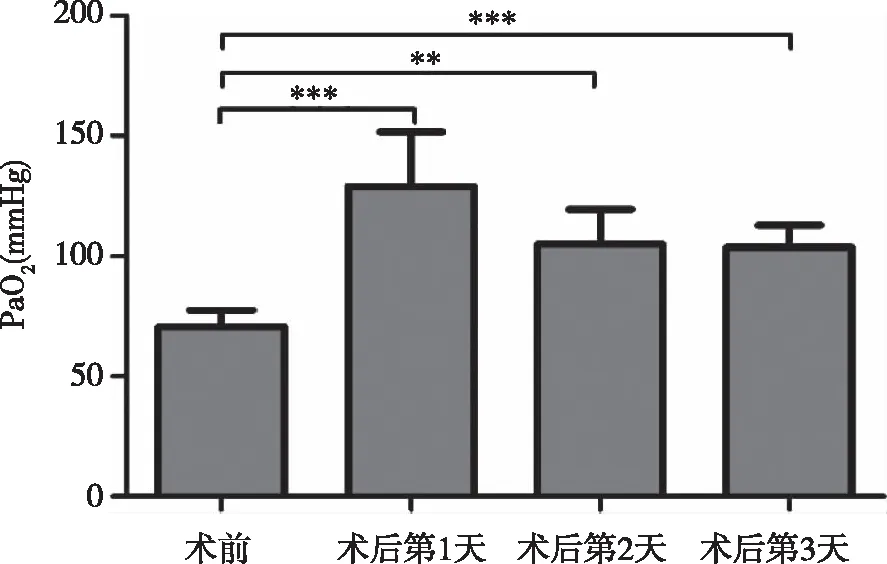
** :P < 0.01; *** :P < 0.001。图2 7例肺移植受体术后和术前PaO2比较
2.2 肺移植受体预后情况 1例受体术后出现气道吻合口狭窄,经纤维镜吻合口气管清除支气管肉芽+球囊扩张+覆膜支架植入术治疗后痊愈。1例受体术后发生急性排斥反应,2例受体术后出现慢性排斥反应。移植术后有6例受体存在肺部细菌感染,其中1例省外供体来源的受体合并有真菌感染,在术后20d时因肺部感染死亡,其余受体均痊愈出院,肺功能明显改善,随访至今恢复良好。
3 讨论
近十几年里,肺移植术在终末期良性肺疾病中的应用已在东部沿海地区广泛开展,如无锡[4]、上海[5]、广州[6]、杭州[7]。而我省处于我国西南部,交通和经济发展不如沿海发达省份。我院是贵州省首次开展肺移植手术的医院,在非省会城市开展肺移植已远远落后于我国东部沿海城市。部分患者因终末期肺疾病需要行肺移植术挽救其生命,但因经济原因无法接受肺移植治疗,而导致肺移植开展存在困难。另外,我国器官自愿捐献数量远远不及西欧国家,许多潜在供体肺无法得到合理的维护,或标准供体肺不足和边缘供肺应用于临床终末期良性肺疾病的治疗,不利于肺移植术的发展。我院在开展肺移植术过程中因供体肺存在冷缺血时间较长和边缘供肺的应用等因素可能增加了其受体死亡的风险。
供体的选择及保存是肺移植成功的关键因素之一。我们选择供体肺标准参照文献[8]。供肺获取前需要常规利尿、吸痰、抗感染等以维护好供体肺[2,8-9],获取时采用顺逆行两种灌注法,4℃ RLPD液保存。选择肺移植受体时,关键在于移植能使受体获益,延长生存期或提高生存质量。肺移植术后使用他克莫司+骁悉+糖皮质激素+广谱抗生素+抗真菌+抗病毒药物预防手术相关并发症、气道并发症、排斥反应等的发生。
我国早期开展肺移植术的单位报道了3例终末期肺气肿患者行单肺移植治疗,其中1例术后肺功能明显改善;1例术后15d死于急性4级重症排斥反应;1例术后因对侧肺急性过度膨胀,而行胸腔镜下对侧肺减容术纠正,术后第71天出院 ,肺功能明显改善[10]。胡春晓等报道2002年9月至2004年12月为11例终末期肺病患者成功进行了肺移植,其中1例于术后15 d死于急性排斥反应;1例于术后30d死于全身脏器功能衰竭;1例术后死于自身肺和移植肺感染[11]。而我院是贵州省最早开展肺移植的单位,开展之初在经验丰富的肺移植中心的指导及协助下完成肺移植术,累计肺移植例数居贵州省第一。7例受体术后未出现外科技术相关并发症,无支气管胸膜瘘、胸腔出血、肺动静脉狭窄等。因此,西部非省会城市在开展肺移植初期时应在经验丰富的移植中心的指导及协助下完成肺移植手术,能有效的减少外科技术并发症,以使受体获益。
移植后受体肺部感染是常见的肺移植并发症和死亡原因之一[12],致病菌多为细菌[13-14]。在抗感染治疗方面,未发现致病菌时常经验性用药,多数肺部感染者治愈,但对于多重耐药菌来说,经验性用药存在极大的局限,并不能有效的杀死耐药菌,尤其是对严重感染合并其它疾病的患者。移植术后应尽早得到药敏结果,根据药敏结果合理用药。本组1例受体术后因肺部感染死亡。痰培养发现痰液中存在鲍曼不动杆菌,与供者痰培养结果相同。因此,本例受体死亡考虑与肺移植感染有关。此外,还考虑与真菌感染、多种高危因素及供体肺质量缺陷有关。因此,在开展肺移植的单位早期应做好供受体严格的选择和围术期的规范管理,以减少移植受体因肺部感染死亡率。
目前,多数人认为气道吻合口狭窄(Airway complications,AC)发生率10%~15%[15-17],而气道吻合口狭窄是肺移植术后最常见的AC[16,18],其狭窄最主要的原因为吻合口处的供血不足导致愈合不良。江贤亮等回顾性分析安徽省立医院8 例肺移植病例的临床资料,术后5例出现气道狭窄[19]。本组1例患者术后2月时发现气道吻合口狭窄严重,经纤维支气管镜吻合口气管清除支气管肉芽+球囊扩张+覆膜支架植入术治疗后患者呼吸困难立刻得到改善,效果显著。
综上所述,肺移植(LT)已成为终末期肺病患者的最终治疗模式[1],但西部非省会城市开展肺移植术存在交通局限性,供体转运时间过长的弊端会一定程度上影响受体术后的康复,因此如果能就近维护及利用省内的潜在供体,缩短冷缺血时间,是保证术后顺利恢复的重要因素。其次,在受体的选择上,在初期开展肺移植术的单位,应谨慎选择合适的受体,做好围手术期各项准备,包括合理的HLA配型、针对受体个体化的呼吸道管理、严格控制院内感染的发生。早期通过经验更丰富的肺移植中心的指导及协助下,逐步建立好规范化流程,做好供受体严格的选择,围术期的规范管理,在西部非省会城市开展肺移植术也是切实可行的,通过总结我院初探经验,也对于在全国范围内推广及普及肺移植术提供一定的参考价值。
猜你喜欢
杂志排行
遵义医科大学学报的其它文章
- PAX1甲基化与蛋白检测在宫颈鳞癌及上皮内病变中的应用价值分析
- Phylogenetic characteristics and population genetic diversity of 15 autosomal STR loci in Tujia population of Guizhou of China
- IL-6与GATA-6在肺动脉高压大鼠肺组织中的表达及意义
- Effects of icariside II on hepatic cytochrome P450 expression in mice
- 过表达Nrf2对氧化应激状态下骨髓间充质干细胞凋亡的保护作用
- 九香虫水提液对锰中毒大鼠睾丸损伤的抗凋亡作用
