妊娠早期孕妇血清促甲状腺激素水平升高对血脂、同型半胱氨酸的影响分析
2019-11-14陈宏,朱梅,付伟,胡娜
陈 宏,朱 梅,付 伟,胡 娜
(秦皇岛市工人医院:1.检验科;2.内分泌科,河北秦皇岛 066200)
促甲状腺激素(TSH)主要是由腺垂体嗜碱性细胞分泌的一种糖蛋白激素,可促进和释放甲状腺激素的分泌,同时其又受到甲状腺激素的负反馈调节。妊娠期胎盘分泌大量激素使得下丘脑-垂体-甲状腺轴系统处于一种十分特殊的环境以应对来自胎盘激素的刺激。妊娠导致母体的促甲状腺激素水平较非妊娠妇女受到更多其他因素的影响。有研究表明,妊娠期促甲状腺激素水平轻度升高,约占妊娠期妇女的2%~5%[1]。由于妊娠期母体的特殊状态,发生免疫异常及高脂血症风险增高,严重者可影响胎儿中枢神经系统发育和妊娠结局。同型半胱氨酸(HCY)与胎儿的生长发育密切相关,母体高水平的HCY通过引起内皮细胞损伤和血管平滑肌细胞增殖,导致胎盘血流异常,使得胎儿从母体摄入的营养物质受限,导致胎儿发育异常[2]。本研究旨在通过对妊娠早期妇女血清TSH水平治疗前后与血脂、HCY水平的分析,探讨血清TSH升高对血脂及HCY水平的影响。
1 资料与方法
1.1一般资料 选取2018年1-10月首次在秦皇岛市工人医院产科门诊行产前常规检查的妊娠早期(≤12周末)孕妇580例为研究对象,年龄18~44岁。所有孕妇均排除既往甲状腺疾病史和治疗史,糖尿病、肝肾功能不全者、高脂血症患者,既往无内分泌系统疾病,无自身免疫系统疾病,近1个月未口服叶酸及维生素B12,未合并妊娠期并发症者。根据血清TSH检测水平将孕妇分对照组(TSH<4.0 mIU/L),病例组(TSH≥4.0mIU/L)。病例组孕妇接受L-T4治疗,L-T4起始治疗剂量为50 μg/d,根据治疗目标调整治疗剂量,8周后复查全部指标,统计病例组治疗前后检测数据。所有研究对象皆知情同意,自愿参加本研究。
1.2方法
1.2.1标本采集 所有受试者测试前12 h内禁食高脂肪食物和饮酒,于次日清晨抽取空腹静脉血10 mL别注入两支清洁干燥无抗凝剂玻璃试管内各5 mL,4 000 r/min离心10 min,1 h内分离血进行检测;所有标本于2 h内检测完毕。TSH病例组于治疗8周后按要求采集标本,采集方式及检测方法同治疗前。
1.2.2仪器、试剂与方法 全自动电化学发光分析仪购自德国罗氏公司,型号Cobas e601;全自动生化分析仪购自美国贝克曼公司,型号AU5800;相关配套试剂、定标品、质控品、质控品及校准品均购自于中国北京九强生物技术股份有限;分别检测血清TSH、HCY(循环酶法)、总胆固醇(CHO,胆固醇氧化酶法)、三酰甘油(TG,酶法)、高密度脂蛋白胆固醇(HDL-C,直接法)、低密度脂蛋白胆固醇(LDL-C,直接法)、丙氨酸氨基转移酶(ALT,酶法)、天门冬氨酸氨基转移酶(AST,酶法)。所有操作均严格按照仪器流程及试剂说明书,指定专人进行操作,室内质控在控,同时室内不精密度符合京津冀地区检验结果互认实验室精密度要求。
1.2.3TSH阳性判断标准 根据美国甲状腺学会发布的《2017年妊娠期及产后甲状腺疾病诊治指南》[3],以TSH≥4.0 mIU/L判为阳性。
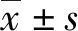
2 结 果
2.1TSH阳性率及年龄分层特征 妊娠早期共检出TSH阳性孕妇48例,阳性率为8.27%,其中18~34岁组544例,阳性率6.6%,35~44岁组36例,阳性率33.3%。结果表明,妊娠早期妇女TSH水平随年龄增高阳性率逐渐增高。妊娠妇女年龄大于35岁时,阳性率大幅升高。2组间差异有统计学意义(P<0.05)。见表1。

表1 不同年龄组妊娠早期孕妇TSH阳性检出率
2.2TSH对照组与TSH病例组年龄及生化指标比较 2组年龄比较,差异无统计学意义(P>0.05)。生化指标比较,CHO、LDL-C、HCY水平差异有统计学意义(P<0.05),TG、HDL-C、ALT、AST水平差异无统计学意义(P>0.05)。见表2。
2.3L-T4治疗前后生化指标变化 与治疗前比较,TSH水平明显降低(P<0.05),CHO、HCY治疗前后差异有统计学意义(P<0.05),TG、HDL-C、LDL-C、ALT、AST治疗前后差异无统计学意义(P>0.05)。见表3。
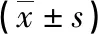
表2 TSH对照组与TSH病例组生化指标比较
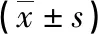
表3 L-T4治疗前后生化指标变化
2.4相关及回归分析 经Person相关分析显示,TSH分别与CHO、TG、LDL-C、HCY呈正相关(r=0.318、0.140、0.287、0.208,P=0.000、0.021、0.000、0.001),与ALT、AST、HDL-C无相关(r=0.048、0.041、-0.059,P=0.429、0.502、0.337)。以TSH为因变量,以妊娠早期孕妇年龄、孕周、血清CHO、TG、HDL-C、LDL-C、ALT、AST、HCY为自变量做多重线性回归分析,结果表明,CHO和HCY是TSH变化值的独立相关因素,提示妊娠早期孕妇血清TSH随着CHO、HCY水平的增高而升高。见表4。

表4 TSH为因变量的多重线性回归分析
3 讨 论
妊娠期母体的甲状腺功能状态多被证实与妊娠结局、胎儿发育密切相关[4-6]。TSH作为甲状腺功能检查的主要指标,主要由垂体合成和分泌,调节甲状腺激素的合成与代谢,常被用来诊断妊娠期甲状腺功能减退。随着实验室检测方法学的不断更新,TSH的检测灵敏度、特异度、精确度都有了极大提高,拓宽了TSH的临床应用范围。促甲状腺素受体(TSHR)除存在于甲状腺滤泡细胞膜上外,还存在于心肌、脂肪组织、骨细胞、肝细胞和免疫细胞等多种组织细胞,并通过TSHR在这些组织中发挥一定的生理或病理作用。既往的研究报道提示在心血管风险人群中TSH水平持续升高,心力衰竭风险显著增加[7];YUN等[8]对来自美国、欧洲、澳大利亚、巴西、日本等11个前瞻性队列的Meta分析中表明,TSH升高与冠心病事件增加、死亡风险升高相关;一项随访8年入组25 313病例的前瞻性研究发现,女性TSH水平与冠心病死亡率呈正相关,而男性则未发现显著相关,提示TSH水平升高对女性危害较大[9]。妊娠期属于女性特殊的机体状态,妊娠期胎盘激素的分泌刺激母体各项检测指标均发生较大改变,血清TSH水平升高与母体发生心血管风险因素是否相关的研究结果不一,具体机制也尚不明确。
CHO是指血液中所有脂蛋白所含胆固醇之总和,常用作动脉粥样硬化指标、心血管疾病发生的危险因素。本研究通过对妊娠早期TSH水平的调查发现,随着妇女妊娠年龄增高,TSH阳性率逐渐增高,35岁以下孕妇TSH阳性率无明显差异,35岁可作为年龄截点,TSH阳性率由6.7%上升至33.3%,说明年龄与TSH阳性率有关。研究中发现TSH阳性孕妇血清CHO、LDL-C、HCY水平显著高于TSH正常水平孕妇,经L-T4治疗后,CHO、HCY水平比较差异有统计学意义。单因素相关分析,CHO、TG、LDL-C、HCY均与血清TSH水平相关,经年龄、孕周等多因素校正后,CHO、HCY仍与TSH水平升高呈正相关。在正常机体状态下,甲状腺激素可以促进脂肪的降解和合成,对脂类代谢有很大的调节作用,妊娠后孕妇发生一系列代谢改变,脂肪的代谢作用增强,以帮助母体减少糖原的消耗,为胎儿提供充足的能量保证其正常发育,母体的血脂水平与胎儿体质量呈正相关[10]。血脂代谢的改变刺激母体TSH随之发生相应的变化,使得二者相互影响,发生代谢紊乱。国内学者李恒星[11]对患有不同甲状腺疾病的妊娠期孕妇4个时间段的血脂监测表明正常孕妇和亚甲状腺功能减退孕妇CHO水平均高于甲状腺功能亢进组孕妇,说明TSH与CHO水平互相影响。本研究针对TSH水平升高的妊娠早期孕妇进行L-T4治疗,并对治疗前后数据进行统计分析,发现治疗后随着TSH水平的降低CHO、LDL-C水平也随之降低,TSH病例组CHO、LDL-C水平均高于TSH正常组,单因素分析CHO、LDL-C与TSH升高呈正相关,但经L-T4治疗后,随着TSH水平下降达到治疗目标,CHO水平下降,LDL-C水平下降不明显,这项结果与其他学者研究略有不同[12]。可能与本项研究中未纳入妊娠期孕妇激素水平的检测,未考虑到治疗前后激素水平变化对孕妇的影响有关。TSH对CHO的调节可通过作用于肝细胞膜上的TSHR,增加肝细胞羟甲基戊二酸单酰辅酶A还原酶(HMGCR)的表达,使胆固醇合成增加,血清中胆固醇水平升高[13]。这一作用是独立于甲状腺素完成的。该结果揭示了内源性胆固醇在肝脏合成的一个新的机制,证明了TSH可以通过增加肝脏HMGCR的表达,增加胆固醇合成。近年来,TSHR已被证明存在于血管内皮及血管平滑肌细胞上。有研究表明重组人TSH可以急性损伤内皮依赖性血管舒张,其损伤作用对阻力血管尤为明显。并且过多的TSH可以直接诱导氧化应激、损伤血管内皮功能[14]。
由多重线性回归分析可见,HCY与TSH升高存在显著性相关。HCY来源于食物中的蛋氨酸,人体自身不能合成,主要用于维持人体含硫氨基酸的平衡。一般来说,人体HCY水平主要受遗传、食物结构的影响。HCY易氧化,形成具有毒性的过氧化物、超氧离子自由基损伤血管内皮细胞,既往常被作为心血管疾病、神经系统疾病的独立危险因素。HCY与血脂各项间存在高度相关。HCY能加强低密度脂蛋白的自身氧化,生成ox-LDL,而ox-LDL能影响一氧化氮的合成及凝血酶调节蛋白的活性,造成内皮细胞的损伤,同时HCY有促氧化作用,与氧气发生氧化反应,产生过氧化氢及超氧阴离子,引起细胞膜上脂质过氧化的反应链,破坏细胞壁完整性,使得内皮细胞功能下降,导致血管内皮的损伤[15]。TSH与HCY对内皮损伤存在共同的作用机制。本研究结果表明,TSH升高的孕妇HCY水平显著高于TSH正常组孕妇水平,且经L-T4治疗后,随TSH水平显著降低,HCY治疗前后差异有统计学意义。作为心脑血管疾病发生及预后的重要指标,HCY对心脑血管、神经、消化系统均有较大伤害,因此有学者指出,HCY联合TSH诊断亚临床甲状腺功能减退具有更高的灵敏度,对临床诊治指导价值更高[16-17]。
4 结 论
综上所述,妊娠早期血清TSH水平升高,孕妇血清CHO、LDL-C、HCY水平高于TSH水平正常孕妇,L-T4治疗后CHO、HCY水平随TSH水平降低而显著降低,呈正相关。临床对妊娠早期血清TSH升高孕妇常规监测血脂、HCY水平,可降低孕妇发生心血管疾病风险。
