稳定期Ⅱ、Ⅲ级慢性阻塞性肺疾病患者的气道阻力对呼出气流受限的影响分析
2019-09-06陈宇清王铭杰吕城坚
陈宇清, 王铭杰, 朱 东, 吕城坚, 陈 萍
(1.上海交通大学附属胸科医院呼吸内科,上海 200030;2.复旦大学附属华山医院呼吸内科,上海 200040;3.上海交通大学附属第一人民医院呼吸内科,上海 200080)
慢性阻塞性肺疾病 (chronic obstructive pulmonary disease,COPD)的最重要特征是不完全可逆的呼出气流受限,且呈进行性发展,导致呼气末残留在肺内的气体容积不断增加(即过度充气),残气量(residual volume,RV)增高;同时深吸气量(inspiratory capacity,IC)逐渐降低,相应出现呼吸困难、运动耐力降低等症状[1]。持续的慢性气道炎症可引起小气道狭窄及肺实质结构破坏,导致呼气相气道趋于关闭。小气道病变与黏液过度分泌也是COPD的典型特征。有研究发现,小气道狭窄和丧失在COPD患者出现肺气肿之前就已经发生,且可能是其外周气道阻力显著增高的重要原因[2]。目前诊断COPD的严重程度都是以肺通气功能测试中的某些参数作为参考,如通过观察呼气容积和流量的变化来评估气流受限的严重程度,同时间接反映气道阻力(airway resistance,Raw)的高低,但却无法了解呼吸周期内气道阻力的构成及其变化情况。Raw是指气道内单位流量所产生的压力差,其是反映气道阻塞程度的重要肺功能参数,通常用(气道口腔压-肺泡压)/流量来计算。COPD患者随着其慢性气道炎症的进行性加重,Raw也随之增高。本研究拟通过观察稳定期Ⅱ级和Ⅲ级COPD患者各项Raw参数的变化,明确其与气流受限严重程度间的关系。
资料与方法
一、资料
收集2018年1月至9月本院呼吸内科门诊的102例稳定期Ⅱ、Ⅲ级COPD患者,其诊断均符合中华医学会呼吸病学会制订的诊断标准[1,3]。所有COPD患者在接受肺功能测试前至少4周均处于临床稳定期,测试前8 h未应用吸入型短效β2受体激动剂和抗胆碱能药物。在吸入沙丁胺醇400 μg(商品名万托林)20 min后,肺功能测试中第一秒用力呼气容积(forced expiratory volume in one second,FEV1)/用力肺活量(forced vital capacity,FVC)比<70%,FEV1占预计值百分比(FEV1%)改善率<12%(绝对值<200 mL)。同时排除存在以下情况的患者:①支气管哮喘;②过敏性肺泡炎;③合并支气管肿瘤;④ 支气管内膜结核;⑤支气管真菌感染;⑥未经良好控制的心力衰竭和(或)导致血流动力学恶化的心律失常;⑦近1周曾患急性下呼吸道感染等,最终共有102例COPD患者被纳入本研究。另选取本院同期的28名健康成年体检者作为对照(对照组)。
二、方法与仪器
1.体重测量:受试者赤足测身高,轻服量称体重,并计算体质量指数。
2.肺功能检测
(1)仪器:采用德国 Jaeger Masterscreen Body体容积描记仪系统,每天上午测试前标准化容积/流量,所测数据校正为体温与大气压力、水蒸气饱和状态。
(2)测试方法:参考中华医学会呼吸病学分会制订的标准测试。受试者取端坐位,上鼻夹,含口器,颏略上扬,头部保持自然水平,用双掌腹或手指并拢指腹按压面颊部,避免颊部振动;避免过紧的胸带、腰带和衣服等。受试者至少测试3次,最佳二次间误差<5%,且保持流量-容积曲线无异常。容积-时间曲线描记提示呼气相出现平台,取其最佳值作为统计用数据[4]。
3.测试参数:常规肺功能测试参数包括肺容积、通气功能、用力呼气流量-容积曲线和最大通气量等。Raw测试时,受试者先平静呼吸≥4个周期,计算出功能残气位);随后采用浅快呼吸法,保持呼吸频率≥60次/分,潮气量约 500 mL,选取其中 4~5个重复性好的呼吸环,以0.5 L/s的流量作为检测Raw的标准点,计算Raw各参数,包括总气道阻力(total airway resistance,Rtot)、有效气道阻力(effective resistance,Reff)、吸气阻力(inspiratory resistance,Rinsp)和呼气阻力(expiratory resistance,Rexp)[5-6]。
4.呼吸困难症状评估:采用改良英国医学研究委员会呼吸困难量表 (modified British medical research council dyspnea scale,mMRC)评估患者的呼吸困难症状[7]。
5.统计学处理:所有定量数据以均数±标准差(x±s)表示,采用 t检验,以 P<0.05 为差异有统计学意义。等级分组资料采用秩和检验(Mann-Whitney U test)。 统计软件使用 SPSS 19.0 软件包(SPSS 19.0 for Windows,Chicago,USA)。
结 果
一、肺功能测定及一般情况
根据肺通气功能测试结果,102例稳定期COPD患者中临床分级为Ⅱ级者有53例,Ⅲ级者有49例,3组受试者的一般情况见表1。
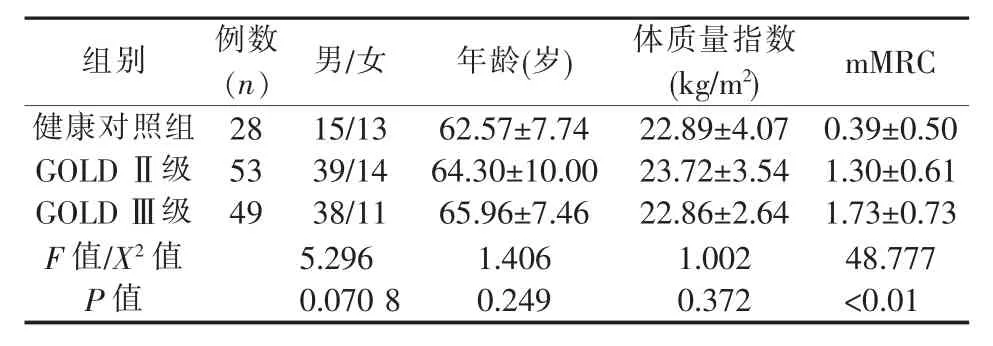
表1 健康对照组和稳定期COPD组的一般情况
与健康对照组相比,COPD患者存在较严重的气流受限,mMRC评分逐渐增高,FEV1/FVC和FEV1(%pred)显著降低,且Ⅱ级组与Ⅲ级组间也存在明显差异 (P<0.01)。COPD患者的用力呼出50%肺活量时流量(FEF50%)也显著减低,其中Ⅲ级组患者的 FEF50%仅为(16.37±4.27)%(P<0.01)(见表 2)。
二、吸气分数与气道阻力
1.吸气分数 [IC/肺总量 (total lung capacity,TLC)]:53例Ⅱ级 COPD患者中仅有 1例的 IC/TLC≤25%(1.9%),而在Ⅲ级 COPD患者中却有7例IC/TLC≤25% (14.3%),差异有统计学意义(χ2=5.4153,P=0.02)。 2 组 COPD 患者的残气量与肺总量比(RV/TLC)均超过45%,其中Ⅲ级组患者的RV/TLC接近55%(见表2)。
2.Raw:健康对照组的 Rtot和 Reff均为 3 cmH2O/(L·s)左右,Rinsp和 Rexp也相近,差异均无统计学意义(P>0.05)。 COPD 患者的 Raw则出现明显增高,Rtot也明显高于 Reff(P<0.05);且随着气流受限的加重,Rexp的增高幅度较Rinsp更加明显。Rinsp和Rexp与肺通气功能各参数的相关性较明显,Reff则相对较弱。其中FEV1、PEF和FEF50与Rexp间的相关性最显著,均超过 0.80(P<0.001)(见表 3)。
表2 健康对照组和COPD组的肺通气功能参数与气道阻力参数比较
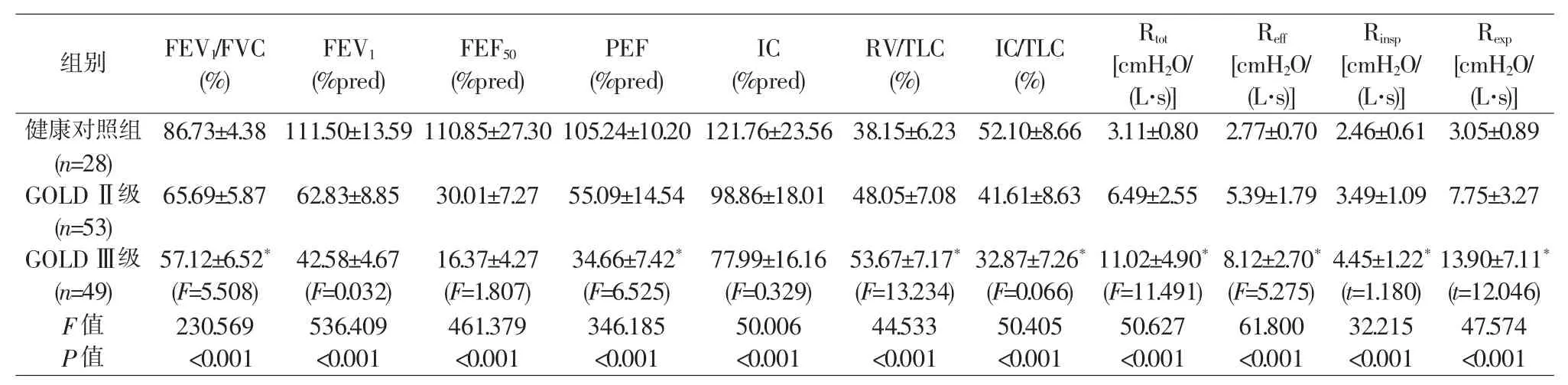
表2 健康对照组和COPD组的肺通气功能参数与气道阻力参数比较
与Ⅱ级 COPD 患者组相比,*:P<0.05;FEF50%:用力呼出 50%肺活量时流量;PEF:呼气峰流量;IC:深吸气量;RV:残气量;TLC:肺总量
?
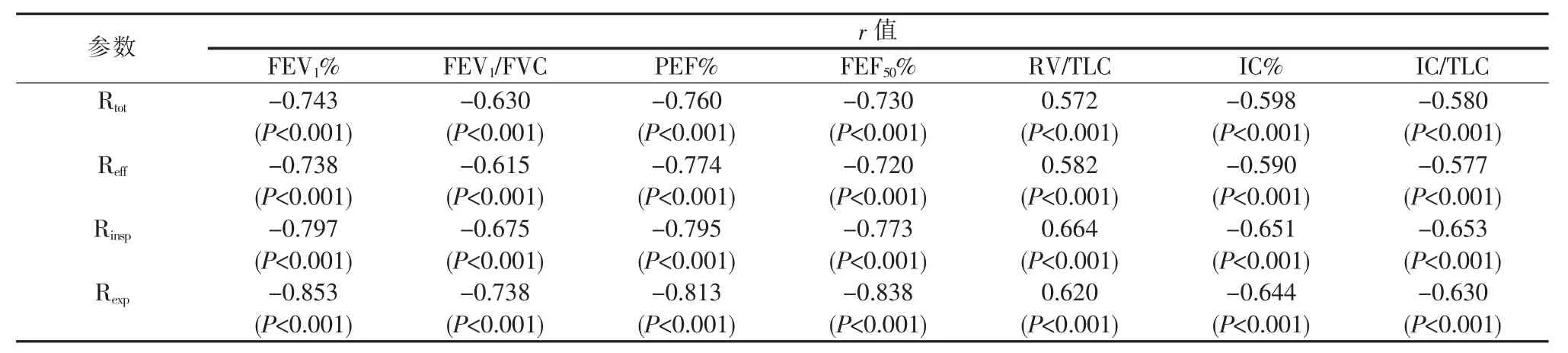
表3 气道阻力参数与肺功能各项参数的Spearman相关分析
讨 论
一、COPD气流受限与相关肺功能参数
目前,肺功能检查是判断COPD气流受限的客观指标,其重复性较好,对COPD的诊断、严重程度的评价及预后等均有重要意义。进行性加重的呼出气流受限导致肺过度充气,使得患者的RV和TLC均明显增高,由于TLC的增加程度不及RV,故COPD患者的RV/TLC值随着过度充气的加重而不断增高。本研究中,Ⅱ级、Ⅲ级COPD患者的RV/TLC 均显著增高, 分别达到 (48.05±7.08)%和(53.67±7.17)%(P<0.05)。 肺过度充气还可使患者的吸气肌处于较短的初长状态,即位于初长-张力曲线的不利位置,中枢神经对吸气肌的刺激减弱,从而使吸气肌力降低,呼吸效率下降,患者呼吸做功反而增加[8]。
IC是潮气量与补吸气量之和。IC不仅能反映肺过度充气的严重程度,还用于评价COPD患者对支气管舒张剂的治疗效果[9]。Casanosa等[10]发现,IC/TLC≤25%的COPD患者其病死率显著高于IC/TLC>25%的患者,IC/TLC如同目前常用的部分指标,如FEV1、BODE指数及6分钟步行距离一样,可作为一项预测COPD病死率的独立危险因素。Albuquerque等[11]通过比较稳定期COPD患者静息状态时的IC、IC/TLC值与运动时的最大摄氧量(V’O2)后发现,患者的IC/TLC值越低,其运动耐力就越差。本研究也发现,Ⅱ级、Ⅲ级COPD患者的IC和IC/TLC均呈进行性降低,其中Ⅲ级COPD患者的 IC%低于预计值的 80%,IC/TLC仅为 (32.87±7.17)%,较正常对照组显著降低。进一步分析发现,49例Ⅲ级COPD患者中有7例的IC/TLC≤25%(28.9%), 而Ⅱ级 COPD 患者中仅有 1 例 (1.9%)的IC/TLC值≤25%,2组比较差异有统计学意义 (P<0.01),说明随着气流受限与肺过度充气的逐渐加重,更多Ⅲ级COPD患者的呼吸困难症状趋于明显。相关性分析显示,IC及IC/TLC与Raw的各项参数均显著相关,其中与Rtot、Rexp间的相关性最佳,而与Rinsp间的相关性较弱,提示IC、IC/TLC不仅可反映肺过度充气的严重程度,同时也反映了COPD患者的气流阻塞的严重程度。
二、气道阻力的构成及临床意义
Raw是支气管内径的函数,支气管是一种半刚性的管道系统,能被部分扩张或压窄,并有自发性回缩的倾向,但能被周围有弹性的肺组织牵扯而保持开放。正常呼吸时,这2种作用相反的力处于平衡状态,当呼吸状态发生变化时,可引起相应的气管内径的轻度变化,因而引起呼吸阻力的变化。体积描记仪测定Raw多采用浅快呼吸法,受检者采用快速浅表的呼吸方式,气体被快速的吸入呼出,当呼吸频率达到 2.0~2.5 Hz时,温度和湿度的影响可忽略不计。计算时是在呼气与吸气流速各为0.5 L/s的两点间连一直线,通过直线与X轴的夹角计算Raw,所得的Raw为呼气与吸气的平均阻力值。但由于浅快呼吸方式本身不符合正常呼吸生理条件,测定过程中有部分受检者不能很好地掌握要领,特别是当短暂阻断气流时,易出现原有呼吸节奏被打乱或停止,导致测试失败;或呼吸节律不够浅快、呼吸幅度不均匀,均可使流速、容量发生变化而影响Raw值[6]。田志宏等[12]应用浅快呼吸和平静呼吸2种方式测定部分稳定期COPD患者的Raw,结果发现COPD 患者的 Raw为 (3.05±1.01) cmH2O/(L·s);而健康对照组(平均年龄 47.8 岁)仅为(1.86±0.67) cmH2O/(L·s)。 Topalovic 等[13]对 157 例白种人(平均年龄为53岁)进行Raw测定,其平均值则为2.45 cmH2O/(L·s)。 在本研究中, 入选的稳定期COPD患者与健康对照者的平均年龄在60~65岁,均能较好地掌握测试要求,通过浅快呼吸法测定发现, 健康对照者的 Rtot和 Reff均在 3.0 mH2O/(L·s)左右,Rinsp有略低于Rexp的趋势,但差异均无统计学意义 (P>0.05)。 而在 COPD 患者中,Rtot明显高于Reff, 同时 Rexp较 Rinsp呈现更高幅度的增加 (P<0.05)。Reff是通过计算呼吸功和流量-容积曲线的面积得到的数值。其优势在于关注整个呼吸周期内的呼吸功能状态 (包括呼吸气流的可变性及流量-容积曲线中的线性区域偏差)。与Rtot相比,Reff更多反映了近端大气道的阻力情况[6]。在本研究中,随着COPD患者呼出气流受限的加重,Rtot与Reff的差值也逐渐增大,也反映出外周气道阻力成分增高是其主要原因。
早在1956年,DuBois等[14-15]提出2种测试气道阻力的技术方法,分别是利用体积描计仪浅快呼吸法测定Raw和利用强迫振荡技术测定呼吸系统阻力。正常情况下,Raw中小气道阻力所占比重远低于大气道,只有当大小气道均出现较明显阻塞时,Raw才会增高。美国胸科学会及欧洲呼吸学会颁布的测试规范中也指出,Raw更常用于发现及评估气道狭窄而非气流阻塞,如胸腔外或胸腔内大气道堵塞,而不推荐用于检测外周气道病变[16]。然而,也有一些研究发现,通过体积描记仪测出的Raw并非仅反映近端大气道病变。Mahut等[17]发现哮喘儿童的R0.5(呼吸流速在0.5L/s时的Raw)与FEF50%显著相关,且相关性超过FEV1%。Bokov等[18]发现,在COPD患者中与Raw相关性最佳的是CT影像中第6级支气管的内径截面积,而第6级支气管并非是传统意义上所指的近端中央气道。在本研究中,Raw各项参数均与肺通气功能各项参数显著相关,其中Rexp与FEF50的相关性也与FEV1和PEF一样均超过0.80,这与Mahut等[17]的观察结果相一致。 表明Raw各项参数中尤其是Rexp不仅反映了中央气道的黏性阻力性质,同时可能更多反映了外周气道的黏性阻滞力成分。
稳定期Ⅱ级、Ⅲ级COPD患者已存在较严重的呼出气流受限及呼吸肌功能受损,随着气流受限与肺过度充气的逐步加重,COPD患者的肺通气功能各项参数均表现为进行性降低,肺过度充气逐渐加重。Ⅲ级COPD患者中IC和IC/TLC明显低于Ⅱ级COPD患者,同时更多患者出现IC/TLC≤25%,反映其呼吸困难症状呈逐渐加重趋势。健康成年人的Rtot和Reff无差异,Rinsp和Rexp也无差异;但在COPD患者中Raw各参数均显著增高,其中以Rexp增高更为明显,Rtot与Reff也出现较显著差异,Rexp与反映气流受限的各项肺功能参数相关性最佳,表明随着气道慢性炎症的加重,COPD患者呈现出以外周气道阻力成分为主的呼气阻力增高。通过监测Raw各项参数有助于进一步了解COPD患者气流受限的严重程度,有利于评价支气管舒张药物的治疗效应,因而更有临床价值。
