影响胰腺癌根治术预后的围手术期相关因素的回顾性分析
2019-08-12朱序勤贾淞淋申雪芳缪长虹
朱序勤,贾淞淋,祁 洁,申雪芳,龙 江,缪长虹
1.复旦大学附属肿瘤医院麻醉科,复旦大学上海医学院肿瘤学系,上海200032;
2.复旦大学附属肿瘤医院胰腺外科,复旦大学上海医学院肿瘤学系,上海200032
胰腺癌是一种恶性程度极高的实体肿瘤,在所有分期的胰腺癌患者中,5 年生存率约9%[1]。近10年来,中国胰腺癌发病率显著升高,目前在中国的癌症死亡率中居第9位[2]。目前手术依然是治疗胰腺癌的主要手段,然而,即使做了根治性切除手术,胰腺癌的预后也较差,中位生存期也只有20~24个月[3]。
肿瘤转移复发的原因极为复杂,既与肿瘤的生物学特性和肿瘤病理学分期有关,也与肿瘤患者的自身免疫功能状态有关。研究表明,外科手术操作和麻醉管理策略不仅影响肿瘤患者术后短期并发症的发生,也会影响其远期生存。手术创伤和患者术前的全身状态在围手术期给人体造成一系列的生理和心理应激,这种因手术创伤造成的应激反应,会进一步加重肿瘤患者的免疫抑制,也会增加术后复发转移的风险。以麻醉方式、麻醉药物和麻醉管理为主体的麻醉综合管理策略也将影响患者的免疫功能和预后。既往回顾性研究发现,围手术期应用硬膜外阻滞、椎旁阻滞、术中全凭静脉麻醉(total intravenous anesthesia,TIVA)和应用地塞米松能够改善癌症手术患者的预后[4-10];而术中输血和应用吸入麻醉会给患者的预后带来不利影响[9,11]。胰腺癌手术创伤相对较大,术中放置各种引流管也给患者带来不适,导致疼痛和应激反应强烈,因此,围手术期麻醉管理策略对胰腺癌手术显得尤为重要。为了更好地了解围手术期麻醉管理策略在改善患者预后中的作用,本研究回顾性分析了胰腺癌手术的相关资料以判明这些因素与预后的关系。
1 资料和方法
1.1 研究对象
收集2011年12月—2016年1月在复旦大学附属肿瘤医院行胰腺癌手术的190例患者。纳入标准:术后病理学诊断为胰腺导管腺癌且行根治性(R0)切除。排除标准:术前行化疗或放疗的;住院期间因严重并发症(肺栓塞等)死亡的。所有临床和病理学资料均来自电子病历系统并获得所有患者的知情同意。
1.2 数据收集
随访截至2019年1月。总生存期(overall survival,OS)定义为从手术日期开始到患者死亡(任何原因)的时间。
收集患者以下资料:性别、年龄、体质量指数(body mass index,BMI)、美国麻醉医师协会(American Society of Anesthesiologists,ASA)分级、术前CA19-9、术前中性粒细胞/淋巴细胞比值(neutrophil-lymphocyte ratio,NLR)、术前合并糖尿病、手术方式、术中联合硬膜外麻醉、术中应用吸入麻醉、术中使用地塞米松、术后镇痛方式[硬膜外自控镇痛(patientcontrolled epidural analgesia,PCEA),静脉自控镇痛(patient-controlled intravenous analgesia,PCIA)]、术中失血量、术中输血、肿瘤部位、TNM分期[根据美国癌症联合会(American Joint Committee on Cancer,AJCC)胰腺癌第8版分期系统进行分期]、肿瘤分化程度、肿瘤最大直径、淋巴结转移、术后辅助化疗。
1.3 统计学处理
2 结 果
2.1 手术和生存信息
共收集190例胰腺癌手术患者,其中112例行胰十二指肠切除术,75例行胰体尾切除术,3例行全胰腺切除术;手术时间的中位数(四分位数间距)为316.5(240,390)min。随访截至2019年1月,死亡161例(84.7%),存活29例(15.3%)。
2.2 影响患者总生存期的围手术期相关因素
通过COX比例风险模型单因素分析显示,患者的性别、年龄、BMI、ASA分级、术前合并糖尿病、手术方式、术中联合硬膜外麻醉、术后镇痛方式、术中应用吸入麻醉、肿瘤部位、术后辅助化疗与OS之间均无显著相关性;然而,术前CA19-9和NLR、术中失血量、术中输血、TNM分期、肿瘤分化程度和最大直径、淋巴结转移与OS均有显著相关性。术中使用地塞米松与OS之间也有一定的相关性(P=0.052,表1)。术中输血和使用地塞米松的Kaplan-Meier生存曲线见图1。

表 1 胰腺癌根治术患者的围手术期临床病理参数与OS之间的单因素分析Tab. 1 Univariate analyses of associations between perioperative clinicopathological parameters and OS in patients with radical resection of pancreatic cancer
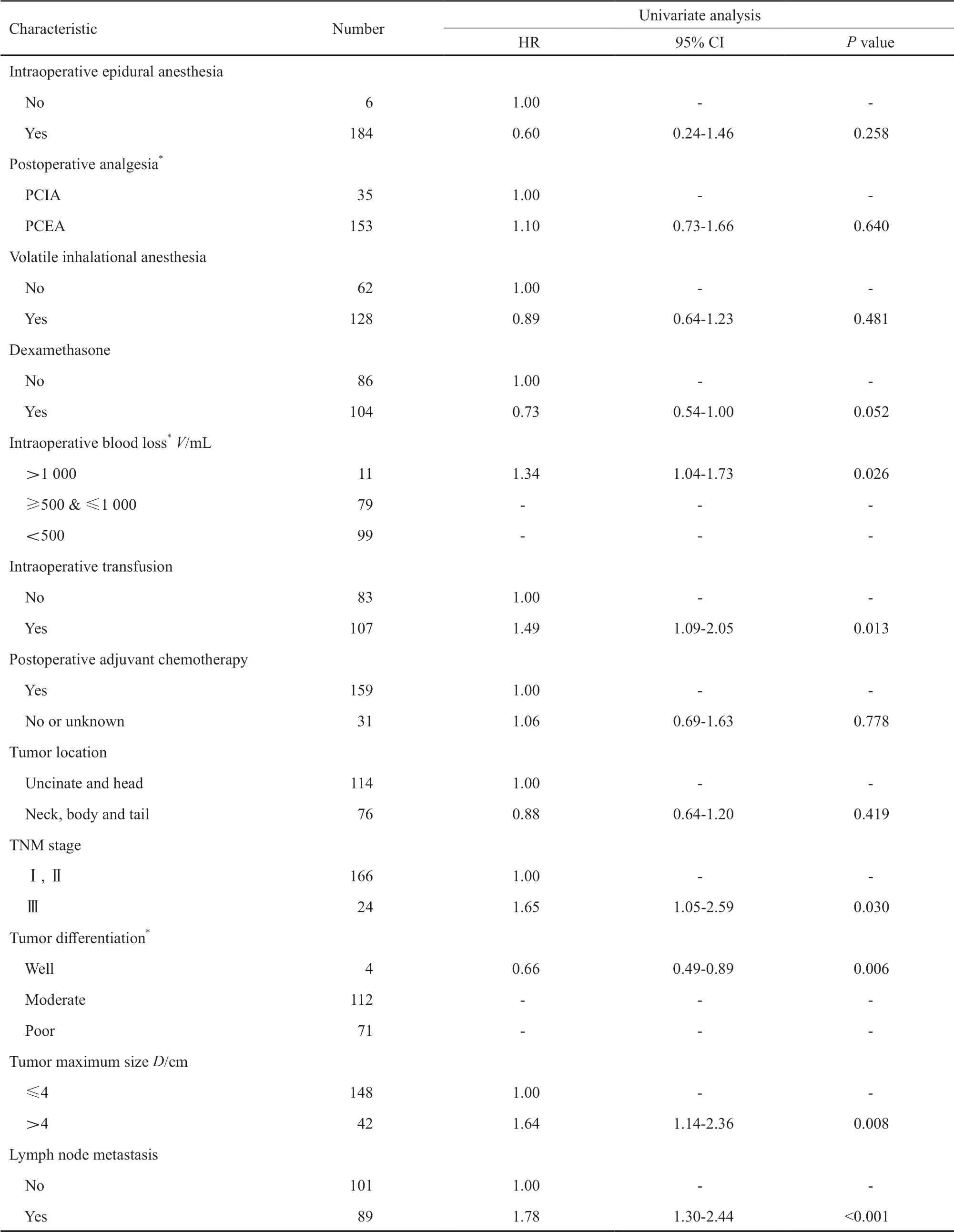
续表 1
多因素COX回归分析显示,肿瘤分化程度和最大直径、淋巴结转移和术中输血与OS均有显著相关性;术前CA19-9和NLR与OS也有一定的相关性(表2)。其中,术中输血组的中位生存期[15.7(9.3-29.1)个月]比未输血组[23.3(12.5-44.3)个月]明显缩短。
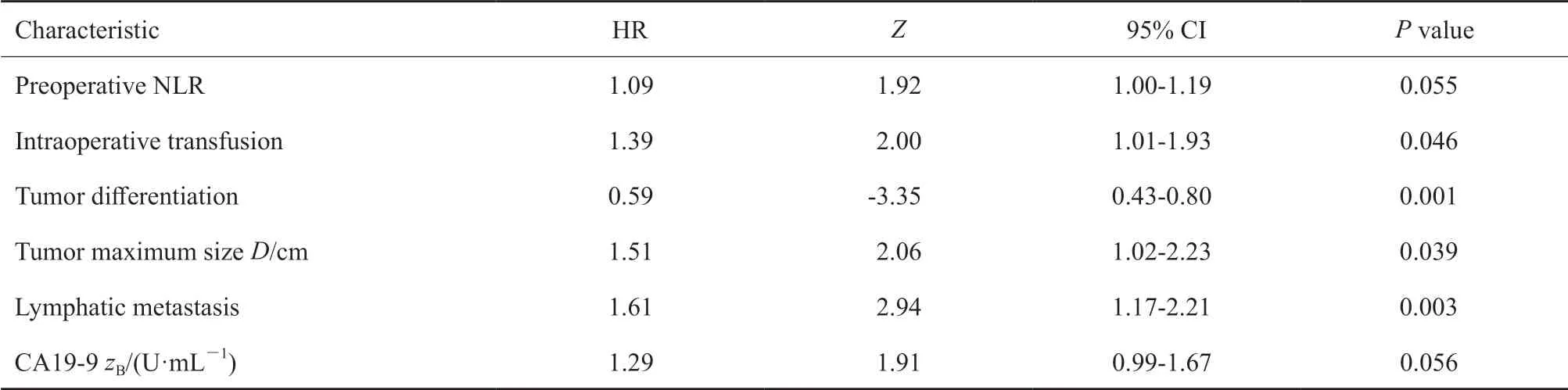
表 2 胰腺癌根治术患者临床病理参数与OS之间的多因素分析Tab. 2 Multivariate analyses of associations between clinicopathological parameters and OS in patients with radical resection of pancreatic cancer
3 讨 论
硬膜外阻滞是腹部大手术常用的麻醉和镇痛方式,它可阻止伤害性感觉冲动的传导,从而减少手术引起的疼痛和应激反应;也可减少阿片类药物和吸入麻醉药的用量,进而减轻相关的免疫抑制。既往文献报道,硬膜外阻滞可延长胰腺癌手术患者的生存期[4],也可减少食管癌手术患者的复发并延长生存期以及降低前列腺癌根治术患者生化指标复发的风险[5,12]。然而,本研究发现,术中联合硬膜外麻醉和PCEA与胰腺癌手术患者OS无显著相关性。复旦大学附属肿瘤医院的上腹部大手术普遍采用全麻联合硬膜外麻醉和PCEA,因此本研究中单纯全麻和PCIA组的样本量明显少于全麻联合硬膜外麻醉和PCEA组,两组间样本量差异较大,这也是回顾性研究的局限性所在,因此亟待通过大样本前瞻性随机对照研究进一步探讨。
越来越多的证据表明,不同种类的麻醉药可能通过不同的机制作用于免疫系统,影响肿瘤患者的生存或复发。有研究表明,吸入麻醉药可通过上调肿瘤细胞中的缺氧诱导因子(hypoxiainducible factors,HIFs)从而有可能促使肿瘤术后复发;而异丙酚目前尚未有证据表明其能够抑制免疫功能和上调HIF的合成[13]。多项回顾性分析表明,与吸入麻醉比较,TIⅤA会给癌症手术患者的预后带来有利的影响,接受TIⅤA的结肠癌患者预后比地氟烷吸入的更好,TIⅤA比吸入麻醉更能有效地延长食管癌手术患者的无复发生存期(recurrence-free survival,RFS)和OS[7-9]。然而,本研究结果表明,吸入麻醉或TIVA对胰腺癌手术患者的OS无显著影响;既往亦有回顾性分析表明,给予异丙酚为主的TIVA或吸入麻醉对非小细胞肺癌手术患者的RFS或OS无显著影响[14]。导致以上研究结果不一致的原因很多,其中吸入麻醉组在全麻诱导期也使用了异丙酚,尽管全麻维持期未继续使用异丙酚,但诱导期静注的异丙酚也可能影响研究的结果;另外,研究的样本量大小也可能是导致两种麻醉药对预后没有影响的原因,如果扩大样本量可能会得到不一样的结果。
在胰腺癌手术加速康复外科(enhanced recovery after surgery,ERAS)临床路径指南中,强烈推荐围手术期联合应用不同机制的药物进行多模式预防术后恶心呕吐,其中术中单次静脉注射地塞米松就是方法之一[15]。然而,胰十二指肠切除术等大手术需要做多个吻合,理论上应用糖皮质激素会影响吻合口愈合,从而增加术后并发症的发生。但是,既往回顾性研究表明,术中应用地塞米松可减少胰腺癌的术后感染并发症并改善远期生存[4,10]。本研究单因素回归分析结果亦显示,术中应用地塞米松也能够在一定程度上改善胰腺癌手术的预后,其具体作用机制还需要进一步研究。
输血在维持有效血容量、改善氧供、维持器官灌注的同时,也可导致炎性反应和免疫抑制,即输血相关的免疫调节(transfusion-related immune modulation,TRIM);然而,输血是否会增加肿瘤患者术后复发,目前还没有确凿的证据。有研究发现,围手术期输血会使结肠癌、肾上腺皮质癌、肝癌和胰腺癌患者预后更差[16-19]。胰腺癌手术相对复杂,患者术前往往伴有贫血,据报道胰腺癌手术输血高达68%[11]。虽然大多数研究表明,输血会给胰腺癌手术预后带来不利影响,但是其中也有相互矛盾的结果[20]。本研究结果与大多数研究结果一致,即术中输血会缩短胰腺癌手术患者的生存期。当然,输血的患者往往术中失血量较大,而疾病的严重程度、手术的复杂性、手术操作者的熟练程度和患者本身的状况(梗阻性黄疸有易出血倾向)等因素客观上都会影响术中失血量,因此在一定程度上可能会影响研究结果。有鉴于此,临床上需要给患者建立个体化的输血管理方案,通过术前自体血储备、急性等容血液稀释、应用止血药物以及术中细致的手术操作等方法尽可能地减少血液丢失;同时,采用个体化的输血指征来决定是否输血,从而进一步改善患者的预后。
综上所述,围手术期麻醉管理策略很重要,它既可以保障胰腺癌手术顺利完成,也可以保护患者的免疫功能,降低复发转移的风险,改善预后。合理选择麻醉方式和麻醉药物,优化麻醉管理策略,建立个体化的输血管理方案,这对于改善胰腺癌手术患者的远期生存具有重要意义,未来需要开展相关的前瞻性随机对照研究来进一步探讨。
