Pipeline血流导向装置治疗大脑中动脉复杂动脉瘤的初步经验
2019-05-30刘建武陈志华赖贤良宋书欣毛国华祝新根朱健明
刘建武 陈志华 赖贤良 宋书欣 毛国华 祝新根 朱健明
大脑中动脉瘤是颅内动脉瘤的常见类型,采用开颅夹闭及弹簧圈栓塞(或支架辅助)多可获得满意疗效。对于大脑中动脉复杂动脉瘤,包括大型、巨大型、梭形、复发、宽颈动脉瘤及瘤颈钙化、动脉瘤或瘤颈有重要分支血管发出的动脉瘤等,采用支架辅助下弹簧圈栓塞难以获得理想的疗效或易复发,而开颅行动脉瘤夹闭(包括切除、孤立)+血管重建手术由于其难度大、风险高、并发症多,故不易被患者及术者接受。2008年首次报道了将Pipeline血流导向装置(Pipeline embolization device,PED)用于颅内动脉瘤的治疗,通过其血流导向作用,减少瘤腔血流促进血栓形成,而达到治愈的效果[1]。经过近十年的经验积累,PED已成为治疗颅内复杂动脉瘤的重要方法[2],但其用于大脑中动脉瘤的研究报道较少。因此,本研究拟通过分析PED应用于大脑中动脉复杂动脉瘤患者的病历资料,探讨其安全性及疗效。
1 对象与方法
1.1 对象
回顾性连续纳入2015 年12月至 2018年6月南昌大学第二附属医院神经外科使用PED 治疗大脑中动脉复杂动脉瘤住院患者7例,均为未破裂动脉瘤,其中男2例,女5 例;年龄37~68 岁,平均(56±11)岁;M1段3例,分叉处1例,M2段3例;以头晕为首发症状2例,以头晕、头痛发病1例,治疗后复查入院1例,3例无明显症状;巨大动脉瘤3例;宽颈动脉瘤5例,梭形动脉瘤1例,治疗后复发动脉瘤1例,瘤颈钙化1例;单发6例,1例合并对侧颈内动脉海绵窦段微小动脉瘤,未同时治疗,仅治疗大脑中动脉瘤。病历资料见表1。本研究方案获得南昌大学第二附属医院伦理委员会批准,患者或其家属签署了诊治知情同意书。
1.2 纳入及排除标准
纳入标准:(1)经DSA证实为大脑中动脉复杂动脉瘤,包括大型、巨大型、梭形、非支架治疗的复发动脉瘤等[3];(2)使用PED治疗。排除标准:(1)对阿司匹林、氯吡格雷不能耐受,对肝素、对比剂等过敏;(2)急性出血或伴颅内血肿需开颅手术治疗;(3)使用支架治疗的复发动脉瘤;(4)合并其他脑血管疾病需同时治疗;(5)严重肝肾功能不全或不能耐受手术;(6)患者或家属拒绝手术治疗;(7)临床资料不全。
1.3 评价标准
动脉瘤分型参照文献[4]标准:小型≤1.5 cm,大型1.6~2.4 cm,巨大型≥2.5 cm;宽颈动脉瘤为瘤颈宽度>4 mm或瘤颈长度与瘤体直径之比>1∶2。
1.4 治疗方法
1.4.1 血管内治疗:患者取仰卧位,全身麻醉。Seldinger技术穿刺股动脉成功后,置入8 F动脉鞘。全身肝素化(静脉肝素70 U/kg,之后每小时追加1 000 U),泥鳅导丝配合单弯导管先行DSA及三维重组。选择合适工作角度,退出单弯导管,导丝引导下,将8 F导引导管送入颈内动脉C2水平。再经8 F导引管,将5 F Navien(Medtronic公司,美国)放置于目标动脉,微导丝导引下将Marksman支架微导管(Medtronic公司,美国)送至合适位置。选择合适PED(Medtronic公司,美国),经支架微导管将PED输送到位,缓慢释放支架,支架展开良好,完全覆盖瘤颈,复查DSA,瘤内对比剂明显滞留,载瘤动脉及远端动脉通畅。对于需联合弹簧圈治疗的动脉瘤,通过预置微导管Echelon10(Medtronic公司,美国)行弹簧圈填塞。术后6~12个月行DSA复查,术后第1次复查未完全栓塞的动脉瘤则于术后1~2年再行DSA复查。
1.4.2 围手术期治疗:围手术期治疗参考文献[5]。术前 3~5 d口服阿司匹林肠溶片100 mg/d+硫酸氢氯吡格雷片75 mg/d;术后3 d内地塞米松10 mg/d静脉滴注;对于术中急性血栓形成者,经导管注射替罗非班,术后3 d内低分子肝素4 100 U/12 h;术后3~6个月内继续口服阿司匹林肠溶片100 mg/d+硫酸氢氯吡格雷片75 mg/d,此后改阿司匹林肠溶片100 mg/d至少1年。术后第2天常规复查头部CT平扫。
1.5 随访
栓塞完成后即行DSA明确动脉瘤治疗情况,用Kamran分级评价栓塞效果[6],即0级为动脉瘤内血流灌注无改变,1级为动脉瘤残留≥50%,2级为动脉瘤残留<50%,3级为瘤颈残留,4级为无残留;载瘤动脉无改变为a级,载瘤动脉狭窄为b级,载瘤动脉闭塞为 c级。术后6个月行DSA复查,采用Raymond栓塞分级评价栓塞效果[7],即Ⅰ级为完全栓塞;Ⅱ级为近全栓塞,瘤颈显影;Ⅲ级为部分栓塞,瘤体显影。术后6个月采用改良Rankin量表(mRS)评分评价预后,0~2分为预后良好,3~6分为预后不良,6分为死亡[8]。
2 结果
7例大脑中动脉复杂动脉瘤成功置入单枚PED,其中单纯使用PED栓塞2例,PED联合弹簧圈栓塞5例;栓塞后即刻造影均为Kamran分级2a级;1例M1段动脉瘤术中支架内局部急性血栓形成,术中经导管注射替罗非班后DSA显示动脉通畅,瘤内对比剂滞留满意,术后3 d内低分子肝素4 100 U/12 h,无神经功能缺损;1例M1段动脉瘤术后复查头部CT提示同侧枕叶小灶梗死,无明显临床症状,予以改善脑循环等对症支持治疗,无神经功能缺损。术后6~12个月随访,7例均预后良好,其中6例患者动脉瘤未显影,载瘤动脉通畅;1例大脑中动脉分叉处动脉瘤术后6个月DSA示动脉瘤少许显影,术后18个月复查动脉瘤未显影,载瘤动脉通畅。7例患者术中及术后随访时均无动脉瘤破裂出血或脑实质出血,无神经功能缺损。见表1。
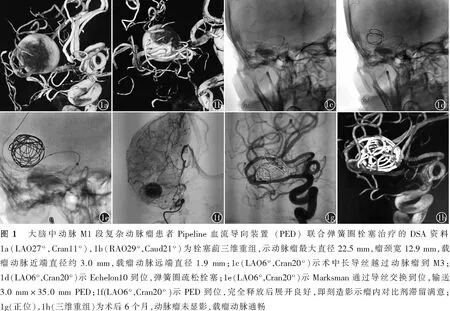
典型病例 女,57岁,因头晕3个多月于2018年4月25日收住南昌大学第二附属医院神经外科。患者于入院前3个月出现头晕,入院前3 d外院行头部CT血管成像示颅内动脉瘤,当时神经系统体格检查均正常。入院DSA示右侧大脑中动脉M1段宽颈动脉瘤,考虑动脉瘤破裂风险大,传统支架辅助栓塞或开颅夹闭处理困难,拟行PED+弹簧圈栓塞治疗。术前3 d,给予患者阿司匹林肠溶片100 mg/d+硫酸氢氯吡格雷片75 mg/d,栓塞前DSA三维重组显示动脉瘤最大直径22.5 mm,瘤颈宽12.9 mm,载瘤动脉近端直径约3.0 mm,载瘤动脉远端直径约1.9 mm(图1a,1b),血管迂曲,利用交换技术使Marksman到位,长导丝越过动脉瘤到M3(图1c),微导管Echelon10到达瘤腔,弹簧圈疏松栓塞(图1d)。Marksman支架导管通过导丝交换到位,输送3.0 mm×35.0 mm PED到位(图1e),完全释放支架,支架展开贴壁良好、瘤内对比剂滞留满意、载瘤动脉通畅(图1f)。术后服用阿司匹林肠溶片100 mg/d+硫酸氢氯吡格雷片75 mg/d,6个月后持续阿司匹林肠溶片100 mg/d。术后6个月复查DSA,动脉瘤未显影,载瘤动脉通畅(图1g,1h)。患者头晕症状基本缓解,未诉其他不适,mRS评分0分。
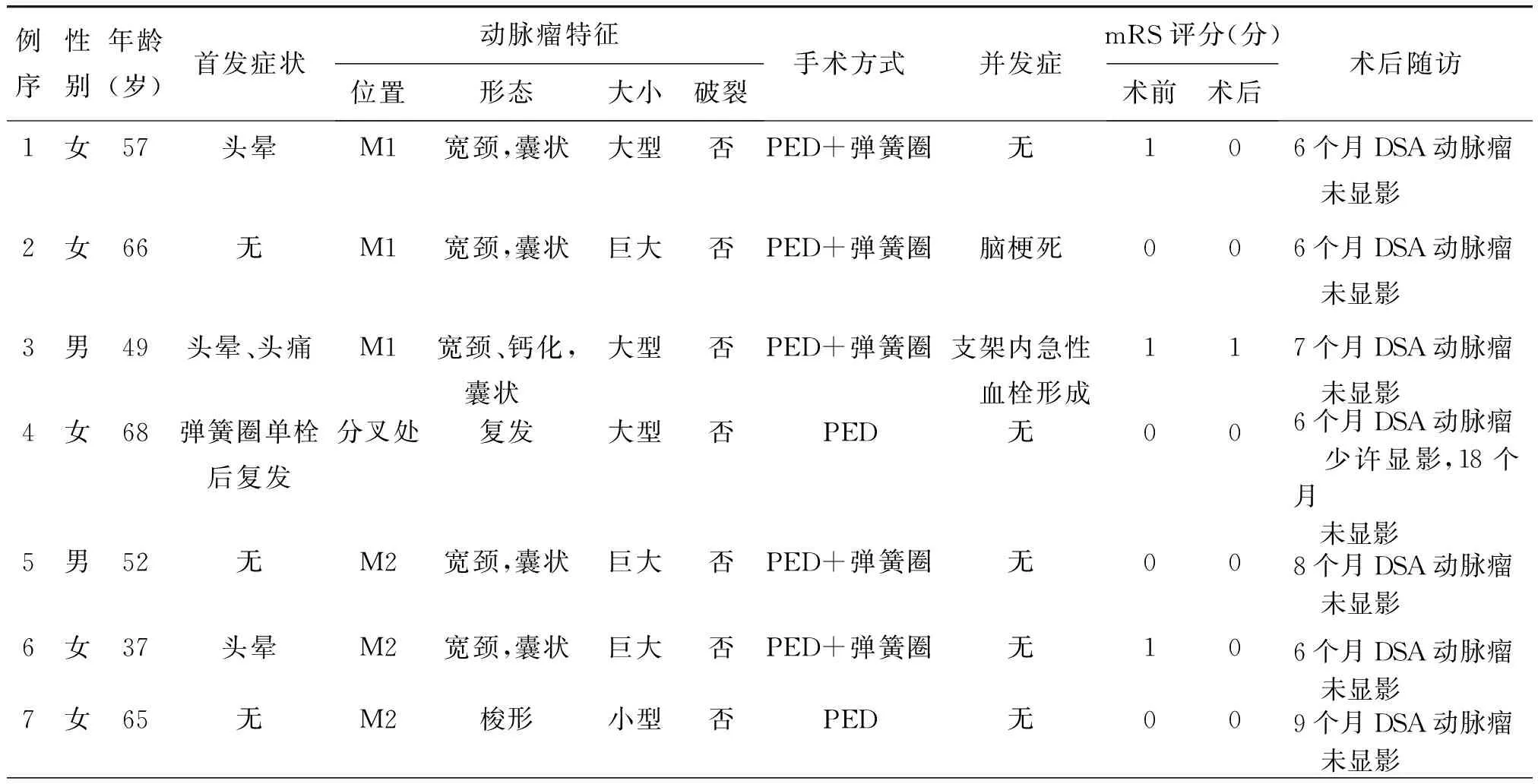
表1 应用PED血流导向装置治疗的7例大脑中动脉复杂动脉瘤患者的一般资料及随访结果
注:PED为Pipeline血流导向装置,mRS为改良Rankin量表
3 讨论
最初PED仅应用于颈内动脉大型或巨大型未破裂动脉瘤,近几年,PED应用于大脑中动脉瘤也有报道。Colby等[9]报道了PED治愈9个月婴儿大脑中动脉M1段假性动脉瘤,Durst等[10]报道了PED治愈M3~M4段梭形动脉瘤。对于大脑中动脉复杂动脉瘤,传统手术不一定能提供更好的治疗结果,且还存在治疗后复发的问题,故可以考虑使用血流导向装置[11]。
大脑中动脉瘤行PED治疗,其闭塞率<80%,低于颈内动脉瘤[11-12]。大脑中动脉瘤载瘤动脉较细、栓塞入路较迂曲,或载瘤动脉本身的解剖形态复杂,尤其载瘤动脉与主干血管夹角过小,或动脉瘤颈发出分支血管与主干血管呈锐角时,微导管可能无法顺利到位,可致手术失败[13]。对于该类情况,利用成袢技术,包括血管内成袢技术,而未破裂的巨大动脉瘤也可考虑瘤内成袢,或利用交换技术交换支架导管到位,可提高手术成功率。此外,动脉瘤的位置、既往支架治疗、是否联合弹簧圈等均可影响治疗效果。Kan等[14]研究表明,累及缺乏侧支代偿的分支血管,如大脑中动脉分叉部动脉瘤,PED治疗效果较差;对于复发动脉瘤,前次治疗常影响PED置入后的动脉瘤闭塞率,尤其既往支架置入。因既往支架置入除增加操作困难,还可影响PED的贴壁效果,甚至影响PED血流动力学效应,影响治疗效果;PED治疗动脉瘤不能即时闭塞,PED联合弹簧圈栓塞则可提高治愈率,尤其对于巨大动脉瘤。PED联合弹簧圈可使动脉瘤早期完全闭塞,提高完全闭塞率[15-17],并可降低再治疗率[11]。本组7例患者,5例PED联合弹簧圈治疗,术后随访6~18个月,动脉瘤均完全栓塞(Raymond栓塞分级Ⅰ级),完全栓塞率高于文献报道[11-12],考虑与纳入病例少,且7例中多为M1或M2段动脉瘤,仅1例为分叉处动脉瘤,同时7例中多使用联合弹簧圈栓塞有关。因此,对于大型或巨大型动脉瘤,预计PED释放后有移位风险,需放入弹簧圈提供支撑作用;动脉瘤形态不规则,预计动脉瘤破裂风险高,或既往动脉瘤破裂病史; PED置入后瘤内对比剂滞留不满,我们建议置入PED同时联合弹簧圈栓塞。
PED手术并发症主要有出血性、缺血性并发症及介入相关性损伤等。出血性并发症为动脉瘤破裂出血和迟发性脑实质内出血,PED治疗动脉瘤若不能即时完全闭塞,短期内则有破裂风险。PED置入后,血流动力学改变及炎性反应可增加破裂风险,其发生率为0.6%[18]。因此,PED治疗术后3 d内建议静脉滴注地塞米松10 mg/d,以避免或减轻炎性反应。置入PED的同时联合弹簧圈可提高动脉瘤闭塞率,降低破裂风险,但尚缺乏有效预测方法。本组7例中5例联合弹簧圈治疗,未发生动脉瘤破裂。迟发性脑实质内出血原因尚不明确,其发生率为2.4%[18],可能与围手术期及术后抗凝药物的使用及栓塞后出血转化有关,也可能与血流动力学改变后大脑中动脉血流速度增加有关[19]。大脑中动脉瘤载瘤动脉较小,M1段有较多穿支血管,而且远端也有较多分支,PED置入后,载瘤动脉狭窄、闭塞,支架内狭窄,甚至主干被阻塞以及覆盖、闭塞侧支血管,导致卒中和继发性神经功能缺损的风险增大[20]。有研究报道,PED治疗大脑中动脉的相关并发症为20.7%,分支血管闭塞为10.0%,出现症状患者约占5.0%[12]。Kallmes等[18]报道,PED治疗后缺血性卒中发生率为4.7%,随着动脉瘤大小的增加,卒中发生率也随之增加。本组7例患者中,术后即刻造影显示载瘤动脉均通畅;1例M1段动脉瘤患者术中发生急性血栓形成,1例M1段动脉瘤患者术后复查头部CT示同侧枕叶小灶性梗死,无神经功能缺损,考虑非M1段穿支供血区,可能与血管痉挛有关。对于术中急性血栓形成,可及时注射替罗非班,于术后给予低分子肝素4 100 U/12 h,持续1~3 d。但减少与PED治疗相关的血栓栓塞事件的长期风险比较困难[18],因此,围手术期及术后抗血小板聚集药物治疗必不可少。大脑中动脉瘤栓塞术后缺血性卒中风险率高,尤其M1段动脉瘤。根据我们的治疗经验,建议术前3~5 d给予阿司匹林肠溶片100 mg/d+硫酸氢氯吡格雷片75 mg/d,除出血外,术后3~6个月内口服阿司匹林+氯吡格雷,此后单独口服阿司匹林至少1年,甚至终身服用。
PED在大脑中动脉瘤中的应用仍存在争议,主要是闭塞率相对低,并且缺血并发症发生率高。Cagnazzo等[12]荟萃分析表明,PED治疗大脑中动脉瘤,其闭塞率为80.0%,总并发症发生率为20.0%。大脑中动脉瘤多位于分叉处,动脉瘤破裂多见,大多常规介入栓塞或夹闭能取得满意效果,对于分叉处复杂动脉瘤可考虑PED治疗,但与M1段动脉瘤相比,分叉处动脉瘤的栓塞效果较差[21],可能与分叉处血流特点有关。本组1例分叉处单纯弹簧圈栓塞后动脉瘤复发,动脉瘤偏向M2,PED置入后瘤内对比剂滞留满意,未再填入弹簧圈,术后6个月复查动脉瘤仍少许显影,术后18个月动脉瘤未显影,因此,对于分叉处动脉瘤行PED治疗时应谨慎评估。M1段分支血管多,对该段复杂动脉瘤行开颅手术治疗风险大,容易损伤穿支血管,部分复杂动脉瘤血管重建困难,应用PED治疗尽管也有较高的并发症发生率,但不失为一种可选择的方法。M2段动脉瘤行夹闭术常可取得满意效果,但对于部分复杂动脉瘤手术风险大、操作困难,尤其大型或巨大型动脉瘤、有重要分支血管发出、宽颈、梭形动脉瘤等,预计开颅缺乏足够的空间,难以满意暴露瘤颈,或单一动脉瘤夹难以完全夹闭而需多枚动脉瘤夹组合夹闭甚至需要血管重建,对于该类动脉瘤建议选择PED治疗。M3、M4及以远动脉瘤并不多见,约占大脑中动脉瘤的2%~6%,破裂者多合并颅内血肿,且再出血率高,预后较差[22-23]。对于破裂远端大脑中动脉瘤均不建议行PED治疗,位于该处的远端大脑中动脉瘤多为梭形,开颅手术往往需要联合血管重建[23]。M3、M4段以远动脉纤细,入路迂曲,血管内操作难度相对增加,我们建议术前DSA评估,对于血管内操作有足够通路的可考虑PED治疗,其他则主要考虑显微手术治疗。此外,对于急性出血动脉瘤并不建议使用PED治疗,尽管有研究报道血流导向装置在破裂动脉瘤中可取得满意效果,但尚需大样本数据及长期随访证实,因PED置入后动脉瘤不能即时闭塞、血流动力学改变、炎性反应、抗血小板聚集药物的使用均可致再出血[24]。对于既往支架治疗后复发的动脉瘤等也不建议使用PED治疗,因既往置入的支架可能影响PED血流动力学效应,从而影响PED的释放及展开,甚至导致设备锚定等。总之,对于大脑中动脉复杂动脉瘤经评估传统手术治疗不能提供更好的治疗结果时,应考虑使用PED。
综上所述,PED 治疗大脑中动脉复杂动脉瘤可行、有效,可作为传统手术的重要替代方法,但可能有较高缺血并发症的风险,尤其M1段动脉瘤。PED治疗获益和风险并存,应严格把握适应证,联合弹簧圈使用、个性化治疗对提高栓塞成功率、降低手术并发症等有重要意义。本研究存在一定局限性,尚需增加样本量,并经长期随访及多中心研究进一步验证。
