湿疹外洗方治疗湿热蕴肤型小儿湿疹临床观察
2019-04-16陈思羽马春艳
陈思羽,姚 婷,马春艳,赵 鋆
(上海中医药大学附属曙光医院儿科,上海 201203)
湿疹属中医学“湿疮”范畴,常反复发作,病程从数月至数年不等,是儿科临床上常见且难治的一种超敏反应性皮肤病。西医认为湿疹是一种皮肤炎症反应,由多种内外因素引起的,临床上急性期具有渗出倾向,皮损以丘疱疹为主,慢性期则浸润、肥厚,以苔藓样变为主。小儿湿疹的中医治法主要有内治法、外治法、针灸推拿法、中药灌肠法。其中中医外治法治疗湿疹有着悠久的历史和确切的疗效,同时也避开了小儿喂药困难这一弊端,使患儿和家长易于接受。湿疹外洗方是上海中医药大学附属曙光医院儿科临床使用多年的经验方,具有清热燥湿、抗炎止痒的功效。本研究将湿疹外洗方运用于治疗湿热蕴肤型小儿湿疹,通过皮损面积、皮损严重程度、瘙痒程度、中医证候评分几个方面去评价其疗效。
1 临床资料
1.1 诊断标准
1.1.1 湿疹诊断标准 诊断参照《临床皮肤病学》(第3版)的标准[1]。急性期皮疹为多数密集的粟粒大小丘疹、丘疱疹或小水泡,基底潮红。由于搔抓,丘疹、丘疱疹或水泡顶端搔破后呈明显点状渗出及小糜烂面,浆液不断渗出,病变中心往往较重,而逐渐向周围蔓延,外围又有散在丘疹、丘疱疹,故境界不清。可发生于体表任何部位,皮损多对称分布,常见于头面、耳后、四肢远端、手、足等露出部位及外阴、肛门等处。
1.1.2 湿热蕴肤证辨证标准 参照《实用中医儿科学》(2016)的诊断标准[2]。①皮疹特点为多形性,急性期以红斑、丘疹、水泡渗出为特点。②皮损多对称分布,且多发于颜面及四肢暴露部位。③瘙痒剧烈,反复发作。④舌淡红或红,苔薄白或黄,指纹紫红,脉滑或数。
1.2 纳入标准 ①符合小儿湿疹西医诊断标准[1]和湿热蕴肤证辨证标准[2]。②年龄为出生后28 d至12岁。③全身皮损受累面积小于体表面积的10%。将最大皮损列为靶皮损,靶皮损直径为1~10 cm。④法定监护人签署知情同意书。
1.3 排除标准 ①年龄>12岁;②严重湿疹患者或已使用强效糖皮质激素外用治疗者;③皮损局部合并细菌、病毒或真菌感染者;④同时患有脂溢性皮炎、淤积性皮炎、神经性皮炎、银屑病等其他皮肤疾病;⑤合并严重原发病,如严重心、肝、肾、消化及造血系统疾病,有精神疾病者;⑥对试验药物或其成分过敏者。
1.4 一般资料 70例研究对象均来源于2016年10月至2018年3月在上海中医药大学附属曙光医院儿科门诊就诊的湿热蕴肤型湿疹患儿,采用随机数字表法分为对照组和治疗组,每组35例。整个试验过程,共脱落病例为5例,脱落率为7.1%。治疗组试验期间因合并外用糖皮质激素药物而脱落2例,对照组不能坚持用药而脱落3例,共获得65例患儿的最终数据。治疗组男14例,女19例;年龄为1~96个月,平均年龄(16.39±24.92)个月;病程1~19 d,平均病程(8.03±4.82)d。对照组男18例,女14例;年龄为2~96个月,平均年龄(17.19±26.44)个月;病程2~20 d,平均病程(8.31±4.34)d。两组患儿的性别、年龄、病程比较,差异均无统计学意义(性别:χ2=1.942,P=0.163,年龄:Z=-0.874,P=0.382,病程:Z=-0.573,P=0.567),具有可比性。
2 方法
2.1 治疗方法
2.1.1 治疗组 取湿疹外洗方(苦参、苍术、地肤子、薏苡仁、白鲜皮各9 g)免煎颗粒剂1包,加入沸水300 mL,均匀冲开,放凉至37 ℃。根据患处部位擦洗或浸泡10~15 min;若湿疹见皮损糜烂或渗液,将医用纱布叠至2~4层,并浸透于药液中,捏至半干,湿敷于患处,每次敷5~10 min,每天2~3次,连续用药2周。用量:新生儿用1/4包,1~3岁用1/2包,3~6岁用2/3包,6~12岁用1包。
2.1.2 对照组 采用炉甘石洗剂。用时先摇匀,取适量涂于患处,局部外用,每日2~3次,连续用药2周。
2.2 观察指标及方法
2.2.1 皮损面积计算及评分标准 按照文献[3]方法计算皮损面积大小。用患者手掌为全身体表面积的1%估算,随后换算各个部位的面积并评分。0~7岁头颈、上肢、躯干、下肢占全身体表面积分别为20%、20%、30%、30%,8岁以上分别为10%、20%、30%、40%。无皮疹,计0分;皮损面积<10%,计1分;皮损面积为10%~19%,计2分;皮损面积为20%~49%,计3分;皮损面积为50%~69%,计4分;皮损面积为70%~89%,计5分;皮损面积为90%~100%,计6分。
2.2.2 湿疹面积和严重度指数(eczema area and severity index,EASI) 按照文献[3-4]方法评价皮损严重程度。分别对头颈、上肢、躯干、下肢4个部位的红斑(eryzhema,E)、水肿/丘疹(edama/papulation,I)、表皮脱落(excoriation,Ex)、苔藓化(lichenification,L)的严重程度进行评分。无皮损,仔细观察后也不能确定,计0分;轻度皮损,需仔细观察才能见到,计1分;中度皮损,可立即看到,计2分;重度皮损,非常明显,计3分。各种症状分值之间可计半级分,即0.5分。面积评分见上一条目。再将皮损严重程度评分及面积评分带入公式计算总评分。0~7岁:EASI总评分=头颈部(E+I+Ex+L)×面积×0.2+上肢(E+I+Ex+L)×面积×0.2+躯干(E+I+Ex+L)×面积×0.3+下肢(E+I+Ex+L)×面积×0.3。8岁及以上:EASI总评分=头颈部(E+I+Ex+L)×面积×0.1+上肢(E+I+Ex+L)×面积×0.2+躯干(E+I+Ex+L)×面积×0.3+下肢(E+I+Ex+L)×面积×0.4。
2.2.3 全身瘙痒严重程度评分 参照《中药新药临床研究指导原则》[5]制定全身瘙痒严重程度评分。瘙痒严重程度评分分3个等级:0分,正常,无瘙痒;1分,轻度,瘙痒轻微,偶尔搔抓,不影响睡眠;2分,中度,阵发性瘙痒,时轻时重,影响睡眠;3分,重度,剧烈瘙痒,搔抓严重,影响睡眠。
2.2.4 湿热蕴肤证分级量化评分 按照文献[5]制定湿热蕴肤证分级量化标准。
(1)主证 ①红斑:0分,无,正常;1分,轻度,淡红色;2分,中度,红色;3分,重度,深红色。②丘疹/丘疱疹/水疱:0分,无;1分,轻度,每平方厘米1~2个;2分,中度,每平方厘米3~5个;3分,重度,每平方厘米不少于6个。③糜烂:0分,无;1分,轻度,有少许糜烂;2分,中度,有较多糜烂;3分,重度,有很多糜烂。④渗出/结痂/鳞屑:0分,无;1分,轻度,少许;2分,中度,较多;3分,重度,很多。⑤浸润/肥厚:0分,无;1分,轻度,皮损表面有细小或粗大丘疹;2分,中度,轻度浸润、肥厚;3分,重度,重度浸润、肥厚。⑥全身皮损面积:0分,无;1分,轻度,0.5%~3%;2分,中度,3.5%~6%;3分,重度,6.5%~10%。
(2)兼证 ①身热:0分,正常,诊前24 h最高,腋温≤37.2 ℃;1分,轻度,诊前24 h最高腋温37.3~37.9 ℃;2分,中度,诊前24 h最高腋温38~38.5 ℃;3分,重度,诊前24 h最高腋温>38.5 ℃。②心烦:0分,无;1分,轻度,偶尔哭闹;2分,中度,时有无故哭闹;3分,重度,昼夜烦躁哭闹。③口渴:0分,无;1分,轻度,口微渴;2分,中度,口渴;3分,重度,口渴喜饮。④大便干:0分,无;1分,轻度,大便头干;2分,中度,大便干,条状;3分,大便干如球状,数日1次。⑤尿短赤:0分,无;1分,轻度,尿色偏黄;2分,中度,尿量或次数减少,色黄;3分,重度,尿量或次数明显减少,色深黄。
2.3 疗效判定标准 按照文献[5]制定疗效判定标准。
2.3.1 基于EASI的疗效判定标准 治愈:EASI减少率≥90%;显效:60%≤EASI减少率<90%;有效:30%≤EASI减少率<60%;无效:EASI减少率<30%,皮损消退不明显,未减轻或恶化。
2.3.2 基于瘙痒评分的疗效判定标准 治愈:完全不痒;显效:瘙痒评分等级降低2级,但不为0;有效:瘙痒评分等级降低1级,但不为0;无效:瘙痒评分等级未下降或加重。
2.3.3 湿热蕴肤证疗效判定标准 治愈:主症和兼症消失或基本消失,证候积分减少率≥95%;显效:主症和兼症明显改善,70%≤证候积分减少率<95%;有效:主症和兼症均有好转,30%≤证候积分减少率<70%;无效:主症和兼症均无明显改善,甚或加重,证候积分减少率<30%。
2.3.4 安全性评价指标 患儿用药2周后前来复诊时,需要询问并记录可能出现的不良反应及其严重程度,主要有以下几项:是否有湿疹加重、是否有药物过敏。嘱家长记录患儿用药后的生命体征,包括体温、静息心率、呼吸、精神状态。若患儿出现不良反应时,应详细记录不良反应情况和持续时间、与药物的相关性(无关、可能无关、可能相关、相关)、采取的措施及转归等。
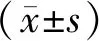
3 结果
3.1 两组基于EASI的疗效比较 两组基于EASI的疗效比较,差异有统计学意义(P<0.05),结合平均秩次可以认为湿疹外洗方的临床疗效优于炉甘石洗剂。见表1。
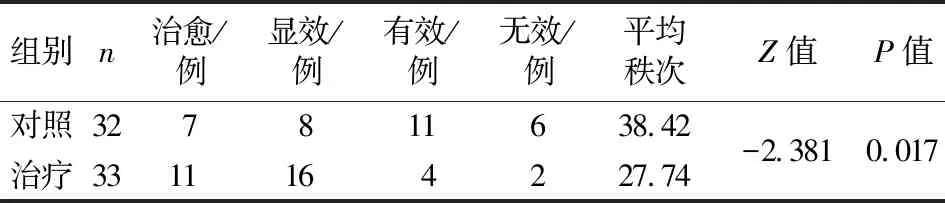
表1 两组基于EASI的疗效比较
3.2 两组治疗前后皮损面积比较 两组治疗前皮损面积比较,差异无统计学意义(P>0.05);两组治疗后皮损面积均较治疗前明显降低,差异有统计学意义(P<0.05)。两组治疗前后皮损面积差值比较,差异有统计学意义(P<0.05)。结果提示治疗组较对照组能更好地缩小湿疹皮损面积。见表2。
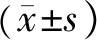
表2 两组治疗前后皮损面积比较
注:与治疗前比较,*P<0.05;与对照组比较,#P<0.05
3.3 两组湿热蕴肤证疗效比较 两组湿热蕴肤证疗效比较,差异有统计学差异(P<0.05),结合平均秩次可以认为湿疹外洗方对湿热蕴肤证的疗效优于炉甘石洗剂。见表3。
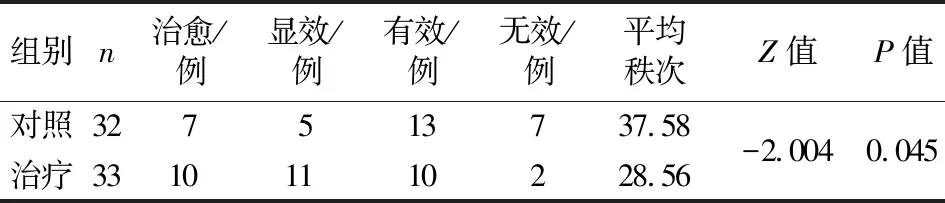
表3 两组湿热蕴肤证疗效比较
3.4 两组治疗前后湿热蕴肤证积分比较 两组治疗前湿热蕴肤证积分比较,差异无统计学意义(P>0.05);两组治疗后湿热蕴肤证积分均较治疗前明显降低,差异有统计学意义(P<0.05)。两组治疗前后湿热蕴肤证积分差值比较,差异具有统计学意义(P<0.05)。结果提示湿疹外洗方能更好地改善湿热蕴肤证。见表4。
表4 两组治疗前后湿热蕴肤证积分比较
注:与治疗前比较,*P<0.05;与对照组比较,#P<0.05
3.5 两组基于瘙痒评分的疗效比较 两组基于瘙痒评分的疗效比较,差异无统计学差异(P>0.05),提示两组在改善瘙痒方面无明显差异。见表5。
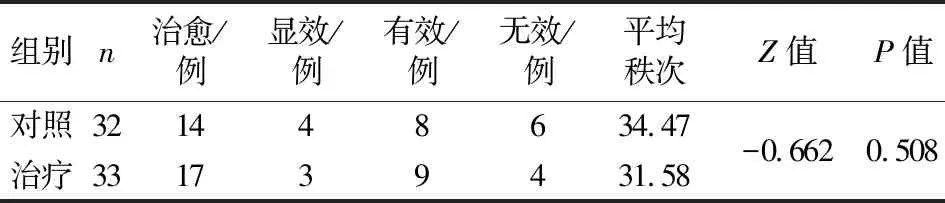
表5 两组基于瘙痒评分的疗效比较
3.6 安全性评价 两组患儿治疗中及治疗后均未发生不良事件,说明中药外用治疗婴幼儿湿疹短期疗程内是安全的。
4 讨论
中医学认为小儿湿疹病机主要有三:一为先天禀赋不足,脾失健运,湿热内生,复感风湿热邪,郁于肌理而发病。《诸病源候论》记载:“小儿五脏有热,重发皮肤,外为风湿所袭,湿热相搏身体。”二为后天饮食失节,过食辛辣刺激之品和荤腥发物,伤及脾胃,脾失健运,致湿热内蕴而发本病。三为其母孕期过食肥甘厚腻之品,又加之有七情不调,不知自节,以致湿热内蕴,遗热胎儿,导致本病的发生。《外科正宗》云:“奶癣,因儿在胎中,母食五辛,父餐炙煿,遗热于儿,生后头面遍身发为奶癣,流滋成片,睡卧不安,瘙痒不绝。”
根据临床观察,小儿湿疹以湿热蕴肤型多发,皮疹泛发头面部及躯干,四肢多以屈侧为主,证见红斑、丘疹、水疱或有糜烂、结痂,瘙痒剧烈难以忍受。患儿常兼口苦黏腻,多饮,小便短赤,大便干结,舌尖红,苔黄腻,脉濡滑或滑数。因此治疗湿热蕴肤型湿疹以祛风、利湿、清热、止痒为主要治则。上海中医药大学曙光医院儿科门诊有效经验方——湿疹外洗方,以清热利湿、抗炎止痒为要,兼以健脾利湿功效,内外风兼祛。该方重视整体平衡,通过将外用药物经肌肤毛窍渗入病灶,达到治疗功效。方中苦参性苦寒,具有清热燥湿、止痒功效,为君药。地肤子、白鲜皮共为臣药,地肤子善能祛风止痒,用于湿疹、风疹、皮肤瘙痒;白鲜皮功善清热燥湿、解毒、祛风止痒,为治皮肤湿疹、湿疮所常用。苍术、薏苡仁共为佐药,苍术辛苦性温燥散,入脾胃经,内可化湿浊之郁,外能散风湿之邪,故有燥湿健脾、祛风湿和发表之功;薏苡仁甘淡微寒,甘淡利湿,微寒清热,亦可健脾,为清补之品。薏苡仁与苍术配伍,强化健脾利湿功效,地肤子与白鲜皮相须为用,相辅相成,增强祛风止痒之效。现代研究表明,苦参含有苦参碱、氧化苦参碱等22种生物碱,有抗过敏作用,对炎症反应有明显的抑制作用。地肤子中含有三萜皂苷、维生素A等成分,对多种皮肤真菌有不同程度的抑制作用,可明显降低毛细血管通透性、抑制炎症渗出,抑制迟发型超敏反应[6]。
本研究显示,湿疹外洗方与炉甘石洗剂均可以改善湿热蕴肤型小儿湿疹的临床症状,但基于EASI的疗效治疗组优于对照组(P<0.05)。湿疹外洗方在改善瘙痒程度方面与炉甘石洗剂相近(P>0.05),但在减少皮损面积、改善中医证候方面明显优于炉甘石洗剂(P<0.05)。结果提示,湿疹外洗方可以较好地缩小湿疹皮损面积,改善湿热蕴肤证候和瘙痒程度,具有显著的临床疗效。
