后外侧结构重建对后外侧入路全髋关节置换术后早期脱位的影响
2019-04-10龚保军窦强兵李行星袁先发凤晓翔
龚保军 窦强兵 李行星 袁先发 凤晓翔
全髋关节置换术(total hip arthroplasty,THA)是治疗各种髋部疾痛及髋部损伤的有效手段。后外侧入路因其操作简单、组织分离较少、解剖层次清晰、对外展肌损伤轻、易于显露髋臼和股骨近端结构[1,2],几乎适用于所有初次THA及髋关节翻修手术,目前仍然是THA术中最为常用的手术入路。然而临床统计资料显示,较其他手术入路,后外侧入路术后有较高的关节脱位率[3],这可能与此入路需切外旋肌群和后关节囊有关。为了减少脱位的发生,临床医生进行了多种尝试,其中术中对后方结构的仔细修复,重建外侧结构,能明显降低术后关节脱位的发生率[4],越来越受到临床医生的关注。
通过对2015年1月至2018年1月于我院骨科采用后外侧入路进行THA的病人进行回顾性分析,观察后外侧结构重建在预防早期脱位方面的效果。
资料与方法
一、纳入与排除标准
纳入标准:①新鲜股骨颈骨折;②髋关节骨性关节炎;③股骨头坏死;④发育性髋关节发育不良(de⁃velopmental dysplasia of the hip,DDH)(Crowe Ⅰ⁃Ⅲ型);⑤单侧初次THA;⑥基础情况良好;⑦对治疗及手术方案知情同意;⑧随访时间≥3个月,且资料完整。
排除标准:①陈旧性股骨颈骨折;②新鲜股骨颈骨折同时伴有大转子骨折;③严重DDH(CroweⅣ型);④伴有神经肌肉系统疾病;⑤术后X线片髋臼假体外展角小于35°或大于60°及前倾角小于10°或大于30°者(即人工假体安放不良者)。
二、一般资料
共120例纳入本研究,其中60例于THA术中保留后方关节囊并进行后外侧结构的仔细修补重建,设为观察组;选取同时期符合纳入与排除标准的60例THA术中切除后侧关节囊未作后外侧结构修补重建的病人,设为对照组。观察组与对照组病人术前一般资料比较,差异均无统计学意义(P均>0.05),具有可比性,见表1。
三、手术方法
本研究观察组所有病人均采用全麻或腰硬联合麻醉,麻醉平稳后病人标准侧卧位,骨盆体位固定架固定。标准后外侧入路切口,长约8~12 cm,分开臀大肌,拉开臀中肌及臀小肌,分离并切断梨状肌的腱性部分及其他外旋肌的止点,尽量保留外旋肌的腱性部分,同时沿转子窝前方,约髋臼1点钟位置,紧贴转子间嵴到小转子近侧切开关节囊,再沿髋臼横韧带延长至髋臼切迹前方,约髋臼5点钟位置,使关节囊形成一舌形瓣,外旋肌群与关节囊之间不作分层处理,使之成为一个整体。关节假体置入后,在大转子尖1.5 cm下分别钻2个直径为2 mm的孔,两孔间距为1.5 cm,距离大转子后缘1.5 cm(图1 a),用强生0号可吸收缝线或贝朗0号可吸收关腹线平行褥式缝合外旋肌群和关节囊(图1 b),1针固定于2个钻孔处,使缝线穿过两孔,1针缝合于臀中肌大转子腱性附着处及大转子近端钻孔处(图1 c),然后再行适当的软组织修复缝合,共4、5针(图1 d),将后外侧结构重建于股骨大转子后缘。对照组对关节囊及外旋肌群不做任何处理,直接缝合髂胫束。
四、术后康复锻炼
术后病人平卧位,保持患肢轻度外展外旋位,麻醉清醒后即行踝关节及膝关节的屈伸活动,指导病人家属按摩双下肢。术后24 h内拔出引流管,48 h内复查X线片,如无异常且病人自身情况无明显不适,一般于术后1~7 d病人在双拐或助行器辅助下行走。卧床期间禁止侧卧,禁止深蹲,禁止行髋关节极度内旋、外展、外旋及内收动作,防止病人髋关节发生脱位。
五、观察指标及随访

表1 两组一般资料对比
收集两组的手术时间、术腔引流量等手术相关指标。病人术后1、3、6、12个月来科室随访,之后每年随访1次,不便来科室者电话回访,如有不适立即就诊。将随访过程中发现的脱位病人的详细资料记录下来,比较两组的脱位情况,同时记录随访过程中发生的其他不良事件。根据Gromov等[4]的报道,本研究把置换术后3个月内发生的脱位定义为早期脱位。采用髋关节Harris评分标准评定术后髋关节功能。
六、统计学方法
采用SPSS 25.0软件(IBM公司,美国)进行统计学分析。计量资料采用均数±标准差()表示,计数资料用百分率表示,两组间病人年龄、手术时间、术腔引流量、Harris评分的比较采用独立样本t检验,两组间病人性别、病种、早期脱位率采用卡方检验,P<0.05为差异有统计学意义。
结 果
观察组的手术时间为(51.6±9.5)min,对照组为(45.1±7.5)min,对照组的手术时间短于观察组,差异有统计学意义(t=2.008,P=0.036)。观察组的术腔引流量为(129.6±11.9)ml,对照组为(136.8±12.4)ml,差异无统计学意义(t=1.187,P=0.269)。
观察组术后3个月内未发生早期脱位;对照组4例发生早期脱位(6.67%,4/60),1例术后1个半月时上卫生间因过度屈曲患髋出现脱位,1例术后2周家属协助翻身不当出现脱位,系患髋屈曲内收内旋所致,1例在术后5周过高门槛时不慎脱位,1例术后第16天扶助行器行走致同侧踝关节扭伤伴髋关节假体脱位。以上病人均及时来我科就诊,行X线片检查证实假体位置良好,无松动,均手法复位成功(图2),适当卧床休息,患髋制动,之后未再出现脱位。
观察组术后Harris评分为(86.1±5.0)分,对照组为(85.9±5.5)分,差异无统计学意义(t=1.416,P=0.092)。
随访过程中观察组出现1例髋臼假体松动,行翻修后治愈。对照组出现1例假体周围感染,行翻修手术治疗,暂无感染复发。
讨 论
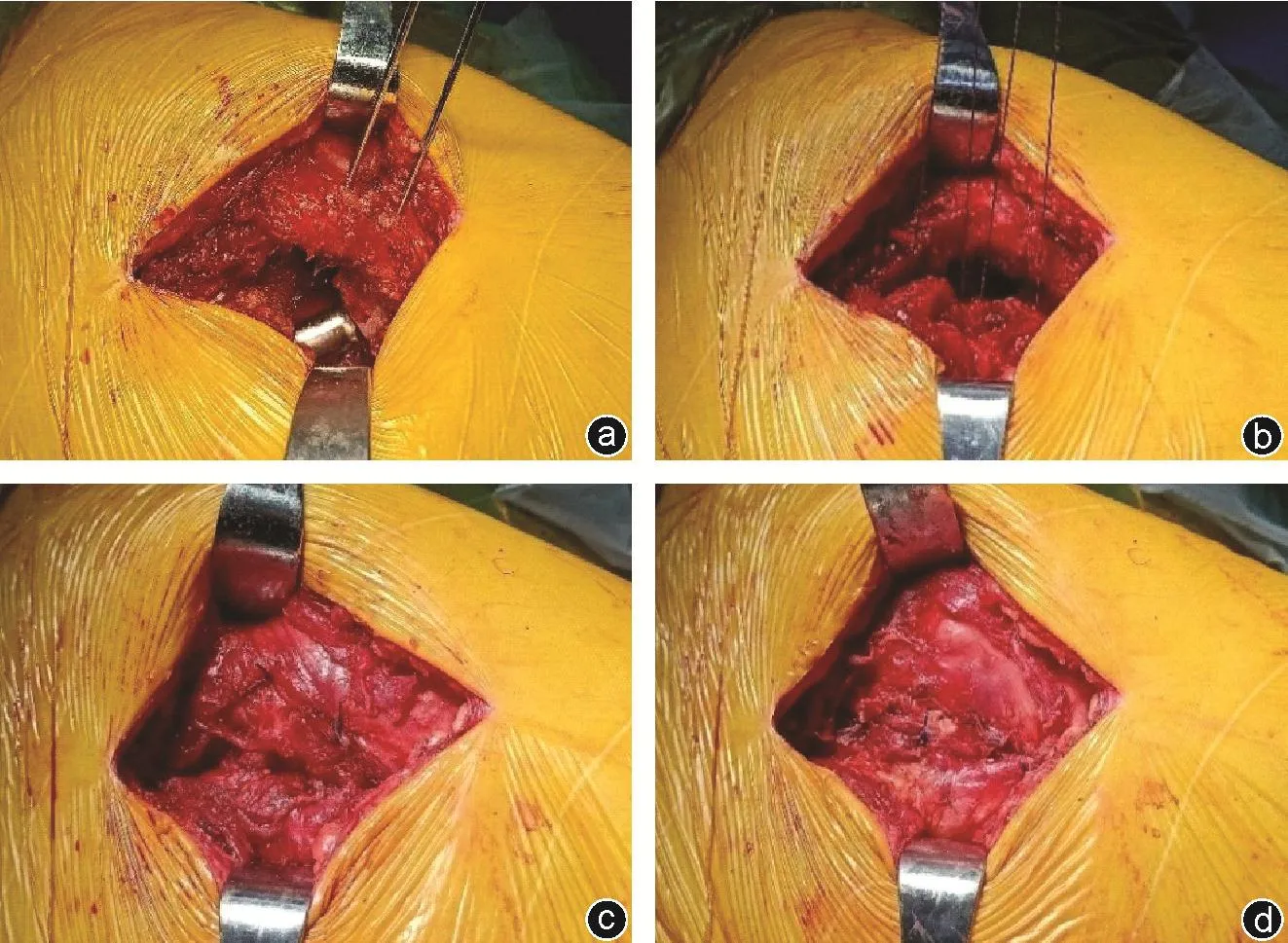
图1 观察组术中图片,病人,男,65岁,因右侧股骨颈骨折入院,行THA a:在大转子处钻孔;b:褥式缝合外旋肌群和关节囊;c:固定外旋肌群和关节囊;d:适当的软组织修复缝合

图2 病人,男,68岁,因左侧股骨颈骨折入院,行左侧THA a:左侧THA术后X线片;b:术后2周左侧髋关节脱位(术后2周家属协助翻身不当出现脱位,系患髋屈曲内收内旋所致);c:手法复位后X线片示假体位置良好
手术因素及病人自身因素是引起THA术后脱位的主要因素。就手术因素而言,现代假体设计逐渐合理完善,手术安装技术逐渐规范成熟,所以术中髋关节周围软组织平衡问题成为临床医生关注的热点[5,6]。目前后外侧入路仍是初次THA最常用的入路[5⁃7],此入路损伤了外旋肌群和后方关节囊,破坏了髋关节后方的稳定性,是引起THA术后脱位的可能因素[8,9],理论上说术中重建后外侧结构可以减少术后脱位的发生概率,因此为了更牢固地重建后外侧结构,观察组保留关节囊,并形成一基底在髋臼侧的舌状瓣,外旋短肌与关节囊壁之间不作分离处理,保留梨状肌腱性部分及其他外旋肌群的腱性部分,假体置入后,外旋肌群及关节囊作为一个整体缝合于外旋肌群的解剖位置。
目前临床上对后外侧结构重建的方法主要有以下两种[10,11]:①直接缝合,即将关节囊及外旋肌群缝合于大转子及臀中肌肌腱止点处,采用仅修复软组织技术,以达到降低后外侧入路术后髋关节脱位率的效果;②大转子打孔行穿骨缝合锚定修复技术,在大转子后外侧缘打孔,将外旋肌群及关节囊缝合在大转子上,起到加强固定的作用。本研究观察组采用大转子打孔行穿骨缝合锚定修复技术。后外侧结构重建技术观点不一,有主张将外旋肌群及后关节囊进行分层暴露,分层缝合,也有主张将外旋肌群及后关节囊作为一个整体一层缝合[12]。本研究观察组采用了一层缝合,分析认为一层缝合可增加组织袖厚度,增强组织袖对缝线牵拉的耐受力,同时外旋肌群保留的腱性部分及平行褥式缝合也可增强对缝线牵拉的耐受力,因此可以保证置换术后早期后外侧结构重建的牢固性,起到预防术后早期脱位的作用。张鹏等[1]通过对THA术中后外侧结构重建前后的生物力学测量,证实重建后外侧结构可增加术后关节即刻稳定性,预防早期脱位发生。Sioen等[13]曾对新鲜尸体进行后外侧入路THA处理,比较无修复、软组织修复及骨性修复对髋关节稳定性的影响,结论是骨性修复明显增加了术后关节即刻的稳定性,但存在大转子撕脱骨折的风险。观察组用2 cm克氏针打孔,适当增加两孔间距及距离大转子后缘的距离,增加大转子对牵拉的耐受力,同时将部分外旋肌群缝合于臀中肌肌腱止点位置,分担部分牵引力,术中活动髋关节,检查髋关节即刻稳定性,未见明显撕脱骨折发生。
本研究认为在假体正确安放的情况下,初次后外侧入路THA过程中,重建后外侧结构较不行后外侧结构重建病人的早期脱位率更低,因此重建后外侧结构对预防THA术后早期脱位有一定意义。同时本研究发现术中进行后外侧结构重建所需的手术时间明显长于未重建者,两组术后24 h内术腔引流量及术后Harris评分无明显差异,两组术后Harris评分均大于80分。但本研究尚有不足之处,病例尚少,随访时间短,有待于进一步研究。
