分娩前后巨大儿对母婴的影响研究
2019-03-18李小庆徐相蓉王海俊任正洪
李小庆 徐相蓉 王海俊 任正洪
出生体重大于等于4 000克的新生儿,被称为巨大儿(fetal macrosomia)。随着生活条件的改善,巨大儿发生比例在不断增加[1-3]。巨大儿对母亲和婴儿都有许多不良影响,包括母亲产程延长、产程停滞、软产道裂伤、子宫破裂,以及产后出血、产褥感染等并发症增加,以及新生儿发生肩难产、锁骨骨折、颅内出血、新生儿窒息甚至死亡,故应予以重视[4-10]。国内对巨大儿的影响的研究,多为定性比较,样本量也不够大。本研究拟根据北京市通州区妇幼保健院2013—2017年的分娩记录,定性定量地分析巨大儿对其母亲和新生儿本身的影响,探讨预防措施,切实提高生殖健康水平,提高人口素质。
对象与方法
一、对象
本研究采用基于医院电子信息系统的回顾性队列研究方法,对北京市通州区妇幼保健院2013年1月至2017年12月期间分娩的孕妇信息进行分析。利用院内的分娩电子系统共收集76 045例孕妇的分娩情况,其中活产75 894个,死胎死产151个,死胎死产者只有一个出生体重大于4 000克。排除记录出生体重低于1 000克或高于6 000克的异常数据,最终纳入分析75 874例活产,其中男婴39 570(52.2%)名,女婴36 299(47.8%)名,5名性别不明。
二、方法
1.概念定义:
(1)巨大儿和出生低体重儿。依据妇产科的定义,出生体重大于4 000克的新生儿属于巨大儿(fetal macrosomia)。出生体重不足2 500克的为低出生体重儿(low-birth-weight infant),其余的则为正常出生体重儿。
(2)孕周分类。早产指妊娠满28周至不足37周间分娩,正常产指妊娠满37周至不满42足周期间分娩,过期产则是指怀孕周数在42周及以上的分娩。
(3)分娩方式。分为自然产,剖宫产和助产,其中助产包括产钳、胎吸、臀牵引和臀助产。
(4)产后出血。由于历史的原因和产科实践的需要,本研究中产后出血是指分娩后2 h内出血量达到或者超过500 ml者。
(5)产后窒息的判定。根据产后1 min、5 min和10 min时的Apgar评分判定产后相应时间婴儿窒息的发生。Apgar评分7分以上的认定没发生窒息,4~7分的认定发生了轻度窒息,3分及以下的认定发生了重度窒息。
2. 统计学处理:应用SPSS 21.0软件进行统计分析。用均数结合标准差来描述计量变量。对于计数资料,采用频数和比例描述,差别比较采用卡方检验和分层分析方法,采用logistic回归方法定量评估巨大儿作用的大小,采用OR结合其95%CI描述。
结 果
一、巨大儿的发生
分析的这些婴儿中,有5 952名出生体重大于4 000克,巨大儿的发生比例为7.8%(5 952/75 874),其中男婴巨大儿3 758(9.5%,3 758/39 570)名,女婴巨大儿2 194(6.0%,2 194/36 299)名,男婴中巨大儿的比例高于女婴中巨大儿的比例,差异有统计学意义。
二、巨大儿与孕周的关系
巨大儿的平均孕周数为(40.0±1.2)周,比正常出生体重儿的(39.4±1.4)周和出生低体重儿的(35.4±2.8)周要长(P<0.001)。巨大儿过期产的情况见表1,与正常出生体重儿和低出生体重儿相比,巨大儿过期产比例较高,差异有统计学意义。
与正常出生体重儿相比,巨大儿过期产的风险增加近80%(OR=1.77,95%CI:1.60~1.97);即使扣除婴儿性别的影响,巨大儿过期产的风险仍比正常儿高80%多(OR=1.83,95%CI:1.64~2.03)。
三、巨大儿与分娩方式的关系
不同出生体重儿的分娩方式不同,与正常出生体重儿和低出生体重儿相比,巨大儿剖宫产的比例高,差异有统计学意义。见表2。
与正常出生体重儿相比,巨大儿剖宫产的风险增加137%(OR=2.37,95%CI:2.24~2.50);扣除婴儿性别的影响,巨大儿剖宫产的风险仍比正常儿高135%多(OR=2.35,95%CI:2.23~2.48)。
四、巨大儿对母亲的影响
表3显示了不同分娩方式下,不同出生体重儿母亲生产时会阴侧切的情况。剖宫产不需要侧切,自然产、助产和三种生产方式合计时,不同出生体重儿母亲侧切比例比较,差异具有统计学意义。尽管三种生产方式合起来,巨大儿母亲侧切比例低于正常出生体重儿,但自然产时巨大儿母亲侧切比例高于正常出生体重儿,助产时侧切比例则几乎与正常出生体重儿持平。
与正常出生体重儿相比,不考虑分娩方式的影响时,巨大儿母亲会阴侧切风险似乎降低了30%(OR=0.70,95%CI:0.64~0.76);但扣除分娩方式的影响,巨大儿母亲会阴侧切风险却增加了20%(OR=1.20,95%CI:1.09~1.32)。
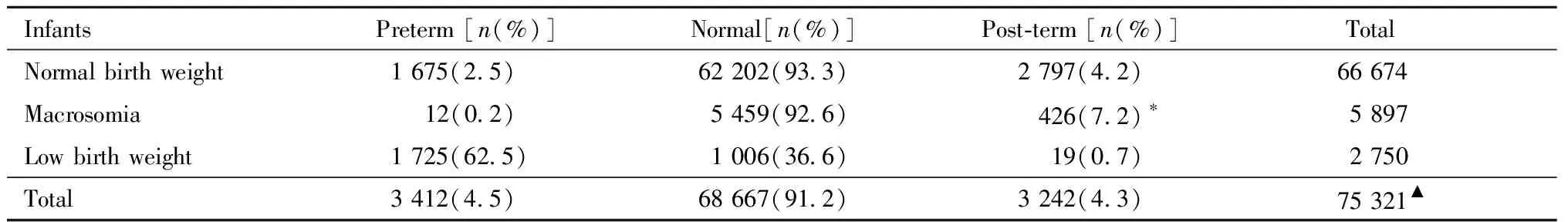
表1 不同出生体重儿分娩时孕周分类
Note:Compared withnormal birth weight group and low birth weight group,*P<0.05;▲there are 553 cases with missing data on gestational weeks

表2 不同出生体重儿的分娩方式
Note:Compared with normal birth weight group and low birth weight group,*P<0.05
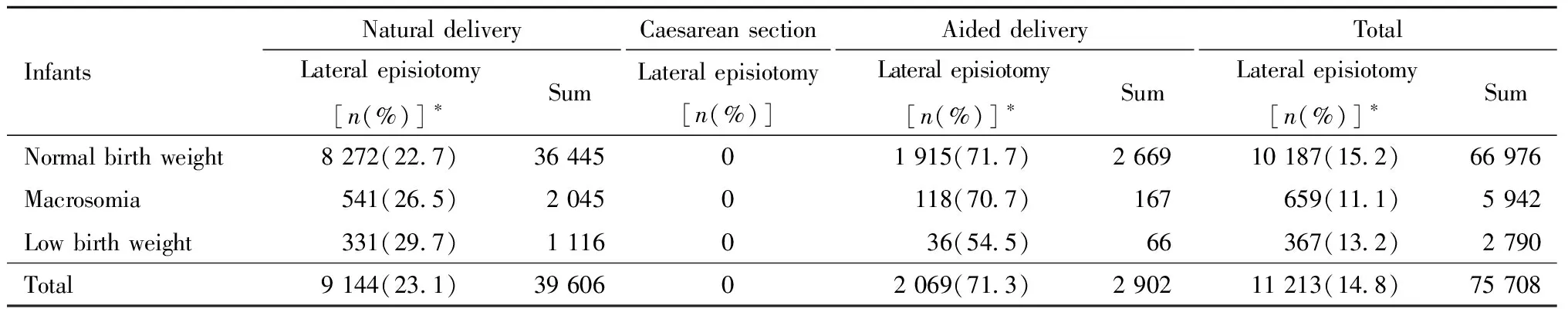
表3 不同分娩方式的不同出生体重儿母亲会阴侧切情况
Note:Compared among different birth weight groups by delivery modes,*P<0.05
在不同分娩方式下,不同出生体重儿母亲生产时会阴产伤的情况见表4。剖宫产妇助产时,不同出生体重儿母亲会阴产伤比例差异无统计学意义;自然产时,巨大儿母亲会阴产伤比例比正常出生体重儿母亲的略低,不同出生体重儿母亲会阴产伤比例差异具有统计学意义。总的来说,巨大儿母亲会阴产伤比例比正常出生体重儿母亲的低近15%。
与正常出生体重儿相比,不考虑分娩方式影响时,巨大儿母亲会阴产伤风险降低50%(OR=0.50,95%CI:0.47~0.53);但扣除分娩方式的影响,巨大儿母亲会阴产伤风险却没降低(OR=0.91,95%CI:0.83~1.00,P=0.055)。
不同出生体重儿母亲产后2 h出血的情况见表5。不同分娩方式时,不同出生体重儿母亲产后2 h出血比例差异均具有统计学意义,巨大儿母亲产后2 h出血比例均不同程度高于正常出生体重儿。
自然产时巨大儿母亲产后2 h出血比例是正常出生体重母亲的2倍多,助产时则是其近3倍。与正常出生体重儿相比,不考虑分娩方式的影响时,巨大儿母亲产后2 h出血风险增加超过80%(OR=1.87,95%CI:1.67~2.09);但扣除分娩方式的影响,巨大儿母亲产后2 h出血风险只增加了25%多(OR=1.26,95%CI:1.45~1.52)。
五、巨大儿新生儿窒息的发生
不同分娩方式的不同出生体重儿产后1 min发生窒息的情况见表6。不同分娩方式时,巨大儿产后1 min窒息比例几乎与正常出生体重儿持平,但不同出生体重儿产后1 min发生窒息比例差异都具有统计学意义。
与正常出生体重儿相比,三种生产方式合起来,巨大儿产后1 min窒息风险没增加(OR=1.40,95%CI:0.93~2.13,P=0.11);扣除婴儿性别、孕周和分娩方式的影响后,仍没发现巨大儿产后1 min窒息风险有增加(OR=1.43,95%CI:0.94~2.17,P=0.10)。

表4 不同分娩方式的不同出生体重儿母亲会阴产伤情况[n(%)]
Note:Compared among different birth weight groups by delivery modes,*P<0.05

表5 不同分娩方式不同出生体重儿母亲的产后出血情况[n(%)]
Note:Compared among different birth weight groups by delivery modes,*P<0.05

表6 不同分娩方式的不同出生体重儿产后1 min的窒息情况Table 6 Neonatal asphyxia in 1 min after birth of different birth weight infants in different delivery modes
Note:Compared among different birth weight groups by delivery modes,*P<0.05
表7显示不同分娩方式的不同出生体重儿产后5 min发生窒息的情况。不同分娩方式时,不同出生体重儿产后5 min发生窒息比例差异都具有统计学意义,但巨大儿产后5 min窒息比例几乎与正常出生体重儿相同。与正常出生体重儿相比,三种生产方式合起来,巨大儿产后5 min窒息风险未增加(OR=0.78,95%CI:0.28~2.14,P=0.78);扣除婴儿性别、孕周和分娩方式的影响后,仍未发现巨大儿产后5 min窒息风险有增加(OR=0.82,95%CI:0.30~2.28,P=0.71)。
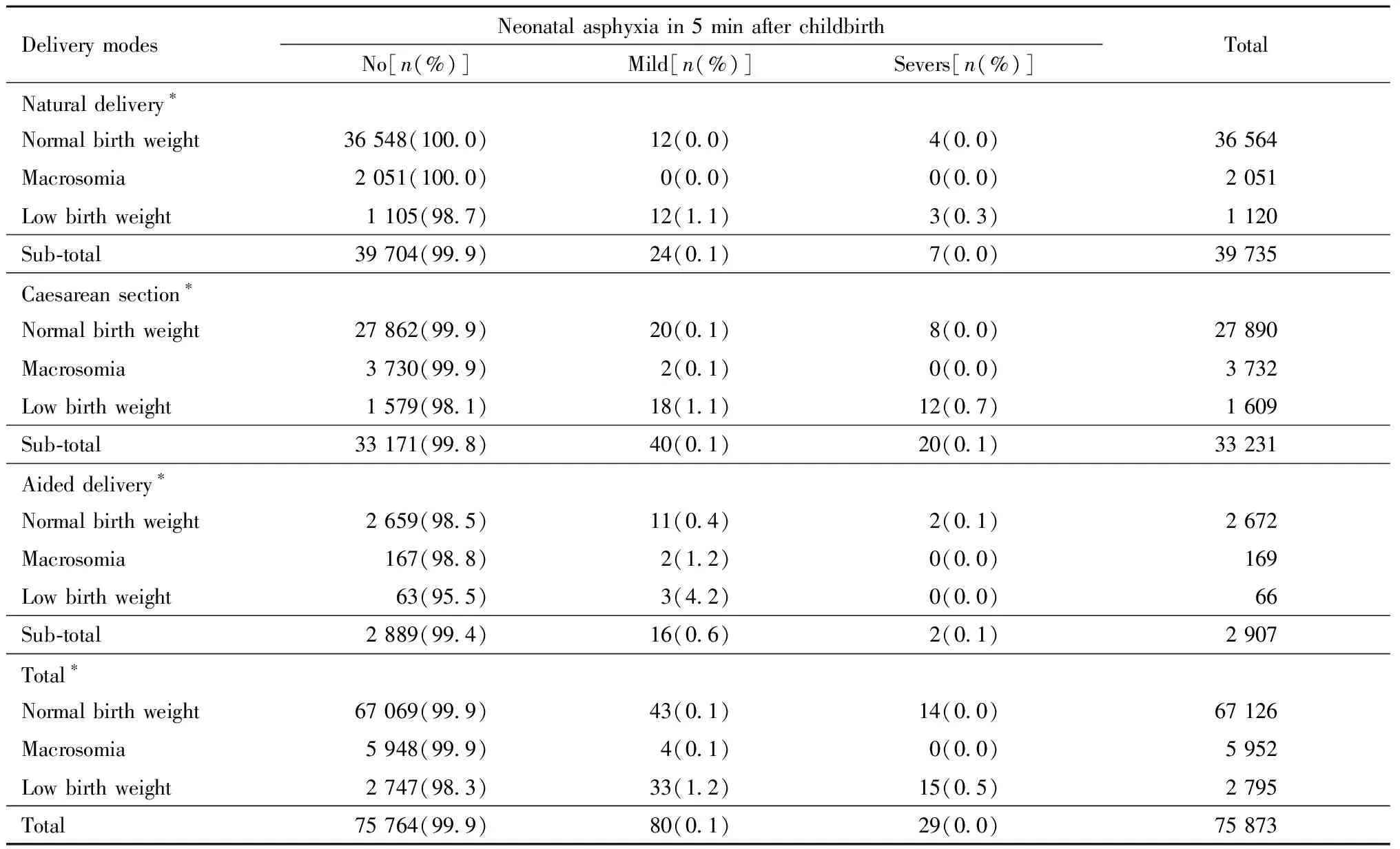
表7 不同分娩方式不同出生体重儿产后5 min的窒息情况Table 7 Neonatal asphyxia in 5 min after birth of different birth weight infants in different delivery modes
Note :Compared among different birth weight groups by delivery modes,*P<0.05
表8显示不同分娩方式不同出生体重儿产后10 min发生窒息的情况。除助产时不同出生体重儿产后10 min窒息发生比例差异无统计学意义外,自然产、剖宫产以及三种分娩方式合起来,不同出生体重儿产后10 min发生窒息比例差异都具有统计学意义,但巨大儿产后10 min窒息比例几乎与正常出生体重儿的相同。与正常出生体重儿相比,无论是三种分娩方式合起来,还是扣除婴儿性别、孕周和分娩方式的影响后,都没发现巨大儿产后10 min窒息风险有增加。
讨 论
本研究显示,巨大儿发生比例为7.8%,与文献报道[2, 4, 6]相比,发生比例中等偏高;巨大儿中,男婴多于女婴,这与相关研究发现相同[6, 8, 11];巨大儿过期产比例高,过期产风险有所增高,与先前报道相同[6, 11]。但过期产是原因还是结果,似乎至今仍不清楚。怀孕时间长,很可能导致巨大儿;巨大儿能否导致分娩发动困难,尚需进一步研究。
本研究数据显示,巨大儿剖宫产比例高,其剖宫产风险比正常出生体重儿高135%。巨大儿母亲会阴侧切和产伤比例均低于正常出生体重儿母亲,其会阴侧切和产伤风险似乎分别降低了30%多和50%多,但扣除分娩方式影响后,其母亲会阴侧切和产伤风险并没降低,会阴侧切风险还增加了近20%。前些年,中国实行生育控制政策,巨大儿较多采用剖宫产,国外研究也发现巨大儿剖宫产风险高[8, 11]。可能是较多采取剖宫产,母亲会阴侧切和产伤比例有所下降,这是不管分娩方式时巨大儿母亲会阴侧切和产伤比例较低的原因。但巨大儿本身就是一个不可避免的危险因素,因此扣除分娩方式的影响后,巨大儿母亲会阴侧切和产伤的风险仍然是比较高的。
本研究结果表明,自然产时巨大儿母亲产后2 h出血比例是正常出生体重母亲的2倍多,助产时则是其近3倍;与正常出生体重儿相比,巨大儿母亲产后2 h出血风险增加了八成多,扣除分娩方式的影响后仍增加25%多。无论哪种分娩方式,巨大儿母亲产后2 h出血发生比例都较高。这可能是巨大儿较大,母亲怀孕负担重,出血风险增加;母亲分娩时较困难,体力等消耗大,又增加了母亲出血风险的结果。

表8 不同分娩方式不同出生体重儿产后10 min的窒息情况Table 8 Neonatal asphyxia in 10 min after birth of different birth weight infants in different delivery modes
Note :Compared among different birth weight groups,*P<0.05
许多研究都报道,巨大儿有可能增加新生儿发生窒息的风险[4-6, 8, 11]。但在本研究中,与正常出生体重儿相比,未发现巨大儿的新生儿发生窒息风险增加,可能是采用比较的方法不同。先前的研究都是巨大儿组与非巨大儿组比较,而本研究是巨大儿组与正常出生体重儿组相比较,对照组中不包括低出生体重儿。巨大儿在母亲体内发育比较充分,各器官功能比较完善;分娩时又采取了相应的预防措施,可以减少发生或者避免发生新生儿窒息风险。而低出生体重儿在母亲体内生长发育不充分,各器官功能不完善,即使分娩时采取预防措施,也难免发生新生儿窒息的风险。
本研究所依据的数据是基于医疗保健机构的工作记录,没有分娩时难产、婴儿损伤等具体的描述,可能对巨大儿的危险分析不够全面,需开展专项研究,特别是前瞻性队列研究,才能全面评估巨大儿的危险。
本研究详细地阐述了巨大儿有可能增加过期产、剖宫产、母亲会阴侧切和母亲产后出血的发生风险,为将来探讨巨大儿发生原因,采取措施预防其发生提供了理论依据。
