腹腔镜下全子宫切除术中切除双侧输卵管对患者围术期指标及卵巢储备功能的影响
2019-02-10艾冬娥
艾冬娥
【摘要】 目的:探究腹腔鏡下全子宫切除术中切除双侧输卵管的可行性与临床意义。方法:回顾性分析本院行全子宫切除术的80例患者临床资料,术中切除双侧输卵管者纳入观察组(n=37),其余患者纳入对照组(n=43)。比较两组术前及术后3个月的血清性激素[雌二醇(E2)、卵泡刺激素(FSH)、黄体生成素(LH)]、血清抗苗勒氏管激素(AMH)、窦卵泡数目(AFC)、围绝经期症状(改良Kupperman评分)变化,分析两组围术期指标及术后3个月内并发症发生情况。结果:术后3个月,两组血清E2水平均低于术前,FSH、LH水平均高于术前,且观察组血清E2水平低于对照组,FSH、LH水平均高于对照组,差异均有统计学意义(P<0.05);术后3个月,两组AMH、AFC水平均低于术前,改良Kupperman评分均高于术前,差异均有统计学意义(P<0.05),但两组AMH、AFC水平及改良Kupperman评分比较,差异均无统计学意义(P>0.05);两组手术时间、术中出血量、肛门排气时间及住院时间比较,差异均无统计学意义(P>0.05);术后3个月内,两组皮下气肿、下肢深静脉血栓、阴道残端感染及输卵管脱垂发生率比较,差异均无统计学意义(P>0.05),而观察组盆腔包裹性积液发生率低于对照组(P<0.05)。结论:腹腔镜下全子宫切除术中切除双侧输卵管将对患者近期性激素分泌功能造成一定负面影响,但术后整体卵巢储备功能及表观围绝经期症状严重程度并未显著受到输卵管切除影响,手术可操作性与安全性均属良好,术式可行性强,对改善患者远期预后有积极意义。
【关键词】 腹腔镜 全子宫切除术 输卵管切除 卵巢储备功能
[Abstract] Objective: To explore the feasibility and clinical significance of bilateral salpingectomy during laparoscopic total hysterectomy. Method: The clinical data of 80 patients who underwent total hysterectomy in our hospital were retrospectively analyzed. The patients who underwent bilateral salpingectomy were included in observation group (n=37), and the remaining patients were included in control group (n=43). The serum sex hormones [estradiol (E2), follicle stimulating hormone (FSH), luteinizing hormone (LH)], serum anti-Mullerian hormone (AMH), antral follicle count (AFC) and perimenopausal symptoms (modified Kupperman score) were compared between the two groups before surgery and at 3 months after surgery. The perioperative indexes and incidence of complications within 3 months after surgery were analyzed in the two groups. Result: At 3 months after surgery, the level of serum E2 in the two groups were lower than those of before surgery, and the levels of FSH and LH were higher than those of before surgery, the serum E2 level of the observation group was lower than that of the control group, and the levels of FSH and LH were higher than those of the control group, the differences were statistically significant (P<0.05). At 3 months after surgery, the AMH and AFC levels were lower than those of before surgery, modified Kupperman scores of the two groups were higher than those of before surgery, the differences were statistically significant (P<0.05), but the AMH, AFC levels and modified Kupperman scores of the two groups were compared, the differences were not statistically significant (P>0.05). There were no significant differences between the two groups in operation time, bleeding volume, anal exhaust time and hospitalization time (P>0.05). The incidence of subcutaneous emphysema, lower extremity deep vein thrombosis, vaginal stump infection and fallopian tube prolapse between the two groups within 3 months after operation were compared, the differences were not statistically significant (P>0.05), the incidence of pelvic encapsulated effusion in the observation group was lower than that in the control group (P<0.05). Conclusion: Bilateral salpingectomy in laparoscopic total hysterectomy will have a negative impact on the short-term sexual hormone secretion function of the patients, but the overall ovarian reserve function and the severity of the apparent perimenopausal symptoms are not significantly affected by salpingectomy, the operability and safety of the operation are good, the feasibility of the operation is strong, and the long-term prognosis of the patients has a positive significance.
全子宫切除术是当代临床根治良性子宫疾病的最有效途径,且近年来微创技术不断改良,腹腔镜术式也已广泛应用于妇科手术,因其具备出血量少、切口小、恢复快及学习曲线平滑等特征[1],备受医患双方青睐。近年来随着卵巢肿瘤起源研究已取得长足进展,认为包括高级别浆液性卵巢癌、卵巢肉瘤及卵巢未分化癌在内的Ⅱ型上皮性卵巢癌[2],前驱病变未在卵巢表面发现,而可能源于输卵管伞端分泌细胞。目前国内外临床已有较多研究提出将“预防性输卵管切除”替换“预防性卵巢切除”策略[3-4],且确实能减少卵巢癌发生风险并改善患者预后,认为有必要应用于全子宫切除术中。然而全子宫切除患者通常由于切除子宫动脉,致使卵巢血供遭受负面影响,术后可能出现卵巢衰退现象,妇科临床已达成共识优化术式以尽量保留卵巢储备功能[5],但切除输卵管是否由于扩大损伤范围而与此共识背道而驰仍有待确证。基于此,本研究旨在分析腹腔镜下全子宫切除同时切除双侧输卵管术式的可行性与安全性,取得一定成果,现报道如下。
1 资料与方法
1.1 一般资料 回顾性分析2016年1月-2018年9月于本院行全子宫切除术的80例患者临床资料。(1)纳入标准:①临床表现与术中组织病理学活检结果均符合子宫良性病变[6];②疾病符合腹腔镜下全子宫切除术适应证;③年龄40~50岁;④子宫附件形态与功能正常。(2)排除标准:①诊断出盆腔炎性疾病或恶性/交界性病变;②有生育需求或已存在明显围绝经期症状;③近1个月有激素类药物应用史;④伴有全身重要脏器器质性病变;⑤既往有恶性肿瘤病史、附件手术史或卵巢早衰家族史;⑥检查项目未完善或随访失联。术中切除双侧输卵管者纳入观察组(n=37),其余患者纳入对照组(n=43)。本研究已经院伦理委员会审核批准。
1.2 手术方法 两组均予以气管插管静吸复合麻醉,取头低足高膀胱截石位,常规消毒铺巾,杯式举宫器置入阴道,紧贴宫颈并上推子宫;脐孔作1 cm切口,气腹常规针穿刺,建立人工气腹12~15 mm Hg,左下腹作1个0.5 cm切口与1个1.0 cm切口,右下腹作1个0.5 cm切口,置入trocar及腔镜器械;常规探查腹腔,评估子宫及附件术区情况,超声刀切断双圆韧带,切除卵巢固有韧带,切开子宫膀胱曲折腹膜,将腹膜间隙钝性推至穹隆顶,充分显露前后穹隆;双极电凝处理双侧子宫动脉,超声刀将其与子宫主韧带、骶子宫韧带一同切断;单极电刀沿阴道穹隆自前向后进行子宫环切,拆除杯式举宫器,经阴道取出切除组织,送组织学病理检查;1-0微荞线锁边贯穿缝扎阴道残端将盆腔封闭,留置T型引流管,确认盆腹部电凝止血充分后予以生理盐水冲洗,常规关闭切口后术毕。观察组在上述切断圆韧带后予以双侧输卵管切除,钳起输卵管峡部,充分显露其系膜与血管弓平展结构,先将其系膜自输卵管伞端紧贴输卵管下缘,分次剥离至输卵管血管间质下方1 cm,再予以超声刀切除输卵管;微荞线平整缝合卵巢与同侧盆腔保留腹膜进行固定,确保卵巢血管无扭曲应力自然走行即可,随后再予以电凝、切断子宫动脉及后续操作。两组术后均至少随访3个月。
1.3 观察指标及判定标准 (1)血清性激素水平:于术前及术后3个月时,常规采集患者肘前静脉血样3 mL,4 ℃下凝血反应30 min,转入4 000 r/min离心机处理15 min,提取上清保存于-80 ℃冰箱,统一采用雌二醇(E2)、卵泡刺激素(FSH)、黄体生成素(LH)、抗苗勒氏管激素(AMH)对应酶联免疫吸附法(ELISA)试剂盒,严格按照说明书所示步骤进行检测操作,在标准曲线中读取血清样品上述指标浓度水平。(2)患者检查前排空膀胱,检查台上取截石位,行常规经阴道超声检查,移动探头选定卵巢成像最清晰切面,充分调节对比度后冻结图像,记录视野中直径在2~10 mm的卵泡计数作为窦卵泡数目(AFC)。(3)根据改良Kupperman评分评估患者围绝经期症状[7],评分量表分别从潮热出汗、感觉异常、失眠、易激动、抑郁、眩晕、疲乏、骨关节/肌肉痛、胸痛、心悸、皮肤蚁走感、性交痛及泌尿系症状共13个围绝经期相关症状发生情况进行评分,其中潮热出汗基础分为4分,感觉异常、失眠、易激动、性交痛、泌尿系症状基础分为2分,其余项目基础分为1分,严重程度以0~3分表示“无症状”“严重影响生活”“需治疗”,总分为各项目基础分×严重程度的加和,最高得分为63分,分数越高说明其围绝经期症状越严重。(4)围术期指标:记录手术时间、术中出血量、肛门排气时间及住院时间。(5)回顾术后3个月内患者并发症发生情况,并将其纳入统计。
1.4 统计学处理 使用SPSS 20.0软件对所得数据进行统计分析,计量资料先实施Shapiro-Wilk正态性检验,均证实近似服从正态分布,用(x±s)表示,组间比较采用独立样本t检验,组内比较采用配对t检验;计数资料以率(%)表示,比较采用字2检验。双侧检验水准α=0.05,以P<0.05为差异有统计学意义。
2 结果
2.1 两组基线资料比较 观察组年龄40~48岁,平均(45.2±2.8)岁;平均孕次(2.9±1.3)次;子宫肌瘤18例,子宫腺肌病10例,宫颈上皮内瘤变6例,子宫内膜不典型增生3例;子宮体积正常4例,6~12孕周子宫体积30例,>12周子宫体积3例。对照组年龄40~49岁,平均(45.6±3.0)岁;平均孕次(3.1±1.4)次;子宫肌瘤22例,子宫腺肌病11例,宫颈上皮内瘤变7例,子宫内膜不典型增生3例;子宫体积正常5例,6~12孕周子宫体积35例,>12周子宫体积3例。两组一般临床资料比较,差异均无统计学意义(P>0.05),具有可比性。
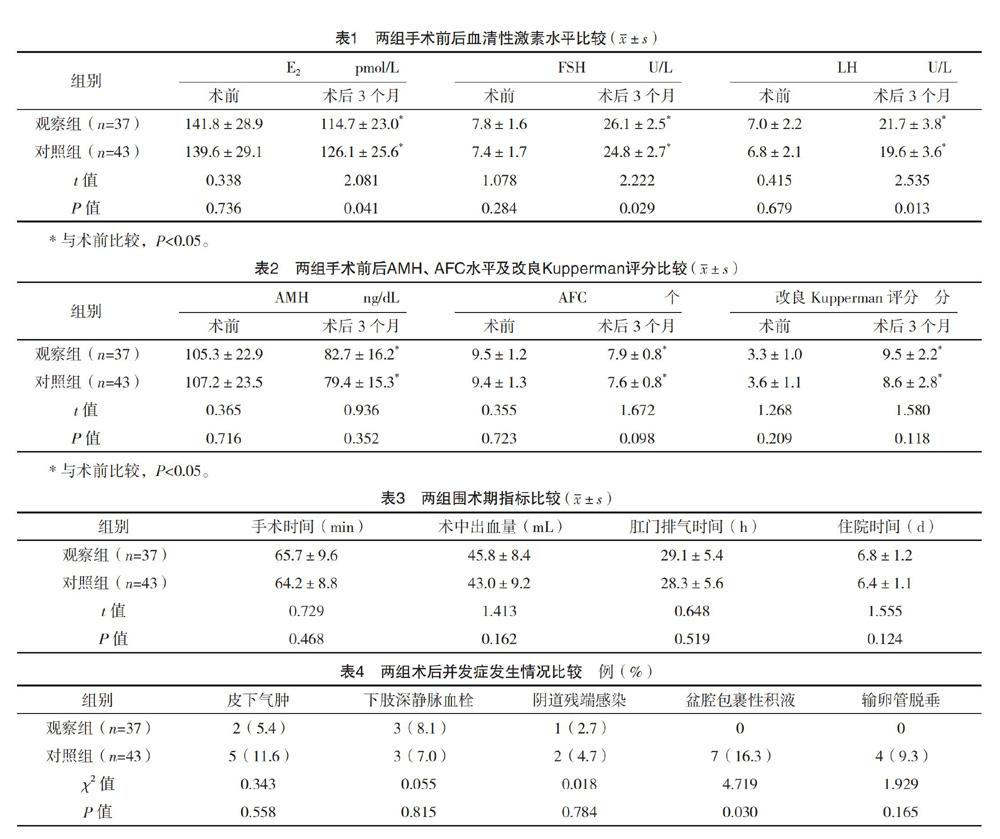
2.2 两组手术前后血清性激素水平比较 术前,两组血清E2、FSH、LH水平比较,差异均无统计学意义(P>0.05);术后3个月,两组血清E2水平均低于术前,FSH、LH水平均高于术前,且观察组血清E2水平低于对照组,FSH、LH水平均高于对照组,差异均有统计学意义(P<0.05)。见表1。
2.3 两组手术前后AMH、AFC水平及改良Kupperman评分比较 术前、术后3个月,两组AMH、AFC水平及改良Kupperman评分比较,差异均无统计学意义(P>0.05);术后3个月,两组AMH、AFC水平均低于术前,改良Kupperman评分均高于术前,差异均有统计学意义(P<0.05)。见表2。
2.4 两组围术期指标比较 两组手术时间、术中出血量、肛门排气时间及住院时间比较,差异均无统计学意义(P>0.05),见表3。
2.5 两组术后并发症发生情况比较 术后3个月内,两组皮下气肿、下肢深静脉血栓、阴道残端感染及输卵管脱垂发生率比较,差异均无统计学意义(P>0.05);而观察组术后3个月内的盆腔包裹性积液发生率低于对照组,差异有统计学意义(P<0.05)。见表4。
3 讨论
女性生殖系统同时存在内分泌与神经系统双重调节效应,垂体可分泌FSH与LH调控卵巢分泌E2、孕激素及催乳素等激素,而循环系统的E2水平亦可对卵巢分泌行为进行正向或负向的反馈调节作用。文献[8]报道,卵巢血供系统由卵巢动脉与子宫动脉上行支组成,全子宫切除术中切除子宫动脉后,卵巢血流与营养供给可减少50%,虽可基本保留卵巢的激素分泌功能,但仍无可避免加速卵巢衰老,患者可能过早出现围绝经期症状。本研究结果显示,术后3个月,两组血清E2水平均低于术前,FSH、LH水平均高于术前,且观察组血清E2水平低于对照组,FSH、LH水平均高于对照组,差异均有统计学意义(P<0.05),这证实腹腔镜下全子宫切除术的确可对卵巢内分泌功能造成负面影响,导致其合成E2机制被削弱,且反馈增强垂体分泌FSH、LH,此外切除双侧输卵管也一定程度加重术式对卵巢功能的损害力度,究其原因认为,输卵管系膜内存在丰富的小血管与神经元,切除后将直接破坏卵巢动脉供血、静脉回流及神经控制机制,因此对其激素分泌效率产生不利影响。相关专家表示,对输卵管积液患者予以输卵管切除结扎,并未见显著损伤卵巢血供,但可通过彩超观察到血管阻力增加,且年龄偏大患者尤其明显[9]。
卵巢储备功能是指卵巢皮质区卵泡生长发育成为可受精卵母细胞的功能[10],此概念囊括排出卵细胞数目与质量的潜在能力,是表征女性生育功能与预测绝经年龄的可靠标准。目前临床主要通过血清学AMH及超声影像学AFC指标评估卵巢储备功能,前者被证实在女性生育年龄维持在较高水平,随着卵巢老化而出现下降趋势,绝经后将无法检出[11];后者则是卵巢响应促性腺激素灵敏度的直接体现,除备孕女性外,其水平≥20可提示为过度响应,≤6表示响应不足,≤4说明7年内绝经率极大[12]。本研究中,术后3个月,两组AMH、AFC水平均低于术前,差异均有统计学意义(P<0.05),但两组AMH、AFC水平比较,差异均无统计学意义(P>0.05),AMH水平反应成长卵子数目与储存量变化,可随卵巢储备功能下降而降低,故手术对卵巢的损害作用造成其水平下降,提示腹腔镜下全子宫切除术可一定程度减弱卵巢储备功能,且减弱程度与是否同时切除双侧输卵管关系不大,初步猜测可能与术中超声刀处理输卵管时尽可能多的保留输卵管系膜血管与神经结构有关。部分学者提出,全子宫切除术中还应避免钳夹卵巢组织,注意避免血管扭曲弯折,防范电切、电凝器械热效应灼伤因素引起的创面出血、组织粘连[13]。本研究还发现,是否进行双侧输卵管切除不影响多数术后并发症发生风险,但观察组盆腔包裹性积液发生率低于对照组(P<0.05),这说明保留输卵管的卵巢极易因为组织粘连而导致分泌液排出不畅,不利于患者术后尽快恢复。
围绝经期症状是影响妇科手术患者术后生活质量的最主要顾虑,患者可出现血管舒缩、泌尿生殖道异常、骨量丢失及情绪不稳定等生理心理变化,还可增加骨质疏松症及心、脑血管疾病发生风险[14],对其预后极为不利。改良Kupperman评分作为围绝经期女性躯体症状严重程度的常用方法之一,克服原版Kupperman指数的局限性,能更客观的评价,且已证实在全子宫切除术后类似症状评估效果良好[15-20]。本研究结果显示,术后3个月,两组改良Kupperman评分均高于术前(P<0.05),但两组改良Kupperman评分比较,差异均无统计学意义(P>0.05),提示腹腔镜下全子宫切除术中额外切除双侧输卵管对患者术后影响仅限于激素分泌,并未对卵巢储备功能及围绝经期症状造成显著影响,且该术式安全性良好,具有一定临床应用价值。尽管如此,本研究仅随访观察术后3个月时的影响,对切除输卵管带来预防卵巢癌的远期预后优势仍停留于循证基础理论,加之样本量较少,所得结论存在一定局限性,仍有待在往后研究中扩大样本量加以确认。
综上所述,腹腔镜下全子宫切除术中切除双侧输卵管将对患者近期性激素分泌功能造成一定负面影响,但术后整体卵巢储备功能及表观围绝经期症状严重程度并未显著受到输卵管切除影响,手术可操作性与安全性均属良好,可有利于改善患者远期预后。
参考文献
[1]谢承志,陈艾丽,曾凡强,等.子宫壁梭形切除术治疗子宫腺肌病疗效观察——附180例病例分析[J].中国计划生育和妇产科,2016,8(9):55-58.
[2]王麗丽,郭红燕.卵巢上皮性癌多起源学说的研究进展[J].中国微创外科杂志,2015,15(12):1117-1120.
[3]陈翠莹,李志刚.预防性双侧输卵管切除的研究进展[J].医学研究生学报,2015,28(3):333-336.
[4] Shiber L D,Gregory E J,Gaskins J T,et al.Adnexal masses requiring reoperation in women with previous hysterectomy with or without adnexectomy[J].Eur J Obstet Gynecol Reprod Biol,2016,200(5):123-127.
[5]宋翠玲,张春华,赵丽丽.绝经前女性全子宫切除术对卵巢功能的影响[J].中华肿瘤防治杂志,2016,23(3):190-193.
[6]陈乐真.妇产科诊断病理学[M].2版.北京:人民军医出版社,2010:65-68.
[7] Tao M,Shao H,Li C,et al.Correlation between the modified Kupperman Index and the Menopause Rating Scale in Chinese women[J].Patient Prefer Adherence,2013,7(20):223-229.
[8]张卫红.子宫切除术中子宫动脉处理差异对卵巢功能的影响[J].中国妇幼健康研究,2015,26(4):777-779.
[9]马俊英,赵焕焕,许磊婵,等.全子宫切除术后卵巢肿物特点及腹腔镜下手术技巧研究[J].中国实用妇科与产科杂志,2017,33(3):283-287.
[10]徐绿妍,朱长焜,谢幸,等.子宫手术不同术式对生育期妇女卵巢功能影响的研究[J].现代妇产科进展,2015,24(7):487-489.
[11]袁华,赵绍杰,龚华,等.腹腔镜下次全子宫与全子宫切除、肌瘤剔除术对子宫肌瘤患者卵巢储备功能的影响[J].中华全科医师杂志,2015,14(5):377-380.
[12]涂皎,肖雁冰,曹丽,等.全子宫与次全子宫切除术治疗子宫肌瘤对女性卵巢功能的影响[J].实用妇产科杂志,2016,32(4):278-281.
[13]方玉婷,童焰,王玉,等.子宫切除术中行预防性双侧输卵管切除对卵巢功能的影响[J].中国妇产科临床杂志,2017,18(5):473-475.
[14]海盼盼,赵倩,边爱平,等.腹腔镜下全子宫切除同时机会性切除双侧输卵管的临床应用价值分析[J].现代妇产科进展,2015,24(12):915-918.
[15]郭丽,银铎.子宫切除术中预防性切除输卵管对卵巢储备功能的影响[J].中华实用诊断与治疗杂志,2016,30(2):127-129.
[16]吴红艳,张治芬,魏双双,等.文化程度及生育情况对女性围绝经期症状的影响[J].国际妇产科学杂志,2018,45(5):582-586.
[17]朱玲龑,冉利梅,聂四平,等.1594名40~60岁女性围绝经期综合征发生情况分析[J].中华健康管理学杂志,2017,11(3):206-211.
[18]闫雪秋,冉利梅,邹涛.围绝经期体检女性抑郁情绪与围绝经期症状的相关性研究[J].中国妇幼保健,2018,33(22):155-158.
[19]王麗艳,张瑞,金盼盼,等.甘肃省围绝经期女性的中医体质流行病学调查[J].生殖与避孕,2018,38(6):460-463.
[20]朱芸,杨慧琳.全子宫与次全子宫切除术治疗子宫肌瘤对女性卵巢功能的影响观察[J].中外医学研究,2018,16(36):30-31.
(收稿日期:2019-09-11) (本文编辑:董悦)
