Hepcidin蛋白与乳腺癌骨转移的关系
2019-01-18蒋舒娜蒋丽娟邵小南
蒋舒娜,蒋丽娟,邵小南
(江苏省常州市第一人民医院 1.检验科,2.核医学科,江苏 常州 213003)
最新的癌症统计发现,乳腺癌占女性新发癌症的15%,在30~59岁女性中,乳腺癌是最常见的癌症,乳腺癌是45岁以上女性癌症死亡的主要原因,其次是肺癌。中国近几十年来肥胖和缺乏活动发生率增加,可能是影响乳腺癌发病率的主要原因[1]。在晚期乳腺癌中,骨转移的发生率为65%~75%,而首发症状为骨转移者占27%~50%[2]。
ORLANDI等[3]发现,相对于健康对照组,乳腺恶性肿瘤和乳腺良性病变患者的Hepcidin均增高。CINISELLI等[4]也发现,与良性乳腺疾病比较,乳腺癌的Hepcidin明显升高,证实了Hepcidin在乳腺癌诊断的潜在作用。然而,Hepcidin与乳腺癌骨转移的相关研究较少。本研究通过分析乳腺癌及乳腺癌骨转移患者的Hepcidin、骨形态发生蛋白6(bone morphogenetic protein 6, BMP-6)、白细胞介素 6(Interleukin 6, IL-6)、可溶性转铁蛋白受体(human soluble transferrin receptor,sTfR)及血红蛋白(Hemoglobin, Hb)等相关指标,探讨Hepcidin在乳腺癌发生、发展中的作用,以指导临床决策。
1 资料与方法
1.1 研究对象
选取2013年6月—2014年3月江苏省常州市第一人民医院乳腺癌骨转移患者25例,乳腺癌无骨转移患者30例及乳腺增生患者30例。3组患者年龄匹配,年龄55~75岁,平均66岁。所有患者均经手术或病理确诊,所有乳腺癌患者均经过放射性核素扫描(ECT)初筛,并X射线、CT或MRI明确有无骨转移。排除影响因素:骨代谢疾病、急性炎症反应(CRP>6 mg/L)、肝功能异常(凝血酶原时间和谷丙转氨酶异常)及心肺疾病病史。
1.2 试剂及仪器
Sysmex XE2100血细胞分析仪及试剂购自日本Sysmex公司,血清Hepcidin、BMP-6、IL-6及sTfR检测试剂盒购自美国R&D公司,酶标仪、洗板机购自美国Biorad公司。
1.3 血常规、血清Hepcidin、BMP-6、IL-6、sTfR的检测
隔夜空腹,于8∶00~10∶00收集血样,防止Hepcidin的昼夜波动[5],分别注入EDTA抗凝管(2 ml)和血清管(3 ml)。血常规在2 h内检测;血清管3 000 r/min离心30 min分离血清,置入-80℃冰箱冷冻保存。按试剂盒说明书操作,采用酶联免疫吸附测定(ELISA)分别检测血清标本中Hepcidin、BMP-6、IL-6、sTfR的含量(Hepcidin检测范围15.6~1 000 pg/ml,BMP-6检测范围156.00~10 000 pg/ml,IL-6检测范围3.1~300 pg/ml,sTfR检测范围3.0~80 nmol/L)。
1.4 统计学方法
数据分析采用SPSS 13.0统计软件,各组数据做正态性检验及方差齐性检验,计量资料以均数±标准差(±s)表示,符合正态分布且方差齐的数据比较采用单因素方差分析,组内两两比较用LSD-t检验,方差不齐的数据比较用非参数Mann-WhitneyU检验;ROC曲线比较各指标对乳腺癌骨转移的诊断价值,多因素Logistic回归分析比较各指标在乳腺癌骨转移的作用,P<0.05为差异有统计学意义。
2 结果
2.1 3组患者年龄、Hepcidin、IL-6、Hb、BMP-6、sTfR比较
3组患者平均年龄比较差异无统计学意义(P>0.05);3组患者 Hepcidin、IL-6、Hb、BMP-6、sTfR比较差异有统计学意义(P<0.05)(见表1)。
表1 3组患者年龄、Hepcidin、IL-6、Hb、BMP-6、sTfR的比较 (±s)
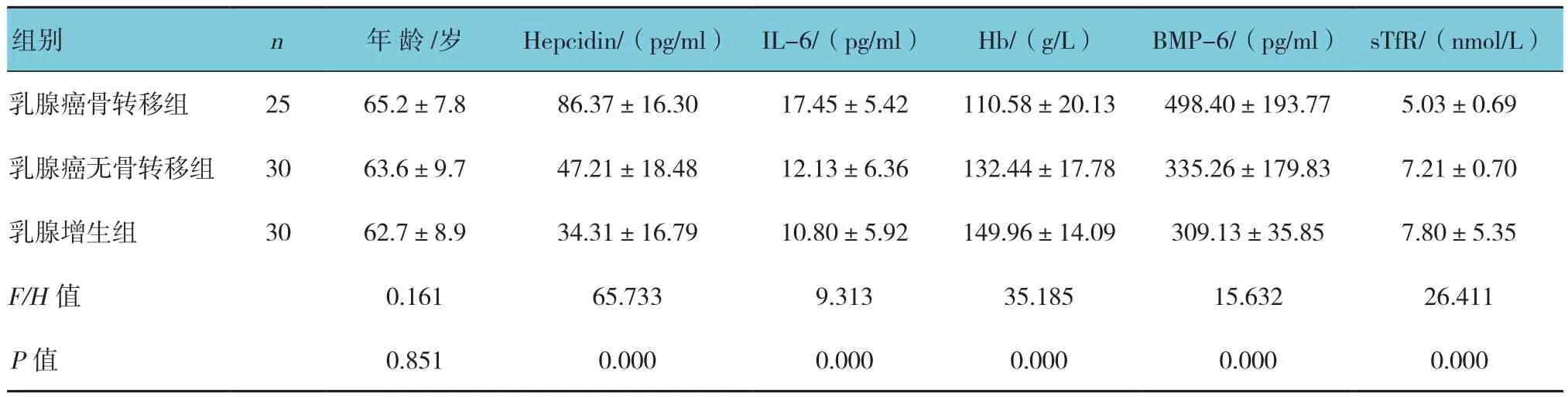
表1 3组患者年龄、Hepcidin、IL-6、Hb、BMP-6、sTfR的比较 (±s)
注:3组患者Hepcidin、IL-6、Hb比较采用单因素方差分析,BMP-6、sTfR因不符合方差齐性,采用非参数检验
组别 n 年 龄 /岁 Hepcidin/(pg/ml) IL-6/(pg/ml) Hb/(g/L) BMP-6/(pg/ml) sTfR/(nmol/L)乳腺癌骨转移组 25 65.2±7.8 86.37±16.30 17.45±5.42 110.58±20.13 498.40±193.77 5.03±0.69乳腺癌无骨转移组 30 63.6±9.7 47.21±18.48 12.13±6.36 132.44±17.78 335.26±179.83 7.21±0.70乳腺增生组 30 62.7±8.9 34.31±16.79 10.80±5.92 149.96±14.09 309.13±35.85 7.80±5.35 F/H值 0.161 65.733 9.313 35.185 15.632 26.411 P值 0.851 0.000 0.000 0.000 0.000 0.000
3组患者Hepcidin、IL-6及Hb比较差异有统计学意义(P<0.05)。进一步两两比较后发现,对Hepcidin,乳腺癌骨转移组>乳腺癌无骨转移组>乳腺增生组;对IL-6,乳腺癌骨转移组>乳腺癌无骨转移组及乳腺增生组,但乳腺癌无骨转移组与乳腺增生组比较,差异无统计学意义(t=0.834,P=0.406);对Hb,乳腺癌骨转移组<乳腺癌无骨转移组<乳腺增生组。
3组患者BMP-6、sTfR比较差异有统计学意义(P<0.05)。对BMP-6,根据平均秩次(59.08 VS 38.77 VS 33.83),乳腺癌骨转移组>乳腺癌无骨转移组>乳腺增生组;对sTfR,根据平均秩次(23.50 VS 44.52 VS 57.73),乳腺癌骨转移组<乳腺癌无骨转移组<乳腺增生组。见图1、2。
2.2 Hepcidin、BMP-6、IL-6对乳腺癌骨转移的诊断价值
Hepcidin、BMP-6、IL-6对乳腺癌骨转移的诊断ROC曲线见图3,各项参数见表2,Hepcidin用于乳腺癌骨转移的诊断价值最高。
2.3 乳腺癌骨转移的影响因素
以乳腺癌是否骨转移为应变量(骨转移Y=1,无骨转移Y=0),Hepcidin、BMP-6、IL-6、sTfR及Hb赋值后为自变量进行多因素Logistic回归分析。在回归方程中有意义的指标有两项,为Hepcidin和sTfR;Hepcidin为骨转移危险因素,sTfR为保护因素。主要影响因素结果见表3。
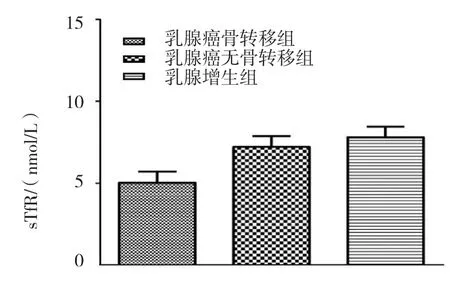
图2 3组患者的sTfR比较 (±s)
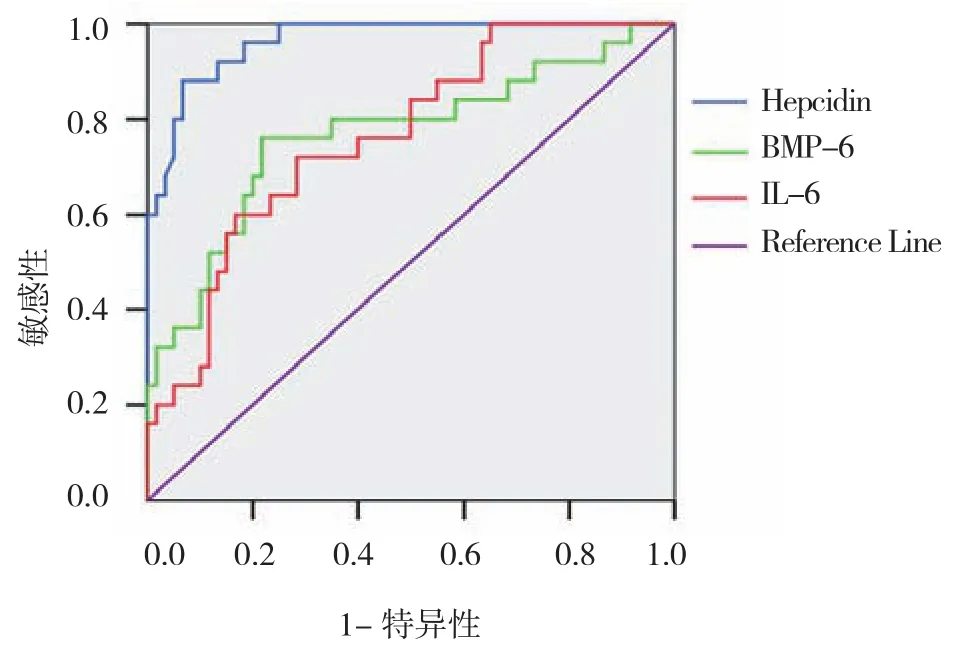
图3 Hepcidin、BMP-6、IL-6用于乳腺癌骨转移诊断的ROC曲线
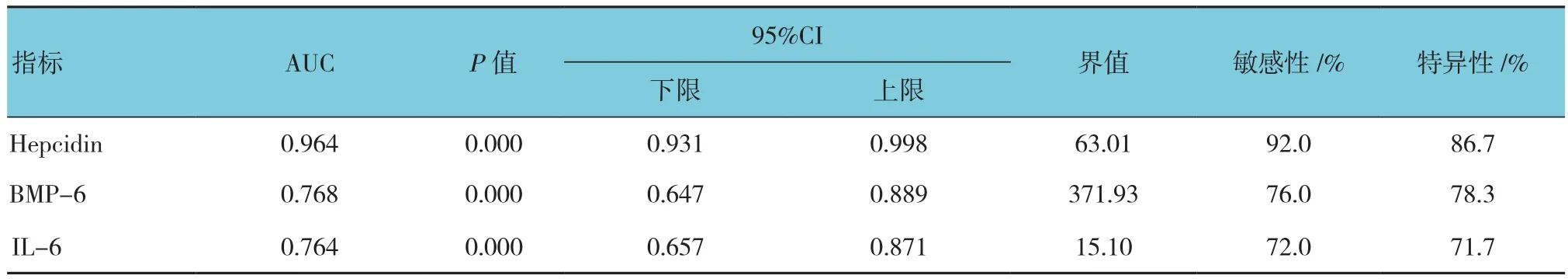
表2 Hepcidin、BMP-6、IL-6用于乳腺癌骨转移诊断的各项参数
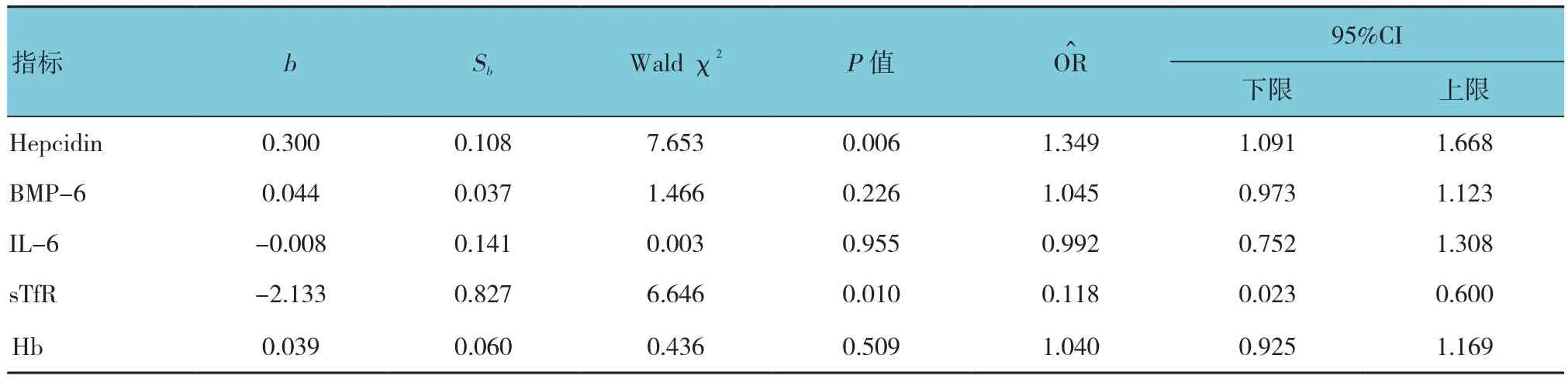
表3 乳腺癌骨转移多因素Logistic回归分析参数
3 讨论
既往研究发现,Hepcidin升高与多种癌症有关,如多发性骨髓瘤、前列腺癌、肾细胞癌[6-9]。PINNIX等[10]的研究突出了膜铁转运蛋白(FPN)和Hepcidin在乳腺癌细胞铁稳态失衡起重要作用。这些作者第一次表明,在培养的乳腺癌细胞,Hepcidin通过转录后机制负调控FPN表达;此外,在肿瘤细胞中的Hepcidin浓度高于正常细胞。近期的相关研究发现,乳腺癌患者与健康对照组比较,血浆Hepcidin浓度更高[3,11],Hepcidin可以负性调节癌细胞FPN的表达。CINISELLI等[4]也发现,与良性乳腺疾病相比,乳腺癌的Hepcidin明显升高。本组资料中,乳腺癌患者无论有无骨转移,Hepcidin水平均高于乳腺增生组,与上述观点相符。
为什么乳腺癌患者血浆Hepcidin升高?由铁状态、促红细胞生成活性、炎症,以及每个独立信号的相对强度形成相互作用的通路来决定肝脏Hepcidin表达上调(包括BMP-6/SMAD4通路和IL-6/ STAT3通路)[3]。Hepcidin升高可能是由于炎症刺激或肿瘤分泌物IL-6升高了血清铁或依赖BMPs提供的信号。机制研究也发现,增加铁、BMP-6和IL-6能共同促进肝脏Hepcidin的合成[11]。
BMP-6是BMPs家族成员,属于转化生长因子β。BMP已经被发现与多种癌症如乳腺癌、前列腺癌、多发性骨髓瘤和卵巢癌相关。特别是多发性骨髓瘤的血清BMP-2水平会升高[7]。先前研究已经表明,BMP-6在原发性乳腺癌标本和细胞株表达,是癌细胞生长和迁移的抑制剂[12]。本组资料中,乳腺癌BMP-6水平高于乳腺增生组,且有骨转移组更高,说明BMP-6不仅与乳腺疾病的良恶性相关,与骨转移也有很大关系。
IL-6作为细胞因子的核心成员,由淋巴细胞、单核细胞、血管内皮细胞、成纤维细胞以及某些肿瘤细胞产生,对肿瘤细胞的增殖有重要影响。杨士军等[13]的研究结果显示,IL-6在健康对照组和无骨转移组患者血清中都具有一定水平,但都没有超过150 pg/ml(试剂盒提供的正常上限),而骨转移组患者血清IL-6水平明显高于无骨转移组和健康对照组,推测转移的肿瘤细胞自身产生IL-6,提示IL-6参与乳腺癌骨转移的病理过程。本组资料中,乳腺癌骨转移组IL-6高于无骨转移组和乳腺增生组,支持上述观点。
在晚期乳腺癌中,骨转移的发生率为65%~75%[14-15],而首发症状为骨转移者占27%~50%,一旦发生骨转移,疾病进入不可治愈的阶段,因此骨转移决定乳腺癌患者的预后。薛东等[16]发现血清Hepcidin可以作为诊断前列腺癌骨转移的敏感指标,同时可以作为预后随访指标,判断治疗疗效。PINNIX等[10]也发现在乳腺癌人群中伴随高FPN和低Hepcidin表达的患者预后较好,95%存活5年无复发。相反,高Hepcidin表达与预后差相关,较低的肿瘤FPN水平也有类似结果。Pinnix用无转移生存率的多因素分析证实了FPN和Hepcidin独立的预后价值。
然而,国内外缺乏对Hepcidin与乳腺癌骨转移的直接研究。杨士军等[13]发现IL-6与乳腺癌骨转移相关。本组资料ROC曲线分析发现Hepcidin对乳腺癌骨转移诊断有较高的价值,且优于BMP-6及IL-6。进一步多因素分析结果,Hepcidin为乳腺癌骨转移危险因素,sTfR为保护因素。上述结果证实Hepcidn不仅可以诊断乳腺癌骨转移,还可以作为乳腺癌预后随访指标。通过BMP-6拮抗剂和IL-6单抗能降低Hepcidin的表达,也许可作为治疗手段,改善体内微炎症状态和铁代谢,延缓乳腺癌骨转移的进展,纠正肿瘤晚期贫血[17]。
综上所述,Hepcidin与乳腺癌骨转移有较好的相关性,但由于本研究为小样本回顾性研究,其诊断价值还需要进一步研究。同时期待Hepcidin对于乳腺癌及乳腺癌骨转移有潜在的治疗价值。
