妊娠期高血压并发肺动脉高压的临床分析
2018-12-20吴晓彭兰通讯作者
吴晓 彭兰(通讯作者)
(苏州市立医院本部产科 江苏 苏州 215006)
妊娠期高血压疾病是危及孕产妇生命的常见妊娠合并症之一,其中子痫前期为妊娠期特发,可累及心、肺、脑、肝肾等多个脏器。肺动脉高压(pulmonary hypertension,PH)可由多种心、肺或肺血管本身疾病引起,以肺血管阻力进行性升高为主要特征。子痫前期孕妇发生心力衰竭主要表现为心肌损害为主的左心衰竭症候群,继发于左心功能不全,肺水肿可诱发肺动脉高压,进一步影响右心功能,发生全心衰和猝死,严重威胁孕产妇和胎儿的生命安全。因此,当妊娠期高血压并发肺动脉高压时,临床处理就变得相当棘手。本文回顾了19例子痫前期并发肺动脉高压的临床资料,现报告如下。
1.资料与方法
1.1 一般资料
2010—2017年收治于苏州母子医疗保健中心的妊娠期高血压并发肺动脉高压患者共19例,均符合重度子痫前期诊断,既往均无高血压,肾脏疾患及其他可导致肺动脉高压的原发病(原发性肺动脉高压,先天性心脏病,心瓣膜病变,肺部疾患,结缔组织疾病,HIV感染及肺栓塞等)。患者年龄23~42岁,平均年龄31.3±5.6,18例为单胎妊娠,仅1例为双胎妊娠,初产妇9例,经产妇10例,发病时孕龄25~39周,平均孕龄32.4±4.4周。19例患者均给予针对子痫前期的解痉降压治疗,选择硝苯地平同时降低肺动脉压力,定期监测血压,心功能级别,肺动脉压力及各项生化指标,综合评判胎儿功能情况,一旦发生心衰,重度肺动脉高压在控制心衰同时立即终止妊娠,方式均选择剖宫产。
1.2 诊断标准
重度子痫前期诊断标准参照乐杰主编妇产科学第7版[1]。肺动脉高压的诊断以肺动脉收缩压≥30mmHg(1mmHg=0.133kPa)作为诊断标准。由于缺乏右心导管资料,采用心脏彩超三尖瓣返流差间接估测肺动脉收缩压。
2.结果
2.1 子痫前期并发肺动脉高压的临床特征
一般无特异性临床特征,主要表现为心功能不全。本报道中13例出现心律失常,主要为窦性心动过速及ST-T改变,心超12例出现左心增大,9例出现左室舒张及收缩功能减弱,8例出现心包积液,2例出现右心增大。
2.2 肺动脉高压程度
本报道中11例并发轻度肺动脉高压,6例并发中度肺动脉高压,2例并发重度肺动脉高压。
2.3 心功能分级
心功能分级采用美国纽约心脏病学会(NYHA)制定的心功能分级法。[2]19例子痫前期并发肺动脉高压患者,心功能I级1例,心功能Ⅱ级4例,心功能Ⅲ级4例,心功能Ⅳ级10例。
2.4 母体妊娠结局
本报道中19例子痫前期并发肺动脉高压患者中,10例发生心衰,8例发生心功能级别的恶化,无孕产妇死亡,17例为早产,分娩孕周为27~39周,均以剖宫产终止妊娠,18例患者病情缓解后出院,有1例患者死亡。(见表1)
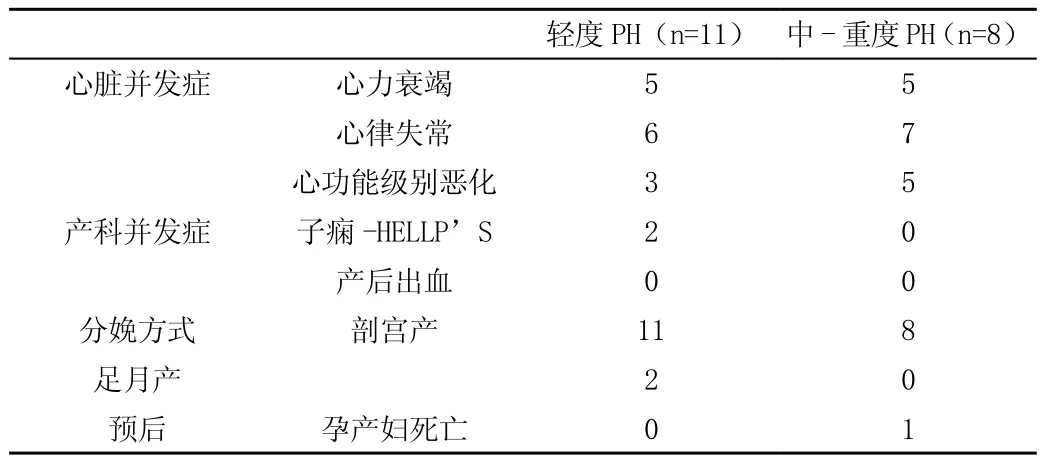
表1 19例子痫前期并发肺动脉高压患者的母体妊娠结局
2.5 围产儿结局
19例子痫前期并发肺动脉高压患者中17例为早产儿,2例为足月产,出生孕龄为27~39周,平均孕龄为32.6±3.8周,出生体重650~3800g,平均体重为1704±952g,10例为FGR,2例发生新生儿窒息,其中1例家属放弃抢救发生新生儿死亡。

表2 19例子痫前期并发肺动脉高压患者的围产儿结局
3.讨论
3.1 妊娠期高血压并发PH的血流动力学改变
子痫前期的患者,由于血管内皮损伤及系统性炎症反应导致全身小动脉痉挛,包括冠状动脉的痉挛,外周血管阻力升高,肺泡毛细血管通透性增加,再加上子痫前期患者常伴有低蛋白血症,使血浆胶体渗透压降低,使子痫前期患者形成低排高阻型血流动力学改变,心脏负荷加大,收缩力减退,发展为急性左心功能不全。其次子痫前期患者同时存在肺小动脉痉挛,肺血管阻力升高最终导致肺动脉高压,导致右心衰甚至全心衰竭及猝死。分娩时孕妇疼痛、焦虑、儿茶酚胺水平增加及子宫收缩等变化,也可导致血流动力学改变。产后由于腔静脉压下降,可以立即发生一过性静脉回流增加,有时可导致心室充盈压、心搏出量及心输出量增加从而临床上加重PH。[3]
3.2 妊娠期高血压并发PH的孕期治疗
当子痫前期患者并发肺动脉高压时,一般存在心肌损害、肺水肿,心衰可发生在疾病发展过程中,亦可同时起病,表现凶险。疾病的治疗原则是强心利尿的同时血管活性药物的使用,治疗关键是扩张血管降低血压,减轻心脏后负荷。在紧急给予强心利尿的同时,应用血管活性药物是治疗根本。平稳降压和不影响胎盘关注是选择药物的关键。钙离子通道阻滞剂可通过减轻血管收缩而同时降低血压和肺动脉压力,如今最常用的钙通道阻滞剂为硝苯地平。本报道中19例患者均给予解痉减压治疗,选择硝苯地平降压同时降低肺动脉压力。此外子痫前期并发肺动脉高压病情复杂,均需住院监护,限制体力活动并避免仰卧位,给予低流量氧疗和低盐饮食。对于易栓症患者整个孕期或至少在孕晚期和产后需进行抗凝治疗。
3.3 妊娠期高血压并发PH的产时及产后处理
子痫前期患者并发肺动脉高压终止妊娠的时机可根据患者心功能状态,肺动脉压高低和孕周综合决定。如心功能良好,肺动脉压力轻度升高,孕周近足月,宫颈条件成熟可选择阴道分娩。如果子痫前期患者出现心功能不全,重度肺动脉高压,不考虑孕周,在控制心衰后及时终止妊娠是其原则。此时往往需要实施急诊剖宫产术,因为剖宫产可在短时间内结束分娩,避免分娩过程引起的血流动力学改变,减轻疲劳和疼痛等引起的耗氧增加。有研究表明在32~34周出现临床症状恶化之前进行计划分娩对获得良好的母婴结局具有重大意义。[4]麻醉方式多采用连续硬膜外麻醉。由于产后直至数月仍是孕产妇并发症和死亡的高危时期,妊娠期高血压并发肺动脉高压产妇需在中心ICU监护数天,监护各项临床指标,定期复查超声心动图指标。产后可以继续使用扩血管药物维持肺动脉压力控制于体循环压力的1/3以下,预防PH危象的发生。
3.4 妊娠期高血压并发PH的母婴结局
本报道中19例子痫前期并发肺动脉高压患者,10例发生心衰,8例发生心功能级别的恶化,1例严重肺动脉孕产妇死亡,17例为早产,出生孕龄为27~39周,平均孕龄为32.6±3.8周,10例发生FGR,2例发生新生儿窒息,1例新生儿孕周极小新生儿窒息患者家属放弃抢救出现新生儿死亡。以上结果提示肺动脉高压的出现在子痫前期孕妇中与孕产妇及围产儿的不良妊娠结局密切相关。在一项韩国对于先天性心脏病孕妇的研究中,PH是孕妇及围产儿结局的一个独立预测因子。[5]在一项欧洲对于心脏病患者孕妇的研究中,PH预示着心衰的发生。[6]尽管众所周知肺动脉高压是一种高致死性疾病,以往曾有报道妊娠合并重度肺动脉高压的死亡率高达30~50%。临床上对于子痫前期孕妇一旦出现肺动脉高压仍值得产科医师警示,但由于本报道的样本量的限制及某些相关数据的不完善,肺动脉高压是否可作为子痫前期孕妇不良妊娠结局的独立预测因子仍有待于多中心大样本的进一步考证。
总之,妊娠期高血压疾病是妊娠期常见并发症,妊娠期高血压并发肺动脉高压患者心衰发病率及孕产妇死亡率都大大升高,可导致母体及胎儿的不良结局。早发现,早诊治是改善妊娠结局的基本。综合考虑孕妇的心功能状态及胎儿安危,组建多学科专家团队,制定个体化的治疗方案,及时实施计划性分娩是治疗成功的关键。
