姜黄素类似物L6H4对2型糖尿病及高脂大鼠脑的保护作用
2018-12-07王芳董细丹项兰婷陈三妹陈国荣
王芳 董细丹 项兰婷 陈三妹 陈国荣
糖尿病脑病是2型糖尿病所致的中枢神经系统的一大并发症。已有研究发现糖尿病脑病的发病率及致死率与高糖血症、高脂血症密切相关,高脂血症不仅可以独立增加脑梗死、脑缺血等脑血管事件,造成脑损伤;还可促进糖尿病发生、发展,增加脑损伤风险。糖尿病及高血糖所致脑损伤的具体机制尚不清楚,涉及炎症、细胞凋亡及信号转导障碍等,多种因素如高血糖环境、胰岛素抵抗、糖皮质激素、氧化应激、肥胖症和高瘦素血症等在其形成过程中发挥重要作用[1]。多种姜黄素衍生物被证实具有较强的抗炎、抗氧化应激等功能,广泛用于肿瘤动物模型及急性脑损伤动物模型的研究,而姜黄素类似物L6H4对高脂高糖喂养加链脲佐菌素(STZ)诱导的2型糖尿病大鼠脑的作用及机制的研究鲜见报道[2],本实验以姜黄素类似物L6H4治疗糖尿病及高脂大鼠,探讨L6H4对高脂及高糖引起的脑损伤的保护作用及机制,为糖尿病及其并发症,尤其是糖尿病脑病的防治提供理论依据。
1 材料和方法
1.1 实验材料及模型建立 SPF级雄性SD大鼠60只,适应性喂养1周后,采用抽签法随机抽取8只大鼠作为正常组,使用常规饲料喂养;剩下52只大鼠作为实验组,使用高脂高糖饲料喂养。两组大鼠均喂养4周后,予禁食1h,测大鼠尾静脉空腹血糖(FBG)。实验组大鼠再采用抽签法随机分为高脂实验组20只和糖尿病实验组32只。糖尿病实验组大鼠按30mg/kg单次腹腔注射STZ(STZ 溶于 0.1mmol/L柠檬酸缓冲液内,pH 4.0),72h后检测大鼠尾静脉FBG,并于1周后复测,2次检测结果均>16.7mmol/L,则为造模成功,本实验共有24只大鼠造模成功。造模成功大鼠采用抽签法随机分为糖尿病组10只和糖尿病治疗组14只。高脂实验组继续高脂饲料喂养,采用抽签法随机分为高脂组8只和高脂治疗组12只。高脂治疗组和糖尿病治疗组分别按0.2mg(/kg·d)的剂量给予姜黄素类似物L6H4(L6H4溶于1%羧甲基纤维素钠内)灌胃治疗8周,每次灌胃量按1ml/100g计算得出,其余组分别给予同等容积羧甲基纤维素钠灌胃对照。实验过程中共死亡12只大鼠(其中高脂治疗组4只,糖尿病组2只,糖尿病治疗组6只),实验结束时,各组大鼠均剩8只。
1.2 药品及主要试剂 姜黄素类似物L6H4为温州医科大学药学院梁广教授惠赠。羧甲基纤维素钠购自美国Sigma公司;STZ购自上海润朗生物科技有限公司;胰岛素放免试剂盒购自上海瑞齐生物科技有限公司;超氧化物歧化酶(SOD)试剂盒及丙二醛(MDA)试剂盒购自南京建成生物工程研究所;兔抗大鼠B淋巴细胞瘤-2基因相关 X 蛋白(Bax)、B 淋巴细胞瘤-2基因(Bcl-2)、甘油醛-3-磷酸脱氢酶(GAPDH)单克隆抗体购自美国Cell Signaling Technology公司。
1.3 大鼠体重及脑组织称重 在整个实验过程中,每周检测大鼠体重(安静状态下电子秤测量),并在喂养结束后,10%水合氯醛腹腔注射麻醉大鼠后股动脉放血处死,解剖大鼠完整脑组织并称重。
1.4 血生化指标检测 10%水合氯醛腹腔注射麻醉大鼠后股动脉放血处死,收集血清,生化法检测TG、TC、LDL、HDL。放射免疫法检测FBG、空腹胰岛素(FINS),并计算胰岛素抵抗指数(HOMA-IR),HOMA-IR=FINS×FBG/22.5。
1.5 脑组织病理形态观察
1.5.1 HE染色 常规石蜡包埋后切片,HE染色观察各组大鼠大脑、小脑、海马结构及神经元细胞形态变化。
1.5.2 髓鞘染色 常规石蜡切片,Luxol Fast blue髓鞘染色,观察脑组织中髓鞘排列情况。
1.5.3 电镜检测 制备半薄切片及超薄切片,半薄切片甲苯胺蓝染色定位并制作超薄切片(厚度100nm);再醋酸双氧铀和柠檬酸铅双重染色,H-7500日立透射电子显微镜观察大脑神经元细胞超微结构。
1.6 脑组织氧化应激指标MDA水平和SOD活性检测取1g实验大鼠脑组织,加0.9%氯化钠溶液研磨,制成10%组织匀浆,2 500r/min低温离心10min后取上清液,BCA法测定蛋白浓度。稀释10倍后,TBA法检测MDA水平,羟胺法检测SOD活性。
1.7 脑组织Bax、Bcl-2蛋白表达水平检测 采用Western blot法。取20mg大鼠脑组织,常规提取脑组织蛋白,Bradford法检测蛋白含量,蛋白样品行电泳,转膜后脱脂牛奶室温封闭 1h,抗 Bax(1∶1 000)、抗 Bcl-2(1∶1 000)一抗4°C孵育过夜,TBST溶液洗涤,辣根过氧化物酶标记的二抗室温孵育1h。化学发光显影定影,以GAPDH抗体作为内参照,用Bio-Rad Quantity One 4.6凝胶成像分析系统拍照,采用Image-Pro Plus 6.0图像分析系统对各条带进行相对定量分析。
1.8 统计学处理 采用SPSS 20.0统计软件。计量资料以表示,组间比较采用单因素方差分析,两两比较采用LSD-t检验。制图使用实验室数据分析和制图软件Graph Pad Prism 5。P<0.05为差异有统计学意义。
2 结果
2.1 各组大鼠一般状态比较 在实验过程中,正常组和高脂实验组大鼠饮食、饮水、活动及大小便情况均正常,毛发光泽顺滑;糖尿病组大鼠出现多尿、多饮、多食现象,体重减轻,行动迟缓,对外界刺激反应迟钝,精神萎靡,毛发失去光泽、干燥、色黄;经姜黄素类似物L6H4干预后,糖尿病治疗组大鼠较糖尿病组症状明显减轻。
2.2 各组大鼠体重与大脑重量比较 实验前,正常组大鼠体重 ([174.89±10.54)g]和实验组大鼠体重([183.28±20.85)g]比较差异无统计学意义(P>0.05);以不同饲料喂养4周后,实验组大鼠体重(298.91±20.27)g,明显高于正常组的(283.44±17.46))g,差异有统计学意义(P<0.05)。实验结束时,与正常组比较,高脂组体重明显增加,糖尿病组体重明显减少,差异均有统计学意义(均P<0.05);但高脂治疗组和糖尿病治疗组体重较高脂组和糖尿病组无明显改善,差异均无统计学意义(均P>0.05)。各组大鼠大脑重量比较差异无统计学意义(P>0.05),见表 1。
2.3 各组大鼠FBG、FINS和HOMA-IR比较 实验前,正常组和实验组大鼠FBG均在正常值范围,组间比较差异无统计学意义(P>0.05)。实验结束时,高脂组和糖尿病组大鼠FBG、FINS和HOMA-IR均较正常组明显升高,差异均有统计学意义(均P<0.01);且高脂治疗组和糖尿病治疗组FBG、FINS和HOMA-IR均较高脂组和糖尿病组降低,差异均有统计学意义(均P<0.01),提示姜黄素类似物L6H4具有降低血糖及增加胰岛素敏感性的作用,见表2。

表1 实验结束时各组大鼠体重与大脑重量比较(g)

表2 各组大鼠FBG、FINS和H OM A-IR比较
2.4 各组大鼠血脂水平比较 高脂组和糖尿病组大鼠血清TG、TC、LDL水平及LDL/HDL值均较正常组明显升高,血清HDL水平较正常组降低,差异均有统计学意义(均P<0.05)。除血清HDL水平外,高脂治疗组其余指标与高脂组比较差异均有统计学意义(均P<0.01),糖尿病治疗组血清TG、TC、LDL、HDL水平及LDL/HDL值与糖尿病组比较差异均有统计学意义(均P<0.05),提示姜黄素类似物L6H4还具有降脂作用,见表3。

表3 各组大鼠血脂水平比较
2.5 大鼠脑组织光镜下组织病理学变化
2.5.1 HE染色 正常组大鼠大脑皮质区神经元细胞形态完整(图1a,见插页),小脑边缘区浦肯野细胞完整(图2a,见插页),海马齿状回及 CA4区细胞排列整齐(图3a,见插页)。高脂组大鼠可见少量的神经元细胞变性,核固缩,部分区细胞排列稍紊乱(图1b、图2b和图3b,见插页)。高脂治疗组大鼠较高脂组病变减轻(图1c、图2c和图3c,见插页)。糖尿病组大鼠大脑皮层神经元细胞凋亡数目增多,可见噬神经现象(图1d,见插页);小脑边缘区浦肯野细胞部分丢失,脑组织灶区明显神经元变性、坏死,白质脱髓鞘现象可见(图2d,见插页);海马齿状回及CA4区神经细胞核固缩、深染,颗粒层细胞排列紊乱,细胞变细、变长(图3d,见插页)。经姜黄素类似物L6H4治疗后,糖尿病治疗组大鼠上述组织病理改变均明显减轻(图1e、图2e和图3e,见插页)。
2.5.2 髓鞘染色 正常组大鼠脑皮质区、白质区、海马等部位可见紧密、连续的神经元细胞髓鞘(图4a,见插页);高脂组和高脂治疗组大鼠较正常组髓鞘结构稍少、紊乱,但两组差异不明显(图4b-c,见插页)。糖尿病组大鼠脑皮质区等部位均可见髓鞘减少、丢失,部分区可见排列紊乱(图4d,见插页)。糖尿病治疗组大鼠较糖尿病组排列紊乱及髓鞘丢失的情况减轻(图4e,见插页)。
2.6 大鼠脑组织电镜下组织病理学变化 各组大鼠均取大脑皮质区,电镜下正常组大鼠神经元细胞完整,核圆、核膜完整,染色质均匀,线粒体丰富(图5a,见插页)。高脂组和高脂治疗组大鼠部分神经元细胞核轻度固缩,两组差异不明显(图5b-c,见插页)。糖尿病组大鼠可见神经元核明显固缩,形态不规则,染色质分布不均匀,线粒体减少,嵴变短、变稀,部分线粒体肿胀(图5d,见插页)。经姜黄素类似物L6H4治疗后,糖尿病治疗组大鼠神经元细胞较糖尿病组病变程度减轻(图5e,见插页)。
2.7 各组大鼠脑组织MDA水平和SOD活性比较 与正常组比较,高脂组大鼠MDA水平升高,差异有统计学意义(P<0.05);经姜黄素类似物L6H4治疗后,与高脂组比较,高脂治疗组大鼠MDA水平降低,差异有统计学意义(P<0.05)。与正常组比较,糖尿病组大鼠MDA水平升高、SOD活性明显降低,差异均有统计学意义(均P<0.05)。经姜黄素类似物L6H4治疗后,与糖尿病组比较,糖尿病治疗组大鼠MDA水平降低、SOD活性升高,差异均有统计学意义(均P<0.05),见表4。
2.8 各组大鼠脑组织Bax、Bcl-2蛋白表达水平及Bax/Bcl-2比值比较 与正常组比较,高脂组和糖尿病组大鼠脑组织Bax蛋白表达水平、Bax/Bcl-2比值均升高,Bcl-2蛋白表达水平均降低,差异均有统计学意义(均P<0.05)。经姜黄素类似物L6H4治疗后,与高脂组比较,高脂治疗组大鼠脑组织Bax蛋白表达水平、Bax/Bcl-2比值均降低,差异均有统计学意义(均P<0.05);与糖尿病组比较,糖尿病治疗组大鼠脑组织Bax蛋白表达水平、Bax/Bcl-2比值均降低,Bcl-2蛋白表达水平升高,差异均有统计学意义(均P<0.05),见图6和表5。

表4 各组大鼠脑组织M DA水平和SOD活性比较

图6 各组大鼠脑组织Bax、Bcl-2蛋白表达的电泳图
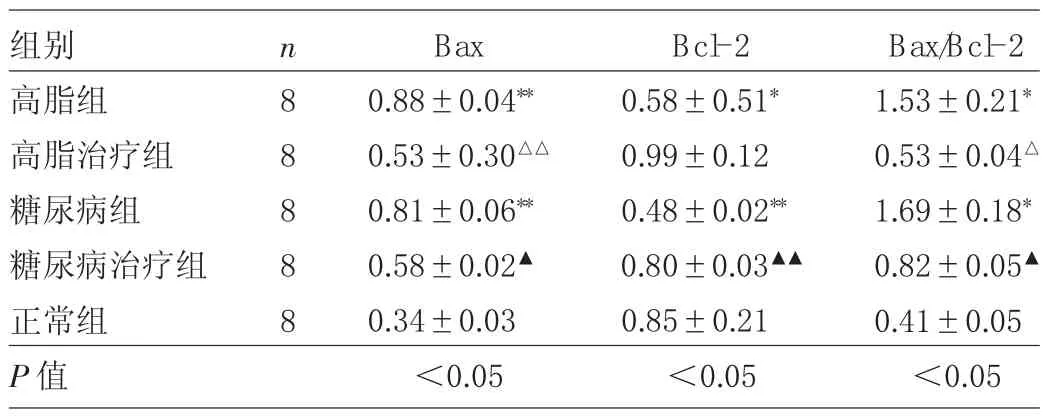
表5 各组大鼠脑组织Bax、Bcl-2蛋白表达水平及Bax/Bcl-2比值比较
3 讨论
糖尿病脑病是以获得性认知行为缺陷为主要临床特征的糖尿病慢性并发症。由于胰岛素分泌不足导致体内糖代谢紊乱,引发氧自由基大量产生,进而致广泛的氧化应激损伤,这一系列的病变发展过程是糖尿病致多器官损伤发生、发展的共同通路之一[3]。而在糖尿病脑病的发生、发展中,氧化应激又扮演了十分重要的角色[4]。糖尿病动物脑组织存在氧化应激的增加,其可以促成神经元形态的改变及功能损伤,继而导致动物认知和行为缺陷。已有研究发现,氧化应激增加的个体不仅氧自由基产生过多,而且抗氧化防御系统受到损害,表现为氧自由基清除障碍,氧化还原稳态紊乱[5]。据报道,随着活性氧产生的增加,糖尿病大鼠脑中的抗氧化酶,即SOD和过氧化氢酶的活性降低[6]。本实验结果显示糖尿病组大鼠MDA水平明显升高,SOD活性明显降低,与研究报道一致。
氧化应激还与线粒体功能障碍密切相关。线粒体既是氧化应激的源头又是氧化应激的靶点,线粒体基因易受活性氧损伤。线粒体功能障碍与线粒体功能的损伤及腺嘌呤核苷三磷酸合成的减少直接相关,同时伴有氧自由基的增多[7]。Moreira等[8]认为脑线粒体功能障碍是阿尔茨海默病(AD)和糖尿病之间的重要联系。本实验发现糖尿病机体氧化应激水平明显增加,透射电镜下可见线粒体嵴变短、变稀,部分线粒体肿胀明显,提示线粒体形态及功能障碍与增加的氧化应激水平及糖尿病所致的脑组织损伤密切相关。
氧化应激在调控细胞凋亡中同样扮演着重要角色。已有研究发现在糖尿病状态下,体内细胞较易出现凋亡调控紊乱现象,主要表现在线粒体介导的凋亡通路。线粒体介导的凋亡通路属于内源性细胞凋亡通路,氧化应激中产生的氧自由基穿过线粒体膜,导致线粒体膜损伤,致使其通透性发生改变,使得线粒体内膜的细胞色素C释放到胞质中激活凋亡执行分子,启动Caspase级联反应,最终使细胞进入凋亡[7]。此外氧化应激中产生的自由基可以直接损伤DNA进而导致细胞凋亡。研究表明在糖尿病状态下自由基产物的增加能促进脑神经元细胞的凋亡[9-10]。本实验发现糖尿病组大鼠脑组织Bax蛋白表达水平、Bax/Bcl-2比值均升高,Bcl-2蛋白表达水平降低。经姜黄素类似物L6H4治疗后,与糖尿病组比较,糖尿病治疗组大鼠脑组织Bax蛋白表达水平、Bax/Bcl-2比值均降低,Bcl-2蛋白表达水平升高,提示姜黄素类似物L6H4对糖尿病诱导的神经元细胞凋亡的保护机制可能是通过抑制线粒体介导的凋亡通路来实现的。
糖尿病及肥胖个体脑功能及结构的损伤同炎症反应也是密切相关的。Valente等[11]研究发现糖尿病并发AD患者脑组织中小胶质细胞活化较AD组明显增加。Sima等[12]研究发现糖尿病脑病个体脑组织中星形胶质细胞及小胶质细胞活化增多,促炎细胞因子如TNF-α、IL-1β、IL-2和IL-6水平明显增加,他们认为糖尿病个体中存在晚期糖基化产物的增多及RAGE信号通路的上调,后者激活NF-κB通路及其下游,促进炎症反应,抑制抗凋亡体系,最终导致神经元细胞的凋亡。本实验中,糖尿病大鼠脑组织中小胶质细胞被激活,可见明显的噬神经现象及胶质结节的形成,说明炎症在糖尿病个体的神经元损伤中起重要作用。此外有实验发现在高脂组大鼠脑和脂肪组织中TNF-α表达明显升高,并可见小胶质细胞/巨噬细胞活化增加[13]。已有实验证实肥胖大鼠受损的空间识别记忆,与促炎细胞因子(TNF-α、IL-1β和IL-6)水平增加和海马中脑源性神经营养因子表达减少相关,表明炎症和记忆障碍之间具有密切关系[14]。
大量研究表明姜黄素具有抗肿瘤、抗炎及抗氧化应激等多种生物活性,并对糖尿病的多种并发症具有良好的治疗作用,姜黄素类似物L6H4以剂量依赖性方式抑制TNF-α和IL-6释放,并且降低脂多糖(LPS)诱导的TNF-α、IL-1β、IL-6、IL-12 和环氧化酶 2(COX-2)mRNA的产生。姜黄素类似物L6H4在机械水平上干扰JNK/NF-κB信号转导并且剂量依赖性地阻止ERK和p38活化。此外,姜黄素类似物L6H4还能表现出对LPS诱导的死亡的显著保护,并且能够阻断巨噬细胞中高葡萄糖激活的细胞因子表型。纳米乳化的姜黄素通过减少促炎性细胞因子IL-6、TNF-α及诱导型一氧化碳合酶等的表达从而降低糖尿病神经病变相关的神经炎症反应[15]。L6H4是以姜黄素为先导化合物,去除不稳定的β-二酮基团后合成的姜黄素衍生物,除了具有姜黄素的生物活性外,具有更好的溶解性和生物利用度[16]。本实验发现姜黄素类似物L6H4具有明显的抗凋亡作用,能有效地抑制糖尿病所致的脑组织损伤。糖尿病脑病为氧化应激、炎症等多种因素相互作用的结果,抗氧化应激及抑制线粒体途径的凋亡过程可能是姜黄素类似物L6H4缓解糖尿病脑损伤的主要作用机制,另外调节血糖水平,减少糖代谢紊乱所致的氧自由基的生成以及抑制神经元凋亡后的继发炎症反应也为其可能的作用机制。姜黄素类似物L6H4在预防糖尿病并发症,尤其是糖尿病脑病中具有十分重要的潜在价值。
