血清氨基末端B型钠尿肽原在早产儿呼吸窘迫综合征的水平分析
2018-11-28熊志刚钟元锋陈俊昆
熊志刚,汤 庆,钟元锋,李 晨,李 松,刘 沛,陈俊昆,管 青
(华中科技大学同济医学院附属同济医院检验科,武汉 430030)
近年来,随着对血清氨基末端B型钠尿肽原(NT-proBNP)的产生机制和生理作用的认识日趋完善,其在新生儿常见疾病临床研究中的应用潜力也得到了重视[1]。早产儿呼吸窘迫综合征(RDS),临床表现为早期呼吸窘迫,包括发绀、呻吟、吸气性三凹征和呼吸急促,如不及时治疗,可因进行性缺氧和呼吸衰竭而死亡[2-3]。NT-proBNP作为诊断心力衰竭的标志物,已成为国内外公认的诊断成人心力衰竭的可靠标志物。目前,国内外关于RDS患儿中血清NT-proBNP的报道较少。笔者通过对血清NT-proBNP的检测与分析,探讨其在RDS疾病中的变化情况,观察RDS对血清NT-proBNP 水平的影响。
1 资料与方法
1.1一般资料 选取2017年1月至2018年1月本院收治早产儿136例,将其分为对照组(无RDS等并发症的普通早产儿)22例,RDS组114例。其中RDS组按照SA(Silverman-Anderson)评分将RDS早产儿分成轻度RDS组51例(3~5分)、中度RDS 组52例(6~7分)、重度RDS组11例(8~10分)。RDS 纳入标准[4]:(1)胎龄小于35周;(2)在出生12 h 内出现呼吸窘迫(包括发绀、呻吟、吸气三凹征和呼吸急促),且进行性加重;(3)吸室内空气时经皮血氧饱和度低于85%~87%,或动脉血气分析血氧分压(PaO2)<50 mm Hg、出现中央性发绀、需吸氧才能维持PaO2>50 mm Hg;(4)胸部X线表现为磨玻璃样改变和支气管充气征;(5)或尚无典型RDS改变,但排除其他肺部疾病。SA评分标准[5]见表1。各组早产儿在性别、胎龄、出生体质量比较,差异均无统计学意义(P>0.05),见表2。

表1 SA评分标准
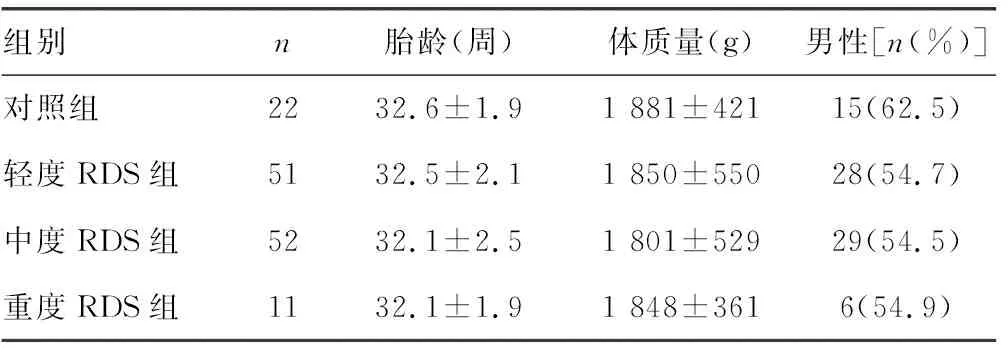
表2 两组早产儿基本情况比较
1.2仪器与试剂 采用罗氏e602电化学发光分析系统及相应配套试剂、定标品购自罗氏公司,室内质控品购自美国BIO-RAD公司。
1.3方法
1.3.1标本采集 早产儿出生后,用加有分离胶的真空采血管采集静脉血2~3 mL,剔除溶血及脂血标本,3 500 r/min离心5 min,取血清于-80 ℃冰箱保存。
1.3.2标本检测 检测时标本室温放置30 min,待充分溶解后混匀。室内质控通过后采用罗氏e602电化学发光分析系统测定标本血清NT-proBNP水平。

2 结 果
2.1各组早产儿血清NT-proBNP的检测结果 轻度RDS组、中度RDS组、重度RDS组早产儿血清NT-proBNP水平明显高于对照组,差异有统计学意义(P<0.05),见表3。
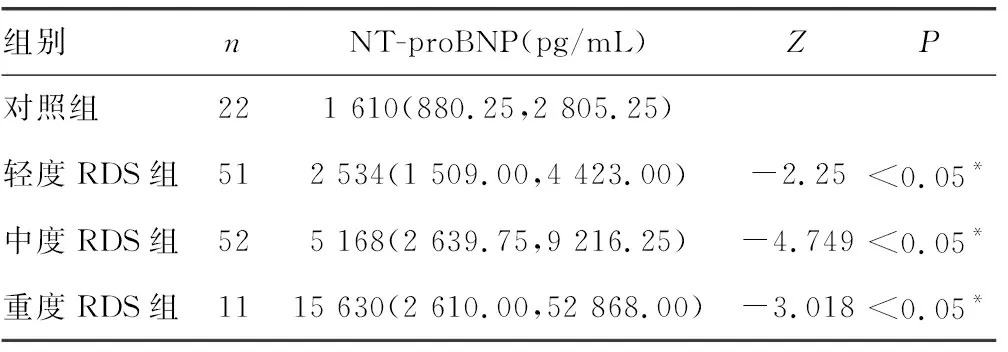
表3 各组早产儿血清NT-proBNP的检测结果[M(P25,P75)]
注:与对照组比较,*P<0.05
2.2各组早产儿血清超敏肌钙蛋白(hsTn-I)检测结果 采用Mann-Whitney秩和检验,轻度RDS组及中度RDS组早产儿血清hsTn-I水平与对照组相比较无明显差别,而重度RDS组早产儿hsTn-I水平与对照组相比,差异有统计学意义(P<0.05),见表4。
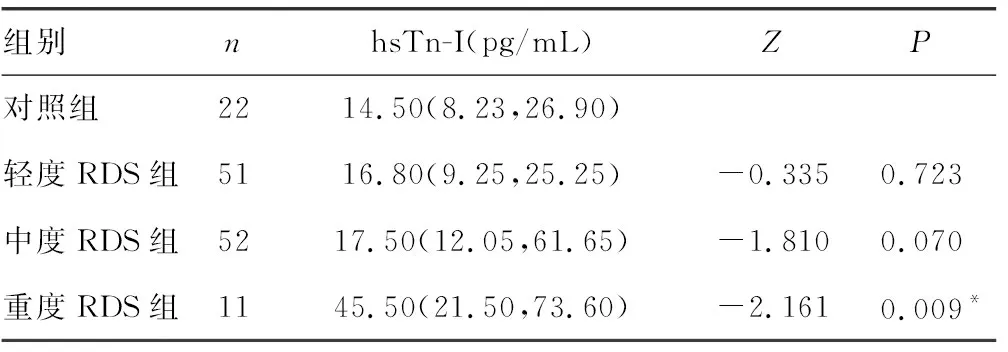
表4 各组早产儿血清hsTn-I检测结果[M(P25,P75)]
注:与对照组比较,*P<0.05
2.3RDS组早产儿血清NT-proBNP与hsTn-I的相关性分析 采用Spearman相关性分析,患RDS早产儿血清NT-proBNP水平与hsTn-I的相关系数(r)为0.403,差异有统计学意义(P<0.05)。
3 讨 论
BNP的前体前脑钠肽原(preproBNP)主要由心室的肌细胞合成并分泌,在分泌过程中或进入血液后分解成为具有生物活性的BNP(含有32个氨基酸的C片段与无生物活性的NT-proBNP两部分)[6]。在心室容量过大及压力负荷过重时,NT-proBNP比BNP升高更显著,两者的浓度升高呈正相关,由于NT-proBNP相对分子质量明显较BNP大并且无生物活性,体外的稳定性比BNP要高,在进行定量分析时,测定值比BNP高10倍以上[7-9]。从临床角度考虑NT-proBNP 测定方法更简便易行,故在临床工作中应用越来越广泛且已经成为急救医学中疾病诊断及评估的重要指标。
早产儿即指出生时胎龄不足37周的新生儿。由于其机体发育不成熟,其各系统的功能均不完善,胎龄越小表现越突出。有研究报道NT-proBNP水平在出生后立即有明显的升高,在出生的最初几天,NT-proBNP释放显著,提示BNP在出生后辅助减轻心室负荷也帮助心脏降低前负荷[10]。本研究发现,无RDS等并发症的普通早产儿的血清中NT-proBNP水平为1 610(354,4 779)pg/mL,明显高于健康成年人正常参考范围。
RDS是指出生后不久即出现进行性呼吸困难、青紫、呼气性呻吟、吸气性三凹征和呼吸衰竭,是由于肺发育不成熟、肺表面活性物质缺乏而导致的进行性肺泡萎陷、肺液转运障碍、肺毛细血管及肺泡间高通透性渗出性病变。该病是早产儿最常见的呼吸障碍性疾病,胎龄越小,发生率越高,且越严重,甚至死亡[10]。笔者将136例早产儿分成RDS组及对照组,并按照SA评分分值将RDS组患儿分为轻度RDS组、中度RDS组和重度RDS组,运用电化学发光方法测定其血清中NT-proBNP的水平。本研究发现,RDS各组早产儿血清中NT-proBNP水平明显高于对照组,且随着病情严重程度的增加其NT-proBNP水平越高。表明患RDS的早产儿心功能下降,且RDS越重,心功能下降越明显,提示与肺血流动力学变化功能损害相关。NT-proBNP与新生儿窒息后心肌损伤及心力衰竭的相关性研究显示,NT-proBNP水平随窒息的程度及窒息后心肌的损伤程度增加[11-12]。本研究也发现患RDS的早产儿血清NT-proBNP与hsTn-I存在着显著的相关性(r=0.403,P<0.05)。目前认为cTnI是心肌细胞死亡最敏感和特异的标志物,本研究同时检测了RDS早产儿血清的hsTn-I水平,经研究发现轻度RDS组、中度RDS组患儿血清中hsTn-I水平与对照组比较升高不明显,而重度RDS组患儿血清中hsTn-I水平则有不同程度的升高,与对照组比较差异有统计学意义(P<0.05),表明重度RDS组早产儿的心肌细胞已经受损。其原因可能是胎儿血氧分压下降时会迅速使胎心率发生改变,并引起血管的舒缩状态及血压的改变,这些变化会迅速激活心脏的内分泌系统,促使BNP、NT-proBNP释放增加,这种改变可发生在心肌细胞损害之前,而此时血清中hsTn-I水平并没有上升[13]。所以,RDS的早产儿血清中NT-proBNP比hsTn-I能更早地反映其心功能的变化。
综上所述,对早产儿RDS血清中NT-proBNP进行监测,可及早发现心功能下降,并有助于判断心力衰竭的程度,对RDS早产儿的抢救和治疗具有重要的临床意义。
